El año 2004 se publicó la primera edición de las guías de práctica clínica para el tratamiento de la sepsis grave y el shock séptico de la «Campaña sobrevivir a la sepsis», abriendo una nueva etapa en el tratamiento de este síndrome. Se da la paradoja de que en estos años se han producido resultados positivos aplicando medidas que en algunos casos se han demostrado ineficaces. Ocho años después se publica la tercera edición, que actualiza las previas a la luz de los nuevos conocimientos, pero la calidad de la evidencia en que se basan las recomendaciones sigue siendo insuficiente. En este documento, los autores expresan su punto de vista crítico sobre la edición actual de las guías, señalan sus puntos débiles y apuntan cómo debe ser en su opinión el desarrollo de futuras ediciones.
In 2004 was published the first edition of the “Surviving sepsis campaign” guidelines for the management of severe sepsis and septic shock, opening a new era in the treatment of this syndrome. The paradox is that guidelines application have produced positive results despite including in some cases treatments proven ineffective. Eight years later has been published the third edition of the guides, which updates the prior in the light of new knowledge, but the quality of evidence remains weak. In this paper the authors express their critical view on the current edition of the guides, pointing out their weaknesses and suggesting how the development of future editions should be.
Las guías de práctica clínica (GPC) son «documentos que incluyen recomendaciones dirigidas a optimizar el cuidado de los pacientes, en base a la revisión sistemática de la evidencia y la valoración de los beneficios y riesgos de las distintas opciones alternativas»1. En el año 2004 se publicó la primera edición de las GPC para el tratamiento de la sepsis grave y el shock séptico de la «Campaña sobrevivir a la sepsis» (CSS)2. Era un momento en el que, por primera vez en varias décadas, parecían encontrarse por fin tratamientos eficaces para combatir la sepsis: la resucitación guiada por objetivos3, la proteína C activada4 y la hidrocortisona5. Al mismo tiempo, se constataba la importancia de la precocidad del tratamiento antibiótico en pacientes con shock séptico6. Pero, por encima de todo, se abordaba de forma decidida y global el tratamiento de este síndrome, que hasta entonces había recibido solo una atención fragmentada.
En el 2007 se publicó un documento de consenso SEMES-SEMICYUC para el diagnóstico y el tratamiento iniciales de la sepsis grave, poniendo el énfasis en la colaboración multidisciplinar7, y en 2008 se publicó la segunda edición de las guías de la CSS8, basándose sus recomendaciones por primera vez en el sistema GRADE9. Mientras se publicaban resultados positivos y en algunos casos espectaculares con su aplicación en hospitales individuales10,11 y resultados positivos pero no tan brillantes en grandes estudios multicéntricos con un menor grado de cumplimiento12,13, se iba atemperando el optimismo sobre la eficacia de las medidas terapéuticas en que se basaban las recomendaciones14–17. Ahora se publica la tercera edición de las GPC para el tratamiento de la sepsis grave y el shock séptico de la CSS18, que actualiza las previas a la luz de los nuevos conocimientos.
A lo largo de la última década, la paradoja es que se han conseguido buenos resultados aplicando medidas que, en buena parte, se han mostrado ineficaces cuando se han evaluado de manera individual (proteínaC activada, control estricto de las glucemias, indicación liberal de la hidrocortisona), o que carecen de una base fisiológica plausible, como la utilización de la presión venosa central para guiar la fluidoterapia durante la fase de resucitación19. Mientras que las recomendaciones dependientes del tiempo y que requieren un abordaje organizado (resucitación cuantitativa, antibioterapia precoz) se mantienen, aunque con un nivel de evidencia insuficiente, las medidas más específicas desaparecen de las recomendaciones (proteínaC activada) o se matizan y reducen sus indicaciones (hidrocortisona). La clave radica probablemente en la importancia que tiene en un síndrome tan complejo y heterogéneo como es la sepsis la organización del trabajo asistencial, más que la efectividad particular de las medidas individuales, que se insertan en un complejo plan de cuidados a aplicar dentro de una ventana temporal estrecha20. Pronovost escribió una sentencia muy acertada al respecto hace unos años, plenamente aplicable al tratamiento de la sepsis: «la mayor oportunidad para mejorar el pronóstico de los pacientes en los próximos 25 años vendrá no del descubrimiento de nuevas terapias, sino de aprender a hacer un uso más efectivo de las ya existentes»21.
Se reconoce que, aunque se hacen recomendaciones basadas en la mejor evidencia, estas no pueden considerarse un estándar de tratamiento, porque el grado de cumplimiento (y de aceptación) por parte de los profesionales de muchas de ellas ha sido12,13 y sigue siendo22 escaso. Por qué no se siguen las GPC es un problema complejo que no corresponde discutir aquí, pero en el caso de las guías de la CSS, probablemente las principales razones son, en primer lugar, que la calidad de la evidencia en que se basan es insuficiente y, como consecuencia de lo anterior, que muchos profesionales no confían en su validez; y en segundo lugar, que la aplicación de estas guías requiere cambios organizativos profundos, un cambio de cultura radical y un soporte institucional importante que hasta ahora no ha recibido el impulso suficiente.
ValidezExcluyendo las dirigidas a la población pediátrica, las actuales GPC contienen 97 recomendaciones, divididas en 23 apartados, e incluyen aspectos muy diversos relacionados con el tratamiento general de los pacientes críticos, como la ventilación mecánica, la prevención de infecciones, la tromboprofilaxis, la prevención de la hemorragia digestiva o la nutrición artificial. Solo una tercera parte de las recomendaciones tiene que ver directamente con el manejo de la infección y la sepsis. Cada recomendación viene seguida de un texto explicativo («rationale») y se aportan 636 referencias bibliográficas.
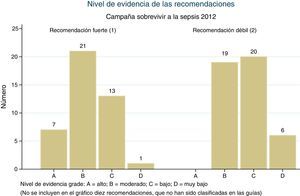
Ya se señaló tras la primera edición de las guías que el nivel de evidencia en que se basaban las recomendaciones de la CSS era en muchos casos insuficiente23. En las guías actuales las cosas no han mejorado: solo 7 de las 97 recomendaciones se basan en un nivel de evidencia alto (A), y más de la mitad se basan en un nivel de evidencia bajo (C), muy bajo (D), o no clasificado (fig. 1). Solo el 17% de las recomendaciones consideradas «fuertes» (nivel 1) se basan en un nivel de evidencia alto. Ninguna de las 7 recomendaciones basadas en evidencia de alta calidad se refiere específicamente al tratamiento de la sepsis, sino a medidas de soporte generales, y ninguna de las 7 recomendaciones de los nuevos paquetes de medidas se basa en evidencia de alta calidad (tabla 1).
Calidad de la evidencia de las 7 recomendaciones incluidas en los nuevos paquetes de medidas
| A completar en las 3 primeras horas |
| Medir el lactato (no calificada) |
| Obtener hemocultivos antes de la administración de antibióticos (C) |
| Administrar antibióticos de amplio espectro (B) |
| Administrar 30ml/kg de cristaloides en caso de hipotensión o lactato ≥ 4mmol/l (C) |
| A completar en las 6 primeras horas |
| Administrar vasopresores para mantener una presión arterial media ≥ 65mmHg (C) |
| En caso de shock séptico o lactato ≥ 4mmol/l, medir la PVC y la SvcO2 (C) |
| Volver a medir lactato si el inicial estaba elevado (C) |
Precisamente, uno de los motivos del insuficiente nivel de evidencia es que muchos de los estudios en que se basan las recomendaciones generales no se han realizado en pacientes sépticos, motivo por el que se ha rebajado el nivel de evidencia asignado. La falta de ensayos clínicos realizados exclusivamente en pacientes sépticos genera ruido y disminuye la potencia estadística de los estudios y su generabilidad a pacientes con sepsis24–26.
InconsistenciasAunque queda fuera del objetivo de esta revisión discutir la validez de las recomendaciones (en qué medida se ajustan a la evidencia y en qué grado de evidencia se sustentan), sí diremos que parece cuestionable que en 10 de ellas no se haya valorado la calidad de la evidencia en que se basan. Además, la redacción final de las guías presenta algunas inconsistencias. Varias recomendaciones, incluso algunas de las etiquetadas como «fuertes», no se acompañan de ninguna referencia bibliográfica que las apoyen. Algunas de las recomendaciones simplemente se enuncian, sin ninguna explicación, y algunas «explicaciones» discuten cuestiones distintas de las recomendaciones a las que se refieren.
Se han realizado además algunos cambios no explicados con respecto a las recomendaciones previas: las guías actuales recomiendan una dosis de hidrocortisona de 200mg/día (recomendación débil) en el shock séptico refractario, a diferencia de las anteriores, que hablaban de «hasta 300mg/día», pero no se mencionan las razones para este cambio; desaparece, con respecto a las guías previas, la opción de usar fludrocortisona junto a la hidrocortisona, sin que se den explicaciones al respecto, y no se hacen recomendaciones sobre el uso de etomidato para la intubación de pacientes con sepsis. Se recomienda una dosis máxima de dobutamina de 20 μg/kg/min (recomendación fuerte), sin aportar justificación ni referencia para esta cifra. Para la fase inicial de la resucitación se recomienda (recomendación fuerte) «un mínimo de 30ml/kg de cristaloides» (en las guías previas no se especificaba), nuevamente sin ninguna justificación ni referencia.
El texto tiene, a nuestro juicio, algunos desequilibrios, tanto en cuanto a los temas elegidos (p. ej., en el apartado de prevención de infecciones solo se tratan la descontaminación digestiva y la clorhexidina oral, sin mencionar ninguna otra), como en la extensión con que se referencian y discuten (en algunos apartados se detallan los resultados de ensayos clínicos y en otros ni siquiera se referencian). Se presentan solo 7 tablas de evidencia, una en el texto principal y 6 en el material electrónico suplementario, sin aclarar los criterios de selección.
Una importante inconsistencia de las guías que puede inducir a confusión es la falta de concordancia entre la recomendación (nivel 1) de administrar antibióticos en la primera hora desde el reconocimiento de la sepsis grave y el shock séptico, mientras que en los paquetes de medidas se incluye el inicio de la antibioterapia en las 3 primeras horas.
Evaluación AGREE IIRecientemente, se ha propuesto el uso de la herramienta AGREE II para la valoración de GPC27. En la tabla 2 se exponen los resultados de la valoración realizada de forma independiente por los autores de esta revisión en los 6 dominios evaluados. Creemos que las guías son claramente mejorables en 2 de ellos: el rigor metodológico seguido para su elaboración y redacción, y la participación en la elaboración de las guías. Faltan por explicitar la búsqueda bibliográfica y los criterios de selección de los estudios considerados, la valoración de la calidad de todas las recomendaciones (falta en 10 de ellas); y se echa en falta una participación más amplia de sociedades científicas relevantes y otros elementos que deben estar involucrados en la implementación de las guías; en futuras revisiones se deberá hacer un esfuerzo mayor por la colaboración multidisciplinar (internistas, cirujanos, médicos de urgencias intra y extrahospitalarias, médicos de familia, enfermería, gestores, administradores sanitarios y organizaciones profesionales), camino que ya se ha emprendido en nuestro país28. Son puntos fuertes de estas guías la relevancia del tema tratado y el esfuerzo por dirigirlas a su aplicación práctica, pero precisamente la falta de una participación más amplia puede dificultar ese objetivo. Podemos concluir nuestra valoración diciendo que en algunos aspectos están más cerca de ser una «conferencia de consenso» de expertos que unas GPC, tal como se definen al principio de este manuscrito.
Valoración AGREE II de las guías de práctica clínica de la «Campaña sobrevivir a la sepsis»
| Apartados | Puntuación cruda y estandarizada (0-100%) | Desviación estándar | Nivel de discrepancia entre los evaluadores |
| 1. Alcance y objetivoa | 36 (83%) | 0,00 | Bajo |
| 2. Participación de todas las partes implicadasb | 22 (44%) | 1,41 | Bajo |
| 3. Rigor en la elaboraciónb | 50 (35%) | 0,88 | Bajo |
| 4. Claridad de la presentación | 34 (78%) | 0,47 | Bajo |
| 5. Aplicabilidad | 34 (54%) | 1,06 | Bajo |
| 6. Independencia editorial | 23 (79%) | – | – |
| Calidad global | 8/14 (50%) | 0,00 | Bajo |
Conclusión: ¿Son estas guías recomendables para su uso? Sí, con modificaciones
Las futuras revisiones de las GPC para el tratamiento de la sepsis grave y el shock séptico deberán tener un mayor grado de participación de los profesionales implicados, desde un abordaje multidisciplinar y multinacional, dando cabida en su elaboración a todos los interesados, administración y gestores sanitarios de un lado, y pacientes, por otro. Deberán elaborarse con el máximo rigor metodológico, con búsqueda de la evidencia explícita y exhaustiva y criterios de selección y valoración de los estudios también explícito. Se deberá poner mayor cuidado en la redacción de las mismas, en las referencias y explicaciones que se empleen, y en la presentación de tablas de evidencia completas y homogéneas de todas las cuestiones relevantes que se traten.
Por lo que respecta al futuro de la «Campaña sobrevivir a la sepsis», es necesario continuar la investigación de calidad en busca de tratamientos efectivos y redoblar el esfuerzo en explorar y llevar a cabo cambios organizativos en el proceso asistencial, dando prioridad a la detección precoz de la sepsis tanto en el ámbito extrahospitalario como en los servicios de urgencias y en las plantas convencionales de hospitalización. Para ello, será necesario contar con el apoyo decidido de las autoridades y los gestores sanitarios, y habrá que dar impulso al desarrollo de herramientas modernas, especialmente informáticas, para la detección precoz y, en la medida de lo posible, automatizada de las señales de alarma.
FinanciaciónNo fuentes de financiación.
Conflicto de interesesLos autores declaran no tener conflictos de intereses.