P159 INCIDENCIA Y MANEJO DE LA FIBRILACIÓN AURICULAR EN EL POSTOPERATORIO INMEDIATO DE CIRUGÍA CARDIACA
R. Fernández del Campo, N. Cruza Leganes, M. Valiente Gómez, G. Vives Bonato, P. Jiménez Hernández y G. Aldamiz-Echevarría
Medicina Iintensiva. Clínica Recoletas. Cirugía Cardiaca. Clínica Recoletas, Albacete.
Objetivo: Determinar la incidencia de FA en el postoperatorio de cirugía cardíaca, momento de aparición, reingresos en UCI por la FA, medicación utilizada para revertirla y fármacos más usados para prevenir la FA al alta a su domicilio.
Material y métodos: Análisis descriptivo retrospectivo de las últimas 443 cirugías cardiacas.
Resultados: La FA apareció en 66/443 pacientes (15%) de los cuales 30/66 (45,4%) eran coronarios, 22/66 (33,3%) eran valvulares y 11/66 (16,7%) eran mixtos. Si excluimos los que estando en RS tenían antecedentes de FA paroxística previa a la cirugía apareció en 53/443 (12%). Se diagnosticó en UCI en 36/66 (54,5%) y en planta en 29/66 (44%), teniendo en cuenta que la estancia media de los postoperados cardíacos en nuestra UCI es de 2,5 días. La FA provocó el reingreso en UCI en 9/66 (13,6%) y se asoció con el uso concomitante de catecolaminas en 9/66 (13,6%). El fármaco más utilizado para su tratamiento fue la amiodarona en 45/66 (68%), consiguiendo revertir la FA a RS dentro de las primeras 24 horas en 39/45 (86,7%). Las drogas más utilizadas para prevenir la FA al alta fueron: amiodarona en 16/66 (24%), betabloqueantes en 15/66 (16,7%) y ambos en 11/66 (16,7%).
Conclusiones: La FA fue más frecuente en pacientes coronarios, apareciendo en proporción similar tanto en UCI como en planta. La amiodarona fue el fármaco más utilizado en el tratamiento, con un alto porcentaje de efectividad. A la hora de prevenir nuevos episodios la amiodarona y los betabloqueantes se utilizaron en similares proporciones.
P160 EL TRATAMIENTO PREVIO CON ESTATINAS ¿DISMINUYE LA LESIÓN INFLAMATORIA TRAS CIRUGÍA DE BYPASS CORONARIO
M. Robles Marcos, D. Granado Martínez, V. Jerez Gómez-Coronado, I. Barragán Gómez-Coronado, D. Pérez Civantini, M. Rivera Pinna, O. Rua Galisteo y J. Julia Narváez.
Medicina Intensiva. Universitario Infanta Cristina, Badajoz.
Introducción: Las estatinas además de reducir los niveles de lipoproteina de baja densidad tienen efectos antiinflamatorios en respuestas de fase aguda.
Objetivo: Estudiar si pacientes tratados previamente con estatinas tienen menor respuesta inflamatoria tras intervenirse de cirugía de revascularización miocárdica.
Método: Estudio retrospectivo, observacional de pacientes intervenidos de cirugía de bypass coronario e ingresados en nuestra Unidad durante un año. Grupo A: Pacientes en tratamiento previo con estatinas. Grupo B: sin tratamiento previo. Medimos las siguientes variables para comparar ambos grupos: edad, sexo, tiempo (tº) bypass en minutos y fracción eyección (FE). Estudiamos variables resultado: Síndrome Respuesta Inflamatoria Sistémica (SRIS) según Conferencia Consenso 1992, vasoplejia (tensión sistólica < 90 mmHg, PCP 15 mmHg e IC > 2,5 con necesidad de noradrenalina), encefalopatía (Glasgow < 14 y/o agitación o tendencia ¨anormal¨ al sueño y TAC craneal normal), aparición de nuevos déficit focales y Temperatura > 38ºC en las primeras 24 horas. El estudio estadístico se realizó con la t Student para variables cuantitativas y Chi2 para cualitativas.
Resultados: Estudiamos 250 pacientes (Grupo A: 131, Grupo B: 119). No hubo diferencias entre grupos en edad en años (64 ± 9 frente 66 ± 7), sexo (93 hombres en A frente 94 en B), tº bypass en min. (86 ± 33 frente 93 ± 30) y FE (62 ± 13 frente 59 ± 15). Considerando una p < 0,05 como significativa: SRIS (12 frente 7, p: 0,35), vasoplejia (17 frente 20, p: 0,4), encefalopatía (28 frente 19, p: 0,3), déficit focal (2 frente 4, p: 0,4) Tª > 38ºC (29 frente 27, p: 0,5).
Conclusiones: El tratamiento previo con estatinas no disminuye la respuesta inflamatoria tras la cirugía de revascularización coronaria.
P161 ANÁLISIS DE FACTORES PRONÓSTICOS DE MORTALIDAD EN LA CIRUGÍA CARDÍACA DE LA PROVINCIA DE GIPUZKOA
M. Zabalo Arrieta, K. Reviejo Jaka, E. Laviñeta Romano, E. Romo, M. Loinaz Bourdonabe, L. Samaniego y O. Luque
UCI. Policlínica Gipuzkoa, San Sebastián.
Objetivo: Analizar los factores que influyen en la mortalidad de los pacientes sometidos a Cirugía Cardíaca en la Provincia de Gipuzkoa.
Pacientes y método: Estudio transversal prospectivo. Pacientes: Todos los pacientes sometidos a cirugía cardíaca con CEC ingresados en nuestra UCI durante el año 2001. Variables: Dependiente: Mortalidad. Independientes: Edad, sexo, escala de Parsonnet, Tipo de cirugía dividido en pontaje aorto-coronario (AC), valvular, pontaje AC + Válvula y otros, tiempos de isquemia y by-pass y la indicación de la cirugía como electiva, urgencia o emergencia. Análisis: chi cuadrado o test exacto de Fisher para la comparación de proporciones; t de Student para la comparación de medias.
Resultados: Análisis de 526 pacientes post-operados cardíacos ingresados en la UCI de la Policlínica Gipuzkoa durante el periodo de estudio. La edad media de los fallecidos fue de 71 años, significativamente mayor que la de los vivos 65 años (p < .05). La puntuación media en la escala de Parsonnet de los fallecidos fue 21,8 ± y la de los vivos 8,6 (p < .05). Los tiempos de isquemia (58 min.) y by-pass (90 min.) fueron mas prolongados en los fallecidos que en los vivos (49 min. y 67 min. respectivamente) (p < .05). La mortalidad en la cirugía electiva fue 3,5 %, en las urgencias un 13,3 % y en las emergencias 33,3 % (p < .05). No se hallaron diferencias en la mortalidad en relación al sexo ni a los distintos tipos de cirugía.
Conclusiones: La edad, la escala de Parsonnet, los tiempos de isquemia y by-pass y la urgencia en la cirugía se asociaron a una mayor mortalidad intra-UCI en nuestros pacientes.
P162 EVOLUCIÓN EN UCI DE LA CIRUGÍA CORONARIA SIN CIRCULACIÓN EXTRACORPOREA
N. Cruza Leganés, G. Vives Bonato, G. Aldamiz-Echevarria Castillo, M. Aparicio Portaceli, S. Beltrame, R. Fernández del Campo, I. Valiente Gómez y P. Jiménez Hernández
Unidad de Cuidados Intensivos. Ibérica de Diagnóstico y Cirugía, S.L. Albacete. Cirugía Cardíaca. Ibérica de Diagnóstico y Cirugía, S.L. Albacete.
Objetivo: Analizar la evolución postoperatoria en UCI de los pacientes sometidos a cirugía coronaria (CC) sin circulación extracorpórea (CEC).
Material y método: Estudio descriptivo retrospectivo de las 91 CC sin CEC realizadas en nuestro centro desde julio-00 hasta diciembre-02 (23,33% de las CC realizadas en ese período). La edad media fue de 65,69 ± 10,03 años (42-87) y 66 (72,53%) eran varones. La fracción de eyección era < 50% en 30 (32,97%) casos. La cirugía fue electiva en 60 (65,93%). Se realizaron 2,13 ± 0,78 (1-4) injertos por paciente. Se analiza el tiempo de estancia en UCI, la duración de la ventilación mecánica (VM) y la morbimortalidad.
Resultados: Tiempo de VM: 6 (6,59%) pacientes no precisaron VM en UCI (se extubaron en quirófano), 53 (58,24%) VM ¾ 6 horas (h) y 76 (83,52%) ≤ 12 h; 2 precisaron VM > 24 h. Estancia en UCI: (20-144 h); 23 (25,27%) pacientes ≤ 24 h, 53 (58,24%) ≤ 36 h y 72 (79,12%) ≤ 48 h. Presentaron complicaciones 18 (19,78%) pacientes; 4 (4,4%) bradiarritmia con necesidad de marcapasos transitorio; 8 (8,79%) fibrilación auricular; 2 (2,2%) infarto perioperatorio; 3 (3,3%) shock cardiogénico; 3 (3,3%) insuficiencia renal aguda, de los cuales 2 precisaron depuración extrarrenal; 1 (1,1%) delirio; 6 (6,59%) sangrado que precisó transfusión de más de 2 concentrados de hematíes y de estos, 2 fueron reintervenidos por sangrado, siendo las únicas reintervenciones registradas; 3 (3,3%) éxitus.
Conclusiones: La CC sin CEC es una alternativa a la CC convencional, presentando cortos tiempos de VM y de estancia en UCI sin incremento de la morbimortalidad.
P163 FACTORES DE RIESGO EN LAS COMPLICACIONES NEUROLÓGICAS EN EL POSTOPERATORIO DE CIRUGÍA CARDIACA
E. Renes Carreño, J. Pérez Vela, A. Escriba Barcena, P. Arribas López, M. Corres Peiretti y N. Perales Rodríguez de Viguri
UVI Cirugía Cardiaca. 12 de Octubre, Madrid.
Introducción: Las complicaciones neurológicas provocan una importante morbi-mortalidad en el postoperatorio de cirugía cardiaca (CC). Se analiza la incidencia, modo de presentación y la evolución de los pacientes con complicaciones neurológicas, tras CC, en nuestro hospital.
Métodos: Estudio prospectivo, observacional y analítico de los pacientes sometidos a cirugía cardiaca, y que sufren alguna complicación neurológica (incluyendo cualquier presentación clínica), en el periodo comprendido entre 1 de mayo y 19 de diciembre de 2002. Se recoge la información seleccionada de las historias clínicas de los pacientes y la base de datos de la Unidad. Se analizan la incidencia, características clínicas: 1) Prequirúrgicas, 2) Intraoperatorias: tipo de intervención, tiempos de circulación extracorporea (TCEC) y de clampaje aórtico (TCAo), 3) Postoperatorias: complicaciones asociadas, y evolución, comparando ésta con los pacientes que no presentan complicaciones neurológicas en el mismo periodo de tiempo. Análisis estadístico mediante SPSS 8,0: χ2 y análisis de varianza. Se considera P significativa si < 0,05.
Resultados: Se estudian 302 pacientes intervenidos de CC. Se observan 22 complicaciones neurológicas, esto es una incidencia de 7,28%. Estos presentan una edad media de 68,3 ± 9,9 años (r: 38-83), siendo el 64% (14) mujeres. Factores prequirúrgicos: HTA: 59%, Diabetes 27%, patología vascular periférica: 13,6%, patología carotídea: 9%, ACVA previo: 18%, intervención cardiaca previa: 32%, endocarditis 13,6%. Intervención realizada: 16 pacientes con sustitución valvular (7 aórticos, 4 mitroaórticos y 5 mitrales), 2 revascularizaciones miocárdicas, 1 trasplante cardiaco, 1 sustitución de aorta, 1 cierre de CIA y 1 endarterectomía pulmonar. TCEC: 119,6 ± 68 (r: 41-290), TCAo: 92,3 ± 56 (r: 20-243), Parada circulatoria en 2 pacientes (44 minutos de media). Modo de Presentación: 15 pacientes ACVA (déficit sensitivo-motor localizado), 4,9% del total, 4 de ellos sin secuelas al alta de UCI. 17 presentaron encefalopatía (alteración del nivel de conciencia): 5,6% del total; 10 pacientes asociaron disminución del nivel de conciencia asociado al déficit motor. 7 pacientes crisis comiciales: 2,3%. Muerte cerebral en 2 pacientes: 0,6%. Hematoma de fosa posterior en 1 caso: 0,3%. Complicaciones asociadas: fracaso ventricular en el 63,6%, incluyendo IAM perioperatorio en el 18%, necesidad de BCIAo el 32% y fibrilación auricular en el 63,6%. La evolución de la VM, estancia en UCI y exitus, comparando los que sufren con los que no, complicación neurológica, aparece en la tabla. En todos los casos (excepto las muertes encefálicas) hubo mejoría del nivel de conciencia y recuperación parcial o total de la movilidad al alta de UCI. Exitus en 4 casos: 2 muertes cerebrales y dos pacientes que mueren sin relación a la complicación neurológica.
P164 ANÁLISIS CLÍNICO Y PRONÓSTICO DE LA TROMBOSIS VALVULAR PROTÉSICA TRATADA QUIRÚRGICAMENTE
G. Sirgo Rodríguez, J. Pérez Vela, E. Pérez de la Sota, E. Renes, A. Primitivo, A. Escriba, G. Hernández y N. Perales de Viguri
UCI. 12 de Octubre. Madrid. UCP. 12 de Octubre. Madrid. Cirugía Cardiaca. 12 de Octubre, Madrid.
La incidencia de la trombosis protésica (TP) oscila entre 0,1 y 5,7% por paciente y año. Los factores que más se han asociado a este fenómeno son: anticoagulación inadecuada e implantación aurículo-ventricular.
Objetivos: Analizar el perfil clínico y la evolución de los pacientes con trombosis protésica intervenidos quirúrgicamente por este cuadro en nuestro Centro.
Método: Tipo de estudio: Retrospectivo. Observacional y descriptivo. Casos: sujetos intervenidos quirúrgicamente por TP. Periodo: 1990-2002. Variables: Demográficas, de riesgo quirúrgico, de evolución clínica y pronóstico.
Resultados: Casos: 16 pacientes. 37,5% Hombres. 62,5% Mujeres. Edad: 59,8, SD: 4,1. Parsonnet 18,5, SD: 3,4. Tipo de prótesis trombosada: todas metálicas. Posición válvula trombosada: 87,5% Mitral. 12,5% Aórtica. Causa: 56,2% inadecauda anticoagulación. 43,75% sospecha de inadecuada anticoagulación. Tiempo hasta la trombosis: 3 días hasta más de 5 años. Tipo de intervención: 93,75% recambio valvular (13% por válvulas biológicas). 6,25% Trombectomia. Complicaciones: 4 pacientes. 3 episodios de bajo gasto y una reintervención por sangrado. Pronóstico: Exitus atribuible: 18,75%.
Conclusiones:1) La inadecuada anticoagulación es el princifal factor de riesgo para las TP. 2) La posición mitral de la prótesis es el que más se asocia a TP. 3) La sustitución valvular es un procedimiento terapeútico de probada eficacia en la TP.
P165 INFECCIONES EN EL POSTOPERATORIO DE CIRUGÍA CARDIACA
J. Ballesteros Herráez, V. Sagredo Meneses, C. Tarancon Majan, M. Garijo Catalina, T. Recio Gómez y J. Marín Salazar
Servicio de Medicina Intensiva. Hospital Universitario. Salamanca.
Objetivo: El objetivo de este estudio es conocer la incidencia y tipo de infección en el postoperatorio de cirugía cardiaca así como los gérmenes causantes.
Material y métodos: Estudio prospectivo desde la apertura de nuestro servicio 19/10/1999 hasta el 31/08/2002 recogiendo en el momento del alta las características de los pacientes que sufrieron infección durante su estancia en la UCI.
Resultados: Ingresaron un total de 875 pacientes, de estos 94 pacientes presentaron infección (10,80%). Se documentaron 112 infecciones tasa de infección (12,8 %). 1,19 infecciones por paciente infectado. De los infectados la edad media es 68,78 ± 10,9. Varones 62,77%. Estancia media 14,52 días. Mortalidad del grupo 34,04%. La distribución de las infecciones es: Respiratorias 55 (48,21%): 31 neumonías (27,61%), 24 traqueobronquitis (21,42%). Bacteriemias 20 (17,86%): 9 infecciones por catéter (8,03%), 7 bacteriemias primarias (6,25%), 7 bacteriemias secundarias (6,25%). 11 infecciones urinarias (9,8%). 8 infecciones quirúrgicas (7,14%): 4 mediastinitis (3,57%), 3 infección herida (2,67%), 8 Endocarditis (1 postquirúrgica) (7,14%). Otras infecciones 17 (15,18%). Se identificaron 106 gérmenes: 53 gram negativos (11 E. Cloacae) 39 gram positivos (12 S. Epidermidis) y 8 hongos (cándida).
Conclusiones: La infección más frecuente es la respiratoria fundamentalmente por gram negativos. La flora más habitual es endógena. Suponen un incremento de la morbimortalidad postoperatoria y de la estancia media, con importante incremento de los costos que puede ser controlado con una profilaxis adecuada.
P166 COMPLICACIONES EN EL CURSO POSTOPERATORIO DE LA CIRUGÍA CARDÍACA DE REPOSICIÓN VALVULAR
J. Sánchez Olmedo, V. Jorge Amigo, A. Herruzo Avilés, S. Gallego Lara, M. Román Millán, P. Camacho Laraña y S. Leal Noval
Cuidados Críticos y Urgencias. Virgen del Rocío, Sevilla.
Objetivo: Evaluar la incidencia de complicaciones en el postoperatorio de la cirugía cardiaca de reposición valvular.
Material y métodos: Se realiza un estudio prospectivo y descriptivo de los pacientes intervenidos de cirugía cardiaca entre los meses de enero a diciembre del 2002. Analizándose en los pacientes sometidos a cirugía cardiaca de reposición valvular las complicaciones por órganos y aparatos y dentro de estos las que presentaban mayor frecuencia. Igualmente se analizan edad, sexo, mortalidad, APACHE, Parsonett y Euroscore.
Resultados: Durante el periodo de estudio se intervinieron quirúrgicamente 195 pacientes, de los cuales 111 (56,92%) fueron de cirugía de reposición valvular, de estos pacientes el 51% eran varones y el 49% mujeres. La edad media fue de 63,8 ± 10,6 años con un APACHE II de 11,4 ± 5,2, un Euroscore de 4,79 ± 1,9 y un Parsonett de 8,5 ± 3,4, junto con una mortalidad del 8,1% (9 casos). Las complicaciones de origen cardiaco fueron las más habituales con un total de 56 eventos (43%) y dentro de estas, la fibrilación auricular y trastornos de la conducción son las más frecuentes en un 19,6% del total de las complicaciones seguida de la insuficiencia cardiaca en un 12,5%. La incidencia de infarto agudo de miocardio perioperatorio fue del 3,1%. Las complicaciones renales fueron 20 (15,5%), siendo el fracaso renal agudo oligoanúrico el evento más significativo. En menor frecuencia se presentaron complicaciones infecciosas, 18 procesos que representan un 13,9% (neumonías y mediastinitis), respiratorias (13,6%), neurológicas (6,2%) y trastornos de la coagulación (6,9%).
Conclusiones: Las arritmias cardiacas y la presencia de insuficiencia cardiaca son las complicaciones más frecuentes que aparecen en el curso de la cirugía cardiaca de recambio valvular. Dentro de las arritmias la fibrilación auricular es la más frecuente, seguida de los trastornos de la conducción cardiaca. Le siguen en frecuencia la insuficiencia renal aguda y las complicaciones infecciosas.
P167 COMPLICACIONES MÁS FRECUENTES EN EL POSTOPERATORIO DE CIRUGÍA DE REVASCULARIZACIÓN CORONARIA
V. Jorge Amigo, J. Sánchez Olmedo, A. Herruzo Avilés, S. Gallego Lara, M. Román Millán, P. Camacho Laraña y S. Leal Noval
Cuidados Críticos y Urgencias. Virgen del Rocío, Sevilla.
Objetivo: Analizar los tipos de complicaciones postoperatorias más frecuentes de los pacientes sometidos a cirugía de revascularización coronaria.
Método: Estudio prospectivo y descriptivo de los pacientes intervenidos de cirugía cardiaca entre los meses de Enero a Diciembre de 2002. Se analizan las complicaciones más frecuentes por órganos y sistemas así como la edad, sexo, mortalidad global y escalas de gravedad (APACHE II, Euroscore y Parsonnet).
Resultados: Durante los 12 meses de estudio se intervinieron 195 pacientes de cirugía cardiaca, de los cuales 84 (43%) fueron de cirugía de revascularización coronaria, (67 varones y 17 mujeres). La edad media de la serie es 62,6 años ± 9,2 con APACHE II de 11,1 ± 5,9, un Euroscore de 3,9 ± 2,4 y un Parsonnet de 3,9 ± 2,2. Las complicaciones cardiovasculares fueron las más frecuentes con 63 eventos destacando 14 infartos agudos de miocardio perioperatorios (16% de los pacientes) y 12 fibrilo-flutter (14%). El resto de complicaciones fueron menos frecuentes: 12 (14%) renales, principalmente fracaso renal oligúrico; 11 (13%) respiratorias, destacando retención de secreciones y atelectasias; 9 (10%) infecciones (neumonías y mediastinitis) y 5 (6%) neurológicas (anoxia y AVC). La mortalidad global de la serie fue del 11% (10 casos).
Conclusiones: El infarto agudo de miocardio perioperatorio es la complicación más frecuente de los pacientes intervenidos de revascularización coronaria seguido de las arritmias (flutter y fibrilación auricular). La insuficiencia renal aguda y las complicaciones respiratorias no infecciosas siguen en frecuencia a las complicaciones cardiovasculares.
P168 BLOQUEO EPIDURAL TORÁCICO MÁS ANESTESIA GENERAL EN CIRUGÍA DE REVASCULARIZACIÓN CORONARIA
M. Cantón, C. Calvo, C. Valiente, S. Ibáñez, E. Carmona, F. González y F. Fernández
Medicina Intensiva. HUV Macarena, Sevilla.
Objetivos: Valorar efectos de la anestesia torácica epidural en el postoperatorio precoz de cirugía de revascularización coronaria.
Métodos: Estudio descriptivo retrospectivo en una serie de 9 casos realizados durante el año 2001. Analizamos los efectos beneficiosos, así como las complicaciones. Se incluyen en esta serie pacientes con cardiopatía isquémica propuestos para cirugía de revascularización coronaria. Se realiza inserción, retirada y administración de fármacos a nivel epidural según protocolo y se combina con anestesia general.
Resultados: Se estudian 9 pacientes, varones con un Apache medio de 7 puntos, con diversos antecedentes personales. Todos intervenidos de forma reglada y anestesiados según protocolo. A 3 de ellos se les realizó un único injerto, al resto se les realizó al menos dos injertos. Sólo en dos de los casos la revascularización fue completa. Cuatro de los pacientes vinieron extubados de quirófano y los 5 restantes se extubaron en un plazo no mayor a 4 horas. El postoperatorio inmediato se caracterizó por menor necesidad de analgésicos mayores que fueron requeridos sólo en un caso. Todos fueron dados de alta en 3-4 días. No se detectaron complicaciones locales. En tan solo un caso se registró complicaciones a nivel general siendo necesario reintubar a dicho paciente por insuficiencia respiratoria aguda, pudiendo ser dado de alta 48 horas más tarde.
Conclusiones: La forma de anestesia descrita produce mejor analgesia, permitiendo una extubación precoz. No se registran aumento de complicaciones locales ni generales. No se objetivan diferencias en cuanto a estancia en UCI.
P169 RELACIÓN ENTRE MORTALIDAD REAL Y PREDICCIÓN POR EL SCORE PARSONNET EN CIRUGÍA CARDIACA
G. Alonso Muñoz, M. Luque Santos, J. Llamas Reyes, R. Guerrero Pavón y H. Sancho Ruiz
Medicina Intensiva. H.U. Reina Sofía, Córdoba.
Objetivo: Constatar si existe relación entre la mortalidad predicha con la puntuación obtenida con el score Parsonnet, realizado preoperatoriamente, y la mortalidad observada en los pacientes que se someten a cirugía cardiovascular en nuestro hospital.
Material y métodos: Es un estudio observacional y prospectivo de 150 pacientes adultos que se intervinieron de cirugía cardiaca en un periodo de 6 meses. Se recogieron variables preoperatorias como la puntuación del score Parsonnet y variables postoperatorias incluída la mortalidad en los 30 días siguientes a la cirugía. Realizamos un estudio descriptivo de las variables recogidas. Para contrastar la mortalidad observada con la esperada por la puntuación del score Parsonnet se aplicó el test Chi-cuadrado. Estratificamos la población según la puntuación del score en grupos de riesgo: leve0-4%, moderado5-9%, medio10-14%, alto15-19% y muy alto > 19%. Usamos el programa SPSS.
Resultados: La hipótesis nula de nuestro trabajo es que la mortalidad observada es distinta a la esperada por el Parsonnet. Obtuvimos los siguientes resultados: Chi-cuadrado 0,014 con 1 grado de libertad y p 0,96, siendo no significativo, rechazándose la hipótesis nula. Por lo que aceptamos que no existe diferencia entre la mortalidad real (10%) y la esperada (9,7%). Sin embargo al estratificar la muestra en grupos de riesgo sí obtenemos diferencias.
Conclusión: El Parsonnet predice bien la mortalidad a los 30 días de la intervención quirúrgica en nuestra muestra aunque habrá que aumentar el tamaño de la muestra debido a las diferencias encontradas al estratificar por grupos.
P170 HIPERTENSIÓN PULMONAR SEVERA Y CIRUGÍA CARDIACA: EVOLUCIÓN DURANTE EL POSTOPERATORIO INMEDIATO
F. Arméstar Rodríguez, J. López Ayerbe, J. Moreno Molina, S. Sánchez Morcillo, M. Cámara Rosell y C. Rovira Anglés
Medicina Intensiva. Hospital Universitario Germans Trias i Pujol, Badalona.
La hipertensión pulmonar severa (HTPS) es un factor que marca un aumento de la mortalidad en cirugía cardíaca. El objetivo del trabajo es determinar mediante ecocardiografía, la evolución de la presión pulmonar y el tipo de complicaciones durante el postoperatorio inmediato en pacientes con HTPS. Se ha realizado un estudio prospectivo de seguimiento de 14 pacientes con HTPS, realizando un estudio ecocardiográfico antes de la cirugía y los días 1, 3 y 7 después de la misma. Entre febrero de 2002 y mayo de 2002, se incluyeron un total de 14 pacientes (4 hombres y 10 mujeres), edad media 65,8 DE 13 años (rango 29 a 81 años). Del total de pacientes, 12 presentaban patología mitral (8 estenosis mitral reumática y 4 insuficiencia mitral por prolapso) y 2 CIA tipo ostium secundum. La PAP inicial fue de 54,7 DE 22 mmHg: La evolución fue la siguiente: a las 24 horas 41,58 mmHg DE 11 (p = 0,01 con respecto a PAP inicial); a los 3 días 44 mmHg DE 11(P = ns); a los 7 días 41,73 mmHg DE 12 (p = 0,05). La mortalidad operatoria fue de 2 pacientes (14% versus el 6% del total, p menor de 0,05). Las complicaciones que presentaron durante el postoperatorio inmediato fueron: ICD (7 pacientes, 50%), fibrilación auricular (3 pacientes, 21%), shock cardiogénico (2 pacientes, 14%), derrame pericárdico (4 pacientes (29%), infección de la herida (3 pacientes (21%). Tras el estudio realizado hemos comprobado que la PAP disminuye de forma significativa durante el postoperatorio inmediato y que esta disminución ya se aprecia precozmente; asimismo, la existencia de HTPS provoca mayor morbimortalidad.
P171 ESTUDIO DESCRIPTIVO DE LOS TRES PRIMEROS AÑOS DEL PROGRAMA DE TRASPLANTE CARDÍACO EN NUESTRA UNIDAD
E. Muñoz Hernández, A. Utande Vázquez, P. Sánchez Chueca, G. Tirado Anglés, S. Morón Jiménez, I. Martínez Arroyo y F. Clau Terré
UCI. Universitario Miguel Servet, Zaragoza.
Objetivos: Analizar las características generales y resultados de los 28 pacientes trasplantados desde el comienzo del programa de trasplante en nuestra unidad de Cirugía Cardiaca.
Material y métodos: Estudio retrospectivo de todos los pacientes trasplantados desde marzo de 2000 hasta diciembre de 2002. Analizamos en el receptor: edad y sexo, factores de riesgo cardiovascular, cirugía cardiaca previa, indicación del trasplante, tipo de urgencia, tiempo de circulación extracorpórea (CEC), tiempo de isquemia, necesidad de transfusión, de balón de contrapulsación, de drogas vasoactivas, APACHE a las 24 horas del trasplante, tiempo de ventilación mecánica, inmunosupresión recibida en las primeras 24 horas, complicaciones en UCI, grado de rechazo (en biopsia postrasplante), necesidad de reintervención quirúrgica, estancia media en UCI y mortalidad (precoz y tardía). En el donante: edad, sexo y causa de muerte cerebral.
Resultados: Desde el inicio del programa de trasplante en nuestro hospital se han realizado 28 trasplantes de los cuales 71,43% fueron varones con una edad media de 52,78 (29-68). Como factores de riesgo cardiovascular presentaban: HTA 42,85%, diabetes 39,28%, dislipemia 39,28%, tabaquismo 53,57%, enolismo 10,71%. Eran portadores de DAI 25% y 17,8% habían sido sometidos a CEC previa. La indicación de trasplante fue por miocardiopatía isquémica en 82,15%, idiopática 14,28% y miocarditis 3,57%. En dos pacientes (7,14%) fue en urgencia 0. El tiempo de isquemia fue 209,62 (110-357) minutos, y el tiempo de CEC fue 174,17 (133-240) minutos. Precisaron algún tipo de trasfusión el 96% de los pacientes. Todos recibieron drogas vasoactivas en las primeras 24 horas, precisando balón de contrapulsación el 32,14%. La estancia media en UCI fue 5,17 (3-11) días con un APACHE II a las 24 horas de ingreso en UCI de 8,45 (6-14). El tiempo de ventilación mecánica fue 18,39 (7-52) horas. En el postoperatorio inmediato (< 24 horas) todos recibieron tratamiento inmunosupresor con corticoides y azatioprina, además 62,96% recibieron OK-T3 y 22,22% basiliximab. Tuvieron complicaciones cardiacas el 75% de los pacientes, respiratorias el 64,28%, infecciosas el 21,42%, neurológicas el 7,14% y renales 53,57%. Presentaron algún grado de rechazo el 38,09% de los pacientes y requirieron re-intervención el 14,28%. La mortalidad intra-UCI fue del 10,71% con una supervivencia actual del 85,71%. Los donantes fueron varones el 78,5% con una edad 41,59 (18-54), y la causa de muerte cerebral fue en el 57,15% accidente cerebro-vascular (ACV) hemorrágico, el 32,14% traumatismo cráneo-encefálico, el 7,14% ACV isquémico y otros en 3,57%.
Conclusiones: los resultados obtenidos no se alejan del perfil medio de los pacientes trasplantados a nivel nacional siendo la edad del receptor y enfermedad coronaria como motivo principal de trasplante similar. Sólo el 7,14 % de trasplantes fueron urgentes, claramente inferior a la media nacional (20-25%) así como la mortalidad precoz que fue sólo del 10,71% (a diferencia del valor nacional 14%).
P172 COMPARACIÓN DE LA TROPONINA I Y LA CREATINKINASA-MB EN PACIENTES POSTOPERADOS DE CIRUGÍA CARDÍACA
M. Riera Sagrera, C. Forteza Cañellas, J. Bergadà Garcia, M. Vaquer Albons, R. Ramos Vidal y J. Albertos Salvador
UCI. Clínica Rotger, Palma de Mallorca. Cirugía Cardiovascular. Clínica Rotger, Palma de Mallorca.
Objetivos: Establecer la utilidad de los marcadores séricos de necrosis miocárdica y su relación con la morbimortalidad en pacientes postoperados de cirugía cardíaca (CC).
Material y métodos: Estudio prospectivo de todos los pacientes de CC de un periodo de cinco meses del 2002. Se analizaron las variables: Riesgo quirúrgico (euroscore), demográficas, tipo de intervención, tiempos quirúrgicos, datos hemodinámicos, QRS score pre/postoperatorio, fármacos vasoactivos, balón de contrapulsación (BC), ventilación mecánica (VM), estancia en UCI y exitus. Se determinaron los niveles de troponina I (T) (EIA. AXYM. Abbot) y creatinkinasa-MB (MB) (colorimetría. HUMAN) cada 6 horas, durante las primeras 24 horas del postoperatorio. Se consideró morbilidad la presencia de: Shock cardiogénico (fármacos vasoactivos > 24 horas y/o BC), VM > 24 h, estancia en UCI > 96 h y/o muerte intrahospitalaria. Análisis estadístico: Test de t de Student con corrección para variancias desiguales.
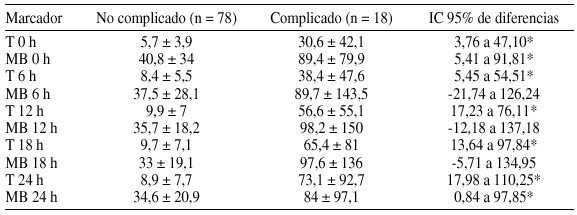
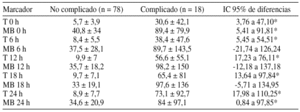
Resultados: Se analizaron 96 pacientes (61,5% coronarios, 26% valvulares, 7,3% mixtos, 5,2% otros): Edad 66 (39-83) años, 72% varones, euroscore 4,5 ± 3, circulación extracorpórea 69 min. y clampaje aórtico 48 min. Complicaciones postoperatorias: 9 (9,3%) shock cardiogénico, 5 (5,2%) ventilación mecánica > 24 h, 14 (14,5%) estancia en UCI > 96 h y 6 (6,2%) exitus. Los niveles de T y MB se muestran en la tabla:
Conclusiones: Los pacientes de CC con morbimortalidad presentan cifras de T más elevadas en cualquier momento de las primeras 24 horas del postoperatorio. Las cifras de MB no siguen el mismo comportamiento.
P173 COMPLICACIONES EN EL POSTOPERATORIO DE DISECCION DE AORTA ASCENDENTE
M. Garijo Catalina, T. Recio Gómez, C. Tarancón Maján, J. Ballesteros Herranz, J. Marín Salazar y V. Sagredo Meneses
Medicina Intensiva. Hospital Clínico Universitario, Salamanca.
Objetivos: Conocer las características y complicaciones postoperatorias de los pacientes intervenidos por disección de aorta ascendente.
Método: Estudio retrospectivo de los pacientes ingresados en nuestra unidad de postoperatorio de cirugía cardiaca desde su apertura, en octubre de 1999, hasta diciembre de 2002, que fueron sometidos a cirugía de sustitución de aorta por disección tipo A. Se recogen datos epidemiológicos, relacionados con la cirugía y complicaciones postoperatorias durante la estancia en UCI.
Resultados: Fueron intervenidos 13 pacientes (7 hombres, 6 mujeres) con edad media de 65 años. Factores de riesgo: hipertensión arterial 4 (31%), coartación aortica 1 (7,7%), válvula aórtica bicúspide 1 (7,7%), y 7 (54%) no presentaban factores de riesgo conocidos. Dos casos fueron disecciones yatrogénicas. La intervención se realizó con carácter emergente en 9 casos, urgente en 3 y programada en 1 (complicación intraoperatoria). Tiempo medio de clampaje aortico: 104 minutos; de parada circulatoria: 29 minutos. En 5 casos (38,5%) se realizó sustitución válvular aortica por diferentes grados de insuficiencia asociada. Las complicaciones en el postoperatorio fueron: arritmias 7 (54%), insuficiencia renal 7 (54%), insuficiencia respiratoria 5 (38,5%), trastornos neurológicos 7 (54%), coagulopatía 7 (54%), dehiscencia esternal 2 (15%), bajo gasto cardiaco 4 (30,7%). Mortalidad: 23% por fracaso multiorgánico.
Conclusiones: Incidencia similar entre hombres y mujeres. Las complicaciones postoperatorias más frecuentes fueron: arritmias, insuficiencia renal, coagulopatía y trastornos neurológicos.
P174 MORTALIDAD EN LOS TRES PRIMEROS AÑOS DE PROGRAMA DE TRASPLANTE CARDÍACO EN NUESTRA UNIDAD
A. Utande Vázquez, E. Muñoz Hernández, G. Tirado Anglés, P. Sánchez Chueca, A. Nebra Puertas, A. Morón Jiménez, I. Martínez Arroyo y F. Clau Terré
UCI. Universitario Miguel Servet, Zaragoza.
Objetivos: Analizar los factores de riesgo de mortalidad en los primeros 28 pacientes trasplantados en una unidad de postoperatorio de Cirugía Cardiaca.
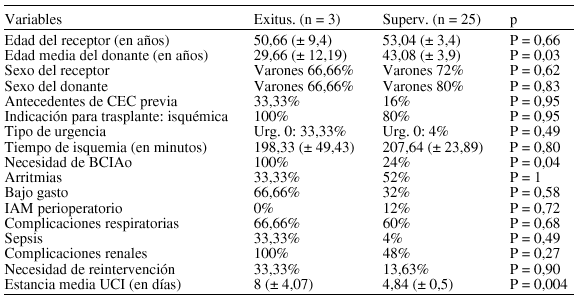
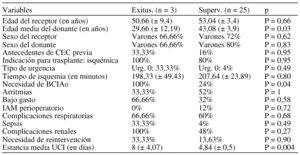
Material y métodos: Estudio retrospectivo de todos los pacientes trasplantados desde el inicio del programa de trasplante cardiaco en marzo de 2000 hasta diciembre de 2002. Se analiza la relación estadística entre mortalidad post-trasplante (10,7%) y las variables: edad y sexo de los pacientes, intervención previa o no con circulación extracorpórea (CEC), tipo de urgencia e indicación para trasplante, tiempo de isquemia, necesidad de balón de contrapulsación, complicaciones intraUCI, reintervención y estancia media en UCI. Se analiza además la relación entre mortalidad y edad y sexo del paciente donante. Análisis estadístico: Chi-square, student t-test considerando significativo una p < 0,05.
Resultados:
Conclusiones: En nuestra serie, la edad del donante, el mayor tiempo de estancia en UCI y la necesidad de balón de contrapulsación fueron los únicos factores asociados a una mayor mortalidad con significación estadística. Será preciso una muestra mayor para valorar adecuadamente todas las variables.