Presentar la experiencia inicial con la implantación de un programa de donación tras la muerte cardiaca controlada en donantes tipo iii de Maastricht.
DiseñoEstudio retrospectivo, observacional y descriptivo.
ÁmbitoUnidad de cuidados intensivos de un hospital universitario terciario.
ParticipantesSe evalúan 8 pacientes con enfermedad irreversible en los que se aplica la limitación de las técnicas de soporte vital y se consideran como potenciales donantes de órganos.
IntervencionesAplicación del protocolo presentado.
Variables de interésCaracterísticas clínicas de los donantes, tipo de protocolo de donación aplicado, tiempos de isquemia caliente manejados y evolución a corto plazo de los receptores.
ResultadosSe incluyeron 8 pacientes. En uno de ellos se suspendió la donación al no fallecer en los 120min siguientes a la extubación terminal. Los 7 restantes fueron donantes renales efectivos. Los tiempos de isquemia caliente estuvieron siempre por debajo de los 23min. Los 14 receptores evolucionaron favorablemente; 7 de ellos presentaron retraso en la función del injerto pero en todos mejoró la función renal.
ConclusiónLa donación tras la muerte cardiaca controlada en pacientes con enfermedad irreversible y catastrófica es una potencial fuente de donantes no considerada en nuestro país hasta el momento actual. Un programa previamente consensuado puede suponer un incremento en el número de órganos a los ya proporcionados por medio de la donación tras la muerte encefálica. Los resultados del trasplante renal en nuestra experiencia han sido buenos y el éxito de este tipo de programas podría extenderse al trasplante hepático y pulmonar.
To present our experience with the implementation of a donation protocol following controlled cardiac death (Maastricht type III donation).
DesignA retrospective descriptive and observational study was made.
SettingIntensive Care Unit of a third-level university hospital.
PatientsEight patients in an irreversible state, in which withdrawal of all life support had been agreed, were evaluated as potential donors.
InterventionsApplication of the adopted protocol.
Variables of interestClinical data of donors, evaluation of a donation protocol following cardiac death, warm ischemia times, and short-term outcome of the recipients.
ResultsEight patients were evaluated. In one case donation was not possible because no cardiac arrest developed in the 120minutes after extubation. The 7 remaining patients were effective kidney donors. Warm ischemia times were less than 23minutes in all cases. Although 7 of the 14 recipients suffered delayed graft function, all of them achieved good renal function.
ConclusionDonation after cardiac death in patients in an overwhelming and irreversible state represents a potential source of donors not previously considered in this country. The prior development of a consensus-based protocol can help increase the number of organs in combination with those obtained after brain death. In our experience, the results of kidney transplants obtained from donors after cardiac death are good, and the success of these types of protocols could be extended to other organs such as the liver and lungs.
Debido a los buenos resultados de los trasplantes de órganos como opción terapéutica de enfermedades irreversibles el número de pacientes en lista de espera aumenta a un ritmo mayor que el de donantes y órganos disponibles para trasplante. Por ello, se plantean estrategias encaminadas a aumentar las donaciones como la utilización de donantes con criterios expandidos, la promoción de la donación de vivo, el desarrollo de técnicas quirúrgicas especiales como en el trasplante hepático (split) o la puesta en marcha de programas de donación tras la muerte cardiaca (DMC). Estos programas están desarrollados en los tipos i y ii de Maastricht en España, donde el Hospital Clínico de San Carlos de Madrid es pionero en su implantación, habiendo conseguido unos resultados en el trasplante renal y pulmonar comparables a los obtenidos con donantes en muerte encefálica1.
Por otra parte, la donación en asistolia basada en la utilización de los donantes tipo iii de Maastricht, es decir, tras la retirada de las técnicas de soporte vital en enfermedades terminales, representa una actividad importante en países como Holanda, donde en 2007 el 50% de los trasplantes renales procedían de donantes tipo iii2, o en EE. UU., donde, según datos de la United Network for Organ Sharing (UNOS), entre 2000 y 2005 el número de trasplantes renales procedentes de donantes en muerte encefálica aumentó un 22%, mientras que el de DMC lo hizo en un 361%3.
En nuestro país, en el documento de consenso sobre extracción de órganos en donantes en asistolia publicado en 1996, el donante tipo iii de Maastricht quedaba excluido4. Sin embargo, en la actualidad estamos asistiendo a un cambio de mentalidad de forma que en 2011 se publicaron las primeras experiencias con este tipo de donantes con resultados alentadores5,6.
La tendencia ascendente de la donación tras la muerte encefálica que se venía produciendo en España año tras año se ha estabilizado. Por este motivo, en nuestro hospital se planteó la posibilidad de poner en marcha un programa de DMC controlada en pacientes de cuidados intensivos en quienes se practicara la limitación de las técnicas de soporte vital (LTSV). Presentamos el protocolo que se elaboró y los resultados iniciales obtenidos durante los primeros meses de su implantación.
Pacientes y métodosProtocolo de donación tras la muerte cardiaca controladaEn el último trimestre de 2011 se desarrolló por parte de la Coordinación de Trasplantes y el Servicio de Medicina Intensiva del Hospital Universitario Puerta de Hierro (Majadahonda) un protocolo de DMC controlada, es decir, en donantes tipo iii de Maastricht. Dicho protocolo fue presentado y discutido con los profesionales del Servicio de Medicina Intensiva y de los equipos de los programas de trasplantes del centro. Fue apoyado por la Dirección del hospital y recibió la aprobación para su uso del Comité de Ética Asistencial, de la Comisión de Trasplantes, de la Oficina Regional de Coordinación de Trasplantes y de la Organización Nacional de Trasplantes. Finalmente, se presentó en una sesión general del centro.
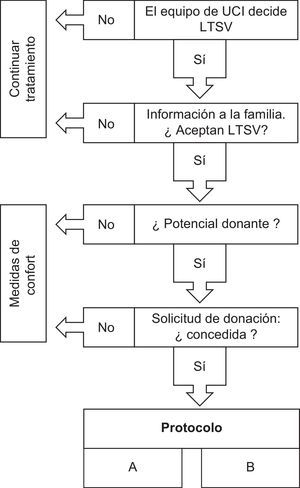
Las características del protocolo se señalan en las figuras 1 y 2. El Servicio de Medicina Intensiva, tras analizar la situación terminal e irreversible de un paciente, decidía la LTSV de acuerdo con el protocolo del servicio basado en las recomendaciones de los cuidados al final de la vida del grupo de trabajo de la SEMICYUC7. La familia era informada de esta decisión por el médico responsable del paciente. Solamente después de que fuese aceptada la LTSV la Coordinación de Trasplantes se ponía en contacto con la familia para solicitar la donación, explicar las características del procedimiento y firmar el consentimiento en caso afirmativo. De esta forma, se separaba el proceso de LTSV del de donación para evitar problemas éticos o conflicto de intereses.
Se consideraban potenciales donantes todos aquellos pacientes con procesos irreversibles y catastróficos, especialmente problemas neurológicos y respiratorios, en los que era previsible una muerte precoz si se retiraban las medidas de soporte vital. Los criterios de exclusión eran los mismos que para la donación tras la muerte encefálica pero con el límite de edad de 65 años. Dicho límite podría ser sometido a revisión o individualización en casos puntuales.
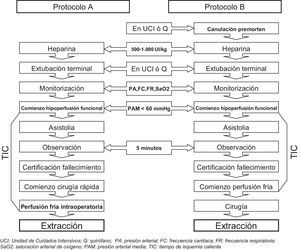
Una vez autorizada la donación, el coordinador de trasplantes practicaba a cada paciente el test de Wisconsin que requería la respiración espontánea con aire ambiente durante 10min para valorar la probabilidad de fallecimiento dentro de los 120min tras la LTSV8. Posteriormente, junto con los equipos implicados, se decidía la extracción de órganos por uno de los 2 procedimientos establecidos en el protocolo: la cirugía rápida (A) o la canulación previa y posterior cirugía (B). Esta decisión se tomaba contando con el consentimiento familiar. El protocolo B, con canulación previa a la cirugía, era considerado de elección, salvo que la familia no lo aceptase o hubiese problemas técnicos.
En el protocolo A no se hacía manipulación alguna sobre el donante, salvo el bolus de heparina, hasta su fallecimiento. Cuando se elegía el protocolo B se colocaba en la arteria femoral, de forma percutánea o por arteriotomía, un catéter multiperforado de doble balón y triple luz (DBTL) (AJ6516, Porgès, Le Plessis-Robison, France) y en la vena femoral un catéter para la conexión posterior a una bolsa colectora. El procedimiento se hacía en la unidad de cuidados intensivos (UCI) o en un quirófano a criterio de la Coordinación de Trasplantes y de los equipos implicados. En ambos protocolos se administraba un bolus de heparina de 500-1.000UI/kg en el momento de la extubación terminal. Esta se hacía preferiblemente en quirófano siempre que la familia lo aceptase. El único tratamiento que no se retiraba, si el paciente lo tenía, era la sedación, que incluso era aumentada a criterio del médico responsable, siempre pensando en el bienestar del paciente y buscando la ausencia de ansiedad, dolor o disnea o cualquier otro signo de sufrimiento. Tras la LTSV se monitorizaban la presión arterial de forma invasiva, la frecuencia cardiaca, la frecuencia respiratoria, la SaO2 y la diuresis. La asistolia se diagnosticaba ante la ausencia de signos de circulación en la monitorización arterial invasiva y se certificaba el fallecimiento del paciente si la asistolia permanecía tras 5min de periodo de observación. Todo el procedimiento era llevado a cabo por el equipo médico de la UCI responsable del paciente.
A partir de este momento se hacía cargo la Coordinación de Trasplantes y se comenzaba con la cirugía rápida en el protocolo A o con la perfusión de líquido frío de preservación y cirugía en el protocolo B. Para ello, previamente a la extubación terminal, se preparaba una bomba de hemodiálisis modelo Hospal con monitor de presión que se conectaba al catéter arterial de DBTL. Tras el fallecimiento se llenaban ambos balones del catéter arterial, se comenzaba la perfusión de líquido frío de preservación (Celsior) y se abría el catéter venoso a la bolsa colectora donde se recogía la sangre de retorno venoso primero y el líquido de preservación mezclado con esta posteriormente. El ritmo de la bomba de perfusión se ajustaba a 250-300ml/min y se variaba para mantener una presión de perfusión media alrededor de 80mmHg que se media en el monitor de presión de la bomba de perfusión.
El protocolo incluía la posibilidad de extracción renal, hepática y pulmonar. Si esta última estaba prevista, el donante era nuevamente intubado manteniendo los pulmones insuflados pero sin ventilación. La toracotomía se comenzaba al mismo tiempo que la laparotomía.
Se cuantificó el tiempo de isquemia caliente (TIC) desde la aparición de hipoperfusión funcional (presión arterial media [PAM]<60mmHg) hasta el comienzo de la perfusión fría.
Si el fallecimiento no se producía antes de los 120min se suspendía el proceso de donación y el paciente era cuidado en la UCI hasta su fallecimiento o traslado a planta si la familia lo prefería.
Como criterios de validez de los órganos se consideraron TIC inferiores a 30min para el hígado y de 60min para el riñón y el pulmón. Se hacía biopsia renal en los casos que se consideraba necesario. En esta primera fase del protocolo no estaba prevista la extracción hepática.
PacientesA partir del 1 de enero de 2012 se puso en funcionamiento el protocolo. En cada donante se recogieron la edad, el sexo, el diagnóstico principal, los días de estancia en la UCI, el motivo de la LTSV, las características de la entrevista familiar, la puntuación de Wisconsin, si se hacía cirugía rápida o canulación previa y si esta era hecha en la UCI de forma percutánea o en quirófano con arteriotomía. Se anotó el TIC y los órganos extraídos.
Posteriormente, se hizo un seguimiento a corto plazo de los receptores.
ResultadosDesde enero hasta julio de 2012 se atendieron 8 pacientes en los que se decidió la LTSV y que no tenían criterios de exclusión para la donación de órganos (tabla 1). Su edad media fue de 57,7±7,2 años. Cinco de ellos eran varones. El motivo de la LTSV fue la encefalopatía irreversible en 5 (anóxica en 4 y metabólica en uno), la lesión cerebral irreversible en 2 y la enfermedad respiratoria terminal en uno. La estancia media en la UCI fue de 7,7±5,7d. La escala de Wisconsin no se llevó a cabo en el paciente con enfermedad respiratoria por desaturación grave tras la desconexión. Los otros 7 tuvieron puntuaciones entre 12 y 17, lo que representaba una probabilidad de presentar una PCR antes de los 120min tras la extubación terminal entre el 51 y el 91%8. La puntuación más baja (12 puntos) la tuvo el único paciente que no falleció tras 120min de LTSV y en el que se suspendió la donación. Los 7 restantes fallecieron dentro de los 15min tras la extubación terminal y fueron donantes efectivos. En los 6 con daño cerebral la exploración neurológica reflejaba una lesión catastrófica con ausencia de respuesta al dolor, ausencia de uno o más reflejos de tronco o movimientos de descerebración entre otros datos. En el caso que no falleció se hizo la LTSV en la UCI; en el resto en quirófano contando con el consentimiento de la familia. En los 2 primeros casos se hizo una cirugía rápida sin canulación previa y en los 5 restantes canulación previa a la LTSV con perfusión fría inmediatamente después del fallecimiento y posterior cirugía. Los TIC más largos los presentaron los 2 casos de cirugía rápida sin canulación previa.
Características clínicas y actuaciones de los 8 donantes
| Donante | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 |
| Edad | 45 | 58 | 54 | 57 | 67 | 51 | 63 | 67 |
| Sexo | Varón | Varón | Varón | Mujer | Mujer | Varón | Varón | Mujer |
| Diagnóstico | IAM-PCR | H. cerebral | NIU | Intox. metanol | EPOC-PCR | IAM-PCR | PCR-FV | HSA |
| Motivo LTSV | EA | LCI | NIU terminal | EM | EA | EA | EA | LCI |
| Estancia en la UCI | 5 | 7 | 17 | 3 | 4 | 3 | 5 | 18 |
| Wisconsin | 13 | 14 | No | 15 | 16 | 15 | 17 | 12 |
| Canulación | No | No | Sí | Sí | Sí | Sí | Sí | No |
| Perfusión fría | Intraoperatoria | Intraoperatoria | Previa | Previa | Previa | Previa | Previa | No |
| TIC mín. | 23 | 21 | 8 | 20 | 12 | 7 | 6 | No |
| Extr. renal | Sí | Sí | Sí | Sí | Sí | Sí | Sí | No donación |
| Ex. pulmonar | No se planteó | No se planteó | No por NIU | No por TB pulmonar | No por EPOC | No por broncoaspiración | No por broncoaspiración | No donación |
| Ex. hígado | No | No | No | No | No | No | No | No |
EA: encefalopatía anóxica; EM: encefalopatía metabólica; EPOC: enfermedad pulmonar obstructiva crónica; FV: fibrilación ventricular; HSA: hemorragia subaracnoidea; IAM: infarto agudo de miocardio; LCI: lesión cerebral irreversible; LTSV: limitación de las técnicas de soporte vital; NIU: neumonía intersticial usual; PCR: parada cardiorrespiratoria; TB: tuberculosis; TIC: tiempo de isquemia caliente; UCI: unidad de cuidados intensivos.
En los 7 donantes se explantaron los riñones que fueron implantados con éxito en 14 receptores. No se consideró el explante pulmonar en los casos iniciales del protocolo y en el resto de los donantes no se hizo por contraindicación médica. En esta primera etapa del programa se decidió no efectuar explantes hepáticos.
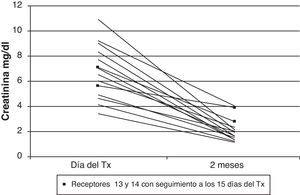
Siete de los 14 implantados renales precisaron, transitoriamente, sesiones de hemodiálisis postrasplante por retraso en la función del injerto. En todos hubo mejoría de la función renal en la revisión realizada a los 2 meses del trasplante en los 12 primeros y a los 15d en los 2 últimos (fig. 3).
DiscusiónA pesar de que la DMC que sigue a la LTSV se viene practicando desde hace años en otros países, en España hasta el momento se ha considerado que deberían abordarse de manera pormenorizada todos los aspectos ético-legales relacionados con este tipo de donación antes de ponerla en práctica para evitar la desconfianza de la población y su repercusión negativa sobre el sistema de donación y trasplante1. Probablemente la incorporación de los principios de bioética y de las recomendaciones de cuidados al final de la vida en las UCI y la práctica cada vez más frecuente de la LTSV ha facilitado el abordaje de la donación tras el fallecimiento de un paciente irrecuperable. De hecho, en la Conferencia de Consenso Nacional sobre Donación en Asistolia celebrada en Madrid el 23 de noviembre de 2011, se planteó la donación en asistolia en general como una fuente potencial de órganos con un futuro prometedor y la donación en el paciente tipo iii de Maastricht en particular como una opción a tener en cuenta en el futuro inmediato. Posteriormente, el Documento de Consenso Nacional sobre Donación en Asistolia en España de 2012 ha supuesto el apoyo definitivo a este tipo de donación9.
Para que un programa de DMC pueda iniciarse con garantías se debe consensuar con todos los profesionales implicados. Es imprescindible, además, contar con el informe favorable del Comité de Ética Asistencial y con el apoyo tanto de la Dirección del centro como de las coordinaciones regional y nacional de trasplantes.
La decisión de retirar el soporte vital de un paciente debe ser siempre independiente y anterior a la consideración de la donación. Esta debe plantearse únicamente una vez que la LTSV haya sido acordada por el equipo médico a cargo del paciente y aceptada por la familia. Se recomienda que un servicio de Medicina Intensiva que pretenda poner en marcha un programa de donación en asistolia controlada disponga de un protocolo sobre la LTSV y que en la decisión de retirar el tratamiento no intervenga la Coordinación de Trasplantes10.
Las negativas familiares a la DMC no controlada en España son menores que en los casos de muerte encefálica. Desconocemos cuál será la incidencia en el tipo iii pero en nuestra experiencia no hemos tenido ninguna negativa hasta ahora y, una vez entendida y aceptada la LTSV, la donación ha sido planteada por la familia en algunos casos con antelación a la petición por la Coordinación de Trasplantes.
Este tipo de donantes no es una alternativa equivalente al donante en muerte encefálica puesto que el número de órganos donados por término medio es menor. Por este motivo, si la muerte encefálica es inminente, es preferible esperar a que esta se produzca en lugar de poner en marcha el proceso de DMC. Por el contrario, la muerte cardiaca sería una buena opción cuando el potencial donante con lesión neurológica catastrófica no evoluciona hacia la muerte encefálica y la familia está dispuesta a donar11.
De los 8 casos presentados, 7 tenían una lesión neurológica irreversible y uno una enfermedad respiratoria terminal. En 4 casos la exploración neurológica era próxima a la muerte encefálica pero al no producirse esta se incluyeron en el protocolo de DMC.
Se ha planteado que la promoción de la DMC reduciría el número de casos de donación en muerte encefálica12 pero eso no ha ocurrido en nuestro caso. De hecho, en 2 pacientes se acordó con la familia esperar a la muerte encefálica para la donación y, puesto que se estabilizaron sin llegar a ella, el protocolo de DMC evitó que estos donantes se perdieran.
La puesta en marcha de un proceso de DMC es compleja y requiere la movilización de los equipos correspondientes antes de que se produzca el fallecimiento del potencial donante. Si no ocurre dentro del periodo establecido y la donación se suspende la perturbación para la familia y los inconvenientes económicos y organizativos para el centro son importantes. Por este motivo se han valorado diversas escalas de puntuación con las que se pretende predecir si el fallecimiento será o no precoz, como la de Wisconsin. A pesar de ello, algunos autores consideran que no es posible identificar aquellos potenciales donantes cuyo fallecimiento se vaya a producir en los 120min siguientes a la LTSV, por lo que recomiendan que el proceso de donación se ponga en marcha en todo potencial donante13.
En este protocolo se utilizó la escala de Wisconsin pero el número de donantes es insuficiente para poder sacar conclusiones de su utilidad. Los 7 donantes fallecieron dentro de los 15min siguientes a la extubación terminal. El enfermo con insuficiencia respiratoria no toleró la hipoxia inmediata a la extubación y en los 6 restantes la exploración neurológica reflejaba un gran daño cerebral.
Los 2 primeros casos se hicieron mediante cirugía rápida sin canulación previa con buenos resultados14. En todos los demás se optó por la canulación previa y la perfusión de líquido frío de preservación tras el fallecimiento al tiempo que se comenzaba con la extracción. En la literatura se han publicado buenos resultados con ambos procedimientos y también con la utilización de circulación extracorpórea (ECMO). Cada centro debería adaptar el protocolo en función de sus posibilidades, su experiencia y los resultados obtenidos.
La extubación terminal y con ello la retirada de todas las medidas de soporte vital puede realizarse tanto en la UCI como en quirófano. La UCI proporciona un ambiente más propicio, los profesionales están más habituados a las medidas al final de la vida y la familia puede acompañar hasta el último momento a su familiar. El quirófano no es el lugar habitual para aplicar estos cuidados ni el sitio apropiado para que la familia acompañe al paciente. Sin embargo, el equipo de trasplantes tiene la responsabilidad de optimizar todas las medidas que reduzcan el TIC, como puede ser la retirada del tratamiento en el propio quirófano10. Debe considerarse esta última opción, especialmente cuando se use la cirugía rápida y siempre con el beneplácito de la familia.
Algunos autores consideran que, cuando el fallecimiento es esperado e inminente tras la extubación terminal, la sedación preventiva se debe aplicar anticipándose al sufrimiento del paciente aún a expensas de aumentar la depresión respiratoria15. Los 7 donantes estuvieron sedados durante su ingreso en la UCI de acuerdo con los protocolos habituales del servicio. En todos ellos se mantuvieron las dosis de sedación durante la LTSV e incluso se aumentaron a criterio del médico responsable buscando, en todo momento, aliviar el sufrimiento del paciente.
Uno de los parámetros básicos que determinan la validez de un órgano es el TIC. Sin embargo, no hay consenso en cuanto a cuál debe ser su definición. Algunos autores consideran que debe ser el tiempo transcurrido desde la retirada de las técnicas de soporte vital hasta el comienzo de la perfusión fría del órgano, independientemente de la presión arterial16. Otros, sin embargo, consideran que existe un tiempo de isquemia real que se debe cuantificar desde la aparición de hipotensión arterial hasta la perfusión fría. Esta hipoperfusión real sería definida como una presión arterial sistólica <50mmHg o una PAM<60mmHg17,18. En este protocolo se eligió la PAM<60mmHg, considerando que un tiempo de isquemia más estricto sería beneficioso para los órganos trasplantables.
Se ha descrito una mayor incidencia de retraso en la función del injerto con riñones procedentes de la DMC. Sin embargo, los resultados a largo plazo son comparables a los obtenidos con donantes en muerte encefálica19,20.
En los 7 donantes se explantaron los riñones que se trasplantaron a 14 receptores. A pesar de que 7 precisaron sesiones de hemodiálisis postrasplante, todos los receptores evolucionaron favorablemente.
Nosotros no hemos tenido aún la oportunidad de utilizar los pulmones de DMC en los 2 primeros casos por tratarse de un protocolo nuevo y en los siguientes por contraindicaciones a la donación pulmonar. Sin embargo, se han publicado buenos resultados con los pulmones procedentes de este tipo de donantes. En la serie australiana, la más amplia publicada hasta la actualidad21, la supervivencia a uno y 5 años de los receptores de pulmones procedentes de DMC fue de 97 y 90% frente a 90 y 60%, respectivamente, de los trasplantados con pulmones procedentes de muerte encefálica. Además, en el 39% de las DMC se pudieron utilizar con éxito los pulmones, un porcentaje superior al publicado en nuestro medio22.
En la última década ha aumentado el interés por los trasplantes hepáticos procedentes de DMC hasta el punto de que, actualmente, representan el 20% de los trasplantes hepáticos en países europeos. A pesar de este incremento, los resultados no son iguales a los trasplantes procedentes de la donación tras la muerte encefálica, con peores supervivencias al año y 3 años. En el trasplante hepático se ha visto una mayor incidencia de complicaciones biliares y estenosis de la arteria hepática con órganos procedentes de la DMC23. Y se han identificado factores de riesgo del donante asociados a una peor evolución del injerto, como un TIC >20-30min, un tiempo de isquemia fría>8-10h o una edad del donante>40-60 años24. Por tanto, se debería ser muy riguroso a la hora de seleccionar un hígado procedente de una DMC.
ConclusionesLa DMC controlada puede representar en nuestro país una opción más en la búsqueda de órganos para trasplante, al igual que ocurre en otros países. Estos programas de donación se deben planificar contando con el consenso no solo de todos los servicios implicados en el trasplante, sino con el visto bueno de los comités de ética hospitalarios y con el conocimiento de todos los trabajadores del centro.
La aceptación de este tipo de donación por parte de las familias parece ser al menos similar o incluso mejor que en los casos de muerte encefálica y los resultados en el trasplante renal son equiparables a los de los receptores de riñones procedentes de esta. En este tipo de programas se debe contar también con la donación pulmonar y, en casos bien seleccionados, hepática.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.