El Grupo de Trabajo de Bioética de la SEMICYUC ha elaborado las recomendaciones en la toma de decisiones de limitación de tratamientos de soporte vital con la aspiración de disminuir la variabilidad en la práctica clínica observada y de contribuir a la mejora de los cuidados al final de la vida del paciente crítico. Además de abordar el marco conceptual de la limitación de tratamientos de soporte vital y de la futilidad, desarrolla las nuevas formas de limitación extendiéndola a la adecuación de otros tratamientos y métodos diagnósticos, además de planificar los posibles cursos evolutivos tras la decisión de limitación de tratamientos de soporte vital. Se enfatiza la importancia de la planificación compartida de la asistencia sanitaria en la toma de decisiones, se presentan los cuidados intensivos orientados a la donación y se promueve la integración de los cuidados paliativos en el tratamiento del paciente crítico en estadios del final de la vida en UCI.
The Spanish Society of Intensive and Critical Care Medicine and Coronary Units (SEMICYUC) Bioethics Working Group has developed recommendations on the Limitation of Advanced Life Support Treatment (LLST) decisions, with the aim of reducing variability in clinical practice and of improving end of life care in critically ill patients. The conceptual framework of LLST and futility are explained. Recommendations referred to new forms of LLST encompassing also the adequacy of other treatments and diagnostic methods are developed. In addition, planning of the possible clinical courses following the decision of LLST is commented. The importance of advanced care planning in decision-making is emphasized, and intensive care oriented towards organ donation at end of life in the critically ill patient is described. The integration of palliative care in the critical patient treatment is promoted in end of life stages in the Intensive Care Unit.
Se cumple una década de la publicación por parte del Grupo de Trabajo (GT) de Bioética de la Sociedad Española de Medicina Intensiva y Unidades Coronarias (SEMICYUC) de las Recomendaciones de Tratamiento al Final de la Vida del Paciente Crítico1. En este documento además de describir el marco ético y jurídico de las decisiones al final de la vida se enfatizaba en la necesidad de integrar los cuidados paliativos en la UCI y de mejorar las habilidades de comunicación de malas noticias. A pesar de que dichas recomendaciones continúan estando vigentes y que la limitación de tratamientos de soporte vital (LTSV) es una práctica habitual en las UCI2–4, el GT de Bioética cree conveniente actualizarlas para mejorar su conocimiento, disminuir la variabilidad en la toma de decisiones5–7 y los conflictos entre las partes, fomentar su documentación y, en suma, prestar una atención de calidad a las personas en el final de la vida y sus familiares. En este tiempo han surgido nuevas formas de limitación, tratamientos que modifican el curso de enfermedades hasta hace unos años consideradas incurables pero que condicionan una supervivencia con secuelas o considerable merma de la calidad de vida, se están desarrollando tratamientos de soporte menos invasivos en pacientes críticos y al mismo tiempo se ha promovido la autonomía del paciente. Además, se ha potenciado la donación de órganos en situaciones diferentes a la muerte encefálica contemplándose en aquellos pacientes que pueden fallecer tras una decisión de LTSV en lo que se conoce como donación en asistolia controlada. La mejora de la calidad de los cuidados al final de la vida del paciente crítico ha sido y es un desafío constante para la SEMICYUC8–10 y ha motivado la elaboración por parte del GT de Bioética de este documento de actualización de recomendaciones para la práctica de LTSV.
Metodología de trabajoEn la reunión presencial del GT de Bioética de SEMICYUC de junio de 2017 se acordó actualizar las recomendaciones de tratamiento al final de la vida del paciente crítico1 en atención a la demanda de componentes del grupo y de otros GT de la SEMICYUC. Fueron seleccionados 10 expertos en base a su experiencia profesional y publicaciones realizadas en Bioética. Se debatieron y escogieron las secciones a desarrollar y se elaboró un cronograma y reparto de tareas. El coordinador del GT revisó los contenidos y junto con un experto en Bioética formaron el equipo de redacción del documento, AE e IS, adaptando el estilo del texto del documento. La revisión y recomendaciones se fundamentaron en una búsqueda actualizada de la literatura biomédica en MEDLINE y EMBASE en las que se analizaron estudios clínicos, revisiones sistemáticas y puestas al día referentes a cuidados al final de la vida y limitación de tratamientos de soporte vital en pacientes adultos críticos. El documento fue valorado por dos revisores externos (JLM y MR) elaborándose la versión final que fue enviada a todos los autores y presentada en la reunión de Grupo de trabajo de Bioética de SEMICYUC para su aprobación definitiva.
Toma de decisiones en el final de la vida del paciente críticoLa LTSV es una buena práctica médica porque el mantenimiento de tratamientos fútiles y la obstinación terapéutica no tiene justificación ética ni científica11. Para que la toma de decisiones sean prudentes es recomendable que se sustenten en un proceso de deliberación sobre los hechos y valores. La inconsistencia de los hechos clínicos, es frecuentemente fuente de conflictos, derivada de la incertidumbre pronóstica y una creciente preocupación por las secuelas derivadas de la enfermedad y los tratamientos. La evidencia científica no ha podido alcanzar en la mayoría de los casos cotas de certeza que nos permitan per se establecer decisiones clínicas adecuadas. Es por ello que la toma de decisiones debe basarse en los valores de las partes implicadas, principalmente del paciente, y en la evidencia científica, afinando en el diagnóstico y el pronóstico, siendo realizada por el equipo asistencial mejor que individualmente. Ha de explorarse la historia de valores del paciente, a través del mismo en los casos en que sea posible, de sus familiares o allegados, y consultando la existencia de planificación compartida de la atención y documentos de instrucciones previas en los casos en los que el paciente no tenga capacidad de decisión. La decisión ha de ser clínica, parte del equipo asistencial para informar posteriormente a los familiares de la misma evitando de esta forma que suponga una carga más de responsabilidad en momentos tan complicados para ellos. En casos de desacuerdos con la decisión tomada habrá que poner en marcha cursos de acción destinados a mejorar la comunicación, y ofrecer periodos de tiempo prudenciales para llegar a un clima de comprensión pero en ningún caso administrando o manteniendo tratamientos fútiles por demanda familiar. Las decisiones han de constar claramente en la historia clínica. Se deben ofrecer unos cuidados paliativos de calidad12, favoreciendo el acompañamiento familiar y el apoyo espiritual.
En el caso de no llegar a un consenso entre el equipo asistencial, con el paciente o sus familiares, la consulta al Comité de Ética Asistencial puede servir de ayuda. En la figura 1 se recoge un ejemplo práctico de los pasos a seguir en las decisiones de LTSV.
Planificación compartida de la asistencia sanitaria y documentos de instrucciones previasLa planificación compartida de la asistencia sanitaria (PCAS) es un proceso deliberativo, relacional y estructurado, que facilita la reflexión y comprensión de la vivencia de enfermedad y el cuidado entre las personas implicadas, centrado en la persona que afronta una trayectoria de enfermedad, para identificar y expresar sus preferencias y expectativas de atención. Su objetivo es promover la toma de decisiones compartida en aquellos momentos en que la persona no sea competente para decidir. Puede incluir la designación de algún representante, así como la elaboración y registro de un documento que refleje los valores y preferencias de tratamiento. Todo ello debiera anotarse en la historia clínica para que pueda ser consultado por los profesionales implicados en el proceso asistencial. La denominación PCAS es fruto de la evolución de los términos living will o testamento vital, a las advance directives (documentos de instrucciones previas [DIP] o voluntades anticipadas) y advance care planning o planificación anticipada de cuidados y tratamientos13. Al contrario de lo que sucede en otros países, en España la PCAS se ha centrado casi exclusivamente en la elaboración y registro de documentos. Conviene recordar que lo más relevante es la reflexión personal y la elaboración compartida de un plan de atención para mejorar la toma de decisiones, especialmente para la etapa final de la vida en la que la persona enferma puede perder su capacidad de comprender la información y expresar su decisión de aceptación o rechazo de procedimientos y tratamientos14.
Este modo de actuar, centrado en la persona15, no es muy habitual en nuestro entorno por distintas razones16: la escasa formación de los profesionales sanitarios en PCA –incluyendo habilidades de comunicación y el afrontamiento de los aspectos emocionales–, la falta de tiempo necesario para realizar las entrevistas en profundidad debido a la carga asistencial, la ausencia de programas específicos sobre PCA integrados en la ruta asistencial o vía clínica de personas con enfermedades crónicas, la percepción de los profesionales de que la PCA solo se refiere al proceso de morir y por lo tanto hablar de ello puede perjudicar emocionalmente a los enfermos y por último la excesiva burocracia asociada a la elaboración, registro y consulta de los documentos de instrucciones previas o voluntades anticipadas.
Actualmente el peso de la autonomía del paciente es cada vez más patente en la práctica clínica diaria y es lógico y necesario que participe en sus cuidados. Existen varios trabajos en los que se demuestra que los resultados de la PAC mejoran la calidad de la atención al final de la vida17–19. En la tabla 1 se enumeran las ventajas de la PCA. La práctica diaria en los servicios de medicina intensiva nos enseña que son pocos los pacientes con documentos de instrucciones previas y que estas son en la mayoría de los casos documentos muy genéricos, y con frecuencia no resultan adecuados para el entorno de cuidados intensivos20. Es por ello que cada vez adquieren más importancia las expresiones previas de voluntad por parte de los pacientes. Para fomentar la integración de la PCA en la toma de decisiones en el paciente crítico, los esfuerzos debieran centrarse en los siguientes aspectos: la divulgación de programas comunitarios incluyendo a las asociaciones de pacientes que expliquen la conveniencia de elaborar un plan personalizado de cuidados y tratamientos, formación específica de profesionales de la salud para que puedan facilitar la elaboración, registro y consulta de dichos planes y la evaluación del impacto de la PCA en la toma de decisiones y en la calidad de la atención en el final de la vida de los pacientes ingresados en UCI21,22. En 1994 el Hastings Center, planteaba la necesidad de reorientar la estrategia de implantación de los DIP, dejando de estar centrados en los documentos en sí y suscitarse procesos comunicativos entre profesionales, pacientes y familiares que ayudarán a la mejor calidad moral de las decisiones al final de la vida23. Se iniciaba así el concepto de planificación anticipada cuyos objetivos eran: prepararse para el proceso de morir y todos los aspectos que implica, ejercer en la vida diaria el derecho de autonomía, llevarlo a la práctica expresando preferencias en los cuidados y tratamientos, familiarizarse con la idea de morir, aliviar el impacto emocional de la persona designada por el paciente para representarle cuando él no sea capaz de decidir y entender el documento escrito y firmado como la conclusión del proceso de planificación24.
Ventajas de la planificación compartida de la atención
| • Promueve la calidad de la relación asistencial |
| • Ayuda a establecer los objetivos del cuidado y tratamiento |
| • Aumenta la participación de la persona y su familia en la toma de decisiones |
| • Disminuye el número de tratamientos no deseados, incluyendo ingresos hospitalarios y reduciendo costes sociosanitarios sin comprometer la eficacia y calidad de los cuidados |
| • Aumenta la satisfacción de la ciudadanía con el sistema sanitario |
| • Fomenta la toma de decisiones sanitarias en el final de la vida, generando una mayor conciencia social sobre la importancia de abordar el morir como parte de la vida |
| • Facilita el proceso de duelo familiar tras el fallecimiento del paciente |
Marco conceptual y futilidad
La LTSV se define como la omisión o retirada de todas o algunas medidas de soporte vital, tales como la ventilación artificial, la hemofiltración o hemodiálisis y la medicación vasoactiva. Hace más de tres décadas el Hasting Center definió tratamiento de soporte vital a la intervenciones médicas, técnicas, procedimiento o medicación que se administra a un paciente para retrasar el momento de la muerte, esté o no dicho tratamiento dirigido hacia la enfermedad de base o el proceso biológico actual.
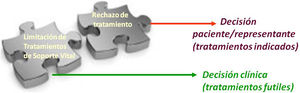
Las decisiones de LTSV son decisiones clínicas y suponen para el profesional juicios de futilidad, consisten en evaluaciones pronósticas ponderadas sobre la inefectividad de una intervención sanitaria. Una medida se considera fútil cuando su aplicación en una situación clínica concreta resulta ineficaz, inútil para obtener el efecto esperado. El principal problema es que la futilidad, bien definida en un marco teórico, no es tan fácil identificarla en la práctica clínica. La limitación de tratamientos de soporte vital engloba las decisiones tanto de omitir como de retirar una medida de soporte vital a juicio de los profesionales sanitarios que atienden al paciente, decisiones fundamentadas en el respeto a la persona y a su dignidad. Una situación diferente, que no parte de los profesionales sino de los pacientes es el rechazo de tratamiento, en la ética de nuestros días la promoción y protección de la autonomía del paciente le confiere la libertad de rechazar cualquier tratamiento de soporte vital aunque ello estuviera indicado desde un punto de vista médico y no tratarse pudiera suponer su propio fallecimiento. En la figura 2 se muestran las diferencias conceptuales entre las decisiones de rechazo de tratamiento y las de LTSV.
Tipos de limitación de tratamientos de soporte vitalClásicamente y de forma arbitraria los tipos de limitación de tratamientos de soporte vital se han dividido en cuatro grandes grupos: desestimar el ingreso de un paciente en la UCI; omitir tratamientos; mantener medidas de tratamiento y la retirada de los mismos.
El tipo de LTSV más frecuente es la omisión de tratamientos, siendo la orden de no reanimación cardiopulmonar la más frecuente, seguida de la omisión de tratamientos principalmente invasivos, y menos frecuente la retirada de los mismos. La retirada se asocia, debido a la gravedad de las enfermedades en que se aplica, a una mortalidad asociada cercana al 96-99%, mientras que en la omisión es del 81% y el no aumento del 44%25. Pero hay nuevos factores que ayudan a tomar la decisión; el estudio EPIPUSE, en el que se analizaron las LTSV en UCI españolas en pacientes con ingreso prolongado, puso de manifiesto una frecuencia en nuestro país del 35% de LTSV con una mortalidad hospitalaria asociada del 93%, y constató que se instaura algún tipo de LTSV en un tercio de los pacientes que presentan complicaciones o eventos adversos con repercusión orgánica ocurridos a partir de la segunda semana de ingreso en UCI26. A pesar de estar bien categorizados existe gran variabilidad en su aplicación como muestra una revisión sistemática donde existen grandes diferencias entre UCI y entre países distintos, lo que pone de manifiesto las necesidades de formación ética y de investigación27.
Nuevas formas de limitación de tratamientos de soporte vital en UCIActualmente, más del 10% de los ingresos en UCI son de personas mayores de 80 años. Este hecho está conllevando un cambio en las decisiones de LTSV, ya que son más frecuentes en este tipo de pacientes28. Al cambiar la tipología de pacientes, se ha visto incrementado el tipo de LTSV en el momento ya del ingreso en la UCI29. El paradigma mayoritario de la LTSV al ingreso en UCI son actualmente los pacientes geriátricos, crónicos complejos y oncológicos críticos. Este tipo de LTSV al ingreso es infrecuente (2-8%), pero se está incrementando, y lo más interesante es que casi una tercera parte de los pacientes sobreviven más de 30 días, por lo que este tipo de limitación no se asocia necesariamente a un pronóstico ominoso. Consiste en omitir la ventilación mecánica, diálisis o RCP, no restringiendo tratamientos no invasivos, siendo la retirada de tratamientos muy infrecuente2.
Otro tipo de LTSV es la retirada tras comprobar falta de respuesta al tratamiento o progresión clínica con mal pronóstico, en estas decisiones es importante establecer el tiempo de reevaluación de la respuesta terapéutica y explicitar al paciente y/o familiares el plan de actuación30,31. Por ejemplo, pacientes oncológicos que precisan ventilación mecánica, donde tras predefinir unos objetivos terapéuticos al ingreso, se revalora al paciente unos días después para evaluar si el tratamiento es efectivo, tomándose decisiones de retirada en caso de irreversibilidad del proceso32. Otros ejemplos son la LTSV en pacientes con fracaso multiorgánico en progresión y SOFA> 15, o los pacientes con daño cerebral grave con mal pronóstico vital33.
En la tabla 2 se expresan los diferentes tipos de LTSV, así como el motivo para su decisión, la forma de aplicación y la mortalidad asociada a cada forma.
Diferentes formas de limitación de tratamiento de soporte vital
| Incidencia | Momento | Motivo | Herramientas | Forma | Mortalidad | |
|---|---|---|---|---|---|---|
| LTSV duranteIngreso | 20% | Después del ingreso | Futilidad fisiológica | MBE | No aumento SV, retirada SV | 80-99% |
| LTSV al ingreso | 2-8% | En el momento del ingreso | Futilidad fisiológica Comorbilidad, funcionalidad, edad | MBE+AEPSVGI | No inicio de SVINo LTSV de SVNITt. condicionado | 60% |
| LTSV previo ingreso | 4% | Antes del ingreso | FutilidadFisiológica | CriteriosTerminalidad/DIP | TratamientoCondicionadoNo inicio SVI | |
| LTSV Condicionadaa respuesta inicial a SVI | 6° día de SVI | Futilidad fisiológica | Ingreso SVI conretirada de ttossi futilidad fisiológica | 80% |
AE: análisis ético; DIP: documento instrucciones previas; MBE: medicina basada en la evidencia; PS: Performance Status; SV: soportes vitales; SVI: soportes vitales invasivos; SVNI: soportes vitales no invasivos; VGI: valoración geriátrica integral.
Existen diferentes formas de LTSV, en función del momento evolutivo de la enfermedad y del ingreso, así como de otros factores entre los que destaca la fragilidad del paciente y su plan vital en relación a su enfermedad. La fragilidad puede resultar un predictor más robusto de vulnerabilidad y «recuperabilidad» que la edad cronológica por sí sola, sobre todo en el contexto de una enfermedad crítica34,35. Sin embargo, todas son LTSV y tienen en común la consideración de que determinados tratamientos no son adecuados para el paciente en ese momento por ser ineficaces, por el carácter incurable de la enfermedad, la situación avanzada y no reversible o por la fragilidad del paciente que hace que ciertos tratamientos no puedan alcanzar el resultado esperado en otras situaciones. Las decisiones de no ingreso en UCI, siendo una forma de LTSV, pueden obedecer a cualquiera de las consideraciones anteriores. No obstante, suelen tomarse por la última de ellas, al considerar que los tratamientos que se podrían aplicar en la UCI conllevan, en esa concreta situación, más riesgo de complicaciones y sufrimiento que beneficio realmente esperable36. La mortalidad de los pacientes en estos casos dista mucho del 100% y esto es así porque el pronóstico no tiene por qué ser ominoso en ese momento, pero si el paciente se deteriora a pesar del tratamiento instaurado y requiere mayor soporte vital en UCI, se espera que las complicaciones de este asociadas a la fragilidad del paciente hagan inútil esta escalada terapéutica.
Es necesario hacer una consideración en este punto. El ingreso en UCI en ocasiones no lleva aparejada la instauración de nuevos tratamientos más complejos y con más riesgos, sino que puede hacerse para intensificar la vigilancia y/o monitorización del paciente y que esto permita optimizar el tratamiento sin necesidad de «escalar» en nuevas medidas. Si esto puede beneficiar el pronóstico del paciente no se debería rechazar el ingreso en UCI salvo que haya otras causas para ello37. Dentro de los numerosos criterios considerados para valorar el beneficio de un ingreso en UCI se ha publicado ampliamente sobre la edad. Si bien es un criterio que puede interrelacionarse con otros, la edad por sí sola no puede ser un criterio38,39. Las órdenes de no reanimar pueden acordarse en pacientes ingresados en UCI, en planta o en otras localizaciones. Como en el caso anterior, la mortalidad de estos pacientes no será del 100% porque dichas órdenes reflejan el hecho de que, de producirse una parada cardiaca, esta no se deberá a una situación inesperada y potencialmente reversible sino a la evolución de la enfermedad que no ha respondido al tratamiento y no se espera que las medidas de resucitación vayan a resultar útiles. El uso de registros electrónicos en el centro hospitalario puede facilitar la toma de decisiones y el tratamiento de estos pacientes40.
Omitir/retirar medidas de tratamientoCon el estudio WELPICUS41 se ha establecido un consenso mundial para definir los términos y conceptos relacionados con el final de la vida en UCI. Las definiciones son:
Omisión del tratamiento de soporte vital: decisión de no instaurar una intervención de soporte vital. Si se toma la decisión médica de que las posibilidades de supervivencia de un paciente son extremadamente bajas o que el paciente en las circunstancias médicas actuales no desearía un tratamiento de mantenimiento de la vida continuo, se puede no iniciar el tratamiento de soporte vital.
Retirar el tratamiento de soporte vital: decisión de detener activamente una intervención de soporte vital actualmente en curso. Si se toma la decisión médica de que las posibilidades de supervivencia de un paciente son extremadamente bajas o que el paciente en las circunstancias médicas actuales no desearía un tratamiento de mantenimiento de la vida continuado, se puede retirar el tratamiento de soporte vital.
Ha de aclararse que la LTSV no supone una reducción de la atención médica sino una restricción a medidas consideradas desproporcionadas. Se continúa por tanto el tratamiento conservador y/o paliativo dirigido a preservar la calidad de vida del paciente y aliviar el dolor o sufrimiento42,43.
Proporcionalidad de métodos diagnósticos y otros tratamientos en estadios al final de la vida.
Las decisiones de no ingresar en UCI o no reanimar buscan adecuar el tratamiento y los métodos diagnósticos a la situación de cada paciente. En situaciones en las que el tratamiento etiológico o sindrómico se ha demostrado inútil deben prevalecer el control sintomático, la comodidad y el acompañamiento familiar que, si bien deben estar siempre presentes en toda atención sanitaria, en estos casos se presentan como objetivos prioritarios. Una vez que los profesionales, el paciente y sus allegados son conscientes de la irreversibilidad de una situación, es preciso, si no se hizo antes, establecer estas prioridades de forma consensuada y, en el caso de que determinados tratamientos o métodos diagnósticos fueran precisos para cumplirlas, dar una adecuada información sobre los mismos. Aunque la LTSV es un término referido expresamente a los tratamientos de soporte vital, en determinadas situaciones clínicas cuyos objetivos dejan de ser curativos la limitación se extenderá a otros tratamientos y procedimientos diagnósticos que habrán de evitarse a no ser que se trate de medidas encaminadas a mejorar los síntomas del paciente.
Extubación terminalLa extubación terminal (ET) es una forma de retirada de tratamientos previamente instaurados, acordada en lo posible con el paciente o sus representantes. Se realiza en pacientes en los que el tratamiento de su enfermedad se ha demostrado inútil, no existen nuevos tratamientos eficaces y el soporte vital respiratorio se ha convertido en un método de soporte vital desproporcionado y sin sentido dentro del nuevo plan terapéutico. En un porcentaje elevado la ET se seguirá, en un tiempo más o menos corto, del fallecimiento del paciente, al progresar los efectos de la enfermedad. La muerte no podrá ser causa directa de los tratamientos, por lo que no deberá realizarse ET en pacientes con relajación neuromuscular, por tanto estos tratamientos no deben emplearse para que el paciente parezca más plácido al retirar el soporte ventilatorio. Los relajantes musculares no tienen efecto sedante o analgésico y dificultan la valoración del estado del paciente en cuanto a dolor o comodidad. Si el paciente ya estuviera bajo efecto de estos fármacos deberá esperarse a que desaparezca su efecto. En algunos pacientes la falta de soporte respiratorio podría provocar síntomas de insuficiencia respiratoria44 por obstrucción de la vía aérea y disnea, estas situaciones deben anticiparse y evitarse con el tratamiento necesario como la sedación anticipada. Por ello, es frecuente que la ET lleve asociado algún tratamiento analgésico y sedante a unas dosis adecuadas a fin de evitar dichos síntomas. En función del origen de las manifestaciones de insuficiencia respiratoria se podrían utilizar oxígeno, corticoides, diuréticos, broncodilatadores y/u opioides para el tratamiento sintomático45 además de informar anticipadamente a los familiares46 y personal sanitario47 del desarrollo de estos síntomas.
Planificación de cursos clínicos tras la LTSVEs un error frecuente asociar LTSV inexorablemente con el exitus. Que en la mayoría de los pacientes en los que se toma esta decisión debido a la enfermedad grave se produzca el fallecimiento no significa que necesariamente vaya a ocurrir, como lo avalan los resultados de los principales estudios publicados en este sentido48. Uno de los objetivos destacados es facilitar el bienestar, control de síntomas y acompañamiento de los seres queridos. Los proyectos de humanización en UCI han realizado notables esfuerzos por mejorar el ambiente de las mismas con políticas de flexibilización de las visitas e inclusión de los familiares en la participación de los cuidados49. Es por tanto capital prever los posibles cursos evolutivos tras las decisiones de LTSV y contemplar planes de actuación coordinados con otras especialidades como cuidados paliativos u otras de hospitalización de cara a la continuidad de medidas de tratamiento no invasivas.
Cuidados paliativos en la limitación de tratamientos de soporte vitalCuando se decide una LTSV, el plan asistencial debe estar encaminado a evitar el sufrimiento, respetar la dignidad de la persona enferma y prevenir o resolver los conflictos derivados de la toma de decisiones. La atención integral al paciente crítico no puede concebirse actualmente si además de la prevención, diagnóstico, monitorización y tratamiento de los pacientes críticos no se aplicaran unos adecuados cuidados paliativos (CP) tras la decisión de LTSV50.
Los CP implican no solo la administración de fármacos apropiados para aliviar el dolor o la disnea sino también el acompañamiento de los familiares o allegados al paciente, la atención de sus necesidades y procurar un ambiente lo más confortable posible evitando el ruido o las alarmas innecesarias. Se trata de dar gradualmente más importancia a los cuidados en lugar de los tratamientos o pruebas diagnósticas e incluir a los familiares en ese objetivo, no solo durante el acompañamiento durante el proceso de morir sino también con la atención al duelo una vez que el paciente ha fallecido. En la tabla 3 se enumeran los aspectos fundamentales de los CP en UCI. Es fundamental planificar con antelación cómo se va a realizar la LTSV, qué tratamientos se van a limitar o retirar, cómo se va a tratar las incidencias que puedan ocurrir, la presencia de la familia, la duración de las visitas y el número de personas que va a acompañar al paciente. Informar a la familia de las distintas incidencias que puedan surgir, como agonía prolongada, supervivencia del paciente, etc. y el modo de afrontarlas. Además es recomendable ofrecer apoyo psicológico a la familia. En caso de que el paciente sobreviva y sea dado de alta de UCI, se recomienda promover la continuidad de cuidados paliativos en la sala de hospitalización convencional, con la ayuda de los servicios específicos de CP en caso de que el equipo responsable lo considere necesario. Si se aplican unos CP integrales que abarquen los aspectos mencionados anteriormente podemos conseguir que la UCI sea también un mejor lugar para morir, con personal formado adecuadamente no solo para tratar síntomas y para acompañar y dar el apoyo necesario al paciente y su familia. Todo ello supone un importante cambio que amplía el abanico de servicios prestados en respuesta a unas necesidades concretas y que trata en suma de mejorar la calidad de la atención al final de la vida. Para asumir este reto es necesario superar algunas barreras; en la tabla 4 se muestran las principales dificultades y las posibles soluciones para integrar CP en UCI.
Aspectos fundamentales de los cuidados paliativos en UCI
| 1. Comunicación acerca de la situación actual del paciente, su pronóstico y opciones de tratamiento |
| 2. Establecimiento de un plan de tratamientos y cuidados que tenga en cuenta los valores y preferencias de la persona enferma |
| 3. Alivio de síntomas |
| 4. Apoyo emocional a los familiares, incluyendo la atención al duelo |
| 5. Continuidad de cuidados |
| 6. Prevención y tratamiento del desgaste profesional |
Dificultades y soluciones para integrar los cuidados paliativos en UCI
| Dificultades | Soluciones |
|---|---|
| Escasa formación y conocimiento de CP en el personal sanitario de UCI | Plan de sensibilización y formación de CP en UCI |
| Ausencia de colaboración con otros profesionales | Grupo de Trabajo multidisciplinarEstablecer un plan conjunto de cuidados |
| Considerar CP y la atención al paciente crítico como dos áreas excluyentes | Referente, consultor o colaborador de CP en UCI |
| Expectativas de curación poco realistas (pronóstico demasiado optimista) por parte del equipo sanitario y familiares | Sesiones clínicas conjuntasInformación a familiares compartida |
| Ausencia de recomendaciones o protocolos | Elaborar recomendaciones sobre cuidados al final de la vida, LTSV y extubación terminal |
| No tener en cuenta el sufrimiento de los familiares | Soporte emocionalMejorar la comunicación |
| Desgaste profesional (burnout) | Soporte emocional estructurado |
Los cuidados intensivos orientados a la donación (CIOD) son el resultado de la evolución de los cambios en la relación médico paciente y afectan tres dimensiones médica, ética y sociocultural50. Los CIOD deben incluirse de manera rutinaria dentro de los cuidados al final de la vida y son aplicables a dos ámbitos: al proceso de donación en muerte encefálica y al proceso de donación en asistolia controlada/esperada. En ambos casos, el proceso de donación se construye sobre una decisión previa de limitación por criterios de futilidad, generalmente a propuesta del médico asistencial y consensuado con el paciente y/o sus familiares. Solo una vez tomada esta decisión es cuando debe introducirse la posibilidad de donación. Un punto clave es la identificación y selección cuidadosa del paciente tributario de CIOD: pacientes con lesiones neurológicas devastadoras, irreversibles y de mal pronóstico que no son tributarios de ingreso en UCI con finalidades curativas, susceptibles de evolucionar a muerte encefálica y cuyo único motivo de ingreso es como posible donante con el fin de evitar ingresos inadecuados o inapropiados51 así como la excelente comunicación con la familia y con los distintos equipos de profesionales52. Si por algún motivo no llegase a cumplir criterios de muerte encefálica, debe asegurase la retirada de medidas instauradas o, en aquellos casos indicados, ofrecer la posibilidad de donación en asistolia.
La donación en asistolia esperada, debe incluirse como parte de los cuidados al final de la vida, una vez tomada la decisión de LTSV, en aquellos pacientes en los que se prevea que la retirada de tratamiento de soporte vaya seguida de un fallecimiento cercano.
Comunicación con el paciente al final de la vida y con sus familiaresLa relación paciente-sanitario se basa en la confianza, que se genera, entre otros, por la sinceridad mutua. El titular de la información es el paciente y es este quien debe decidir a qué otras personas se informa de su situación y evolución53. En el caso de que un paciente no desee que se informe a terceras personas se debe respetar su decisión, lo que no es óbice para intentar persuadirle, si se considera adecuado, de la conveniencia de que otras personas puedan participar en ciertas decisiones que no queden contempladas en las instrucciones que el paciente otorgue para el caso de que ya no pueda tomarlas por sí mismo. Sin embargo, en la mayoría de los casos, el estado de los pacientes no permite que participen en ese momento en las decisiones respecto al final de la vida en las UCI y serán los familiares los principales interlocutores salvo que el paciente haya elegido otros.
La información en las UCI suele ser continua y no limitarse a un único contacto al día. En cualquier caso, si la enfermedad o evolución del paciente sugiere que nos encontramos en una situación al final de la vida, es necesaria una entrevista que incluya un resumen de lo acontecido previamente y que motiva la situación actual y un plan de tratamiento que incluya las preferencias del paciente. Esta información deberá llevarse a cabo en un lugar adecuado54. No hay un criterio unánime sobre cuál es la mejor manera de transmitir el pronóstico de un paciente. De hecho, diversos estudios advierten que pacientes y familiares no siempre comprenden lo que los médicos quieren transmitir. Se han propuesto numerosos métodos de decisión o deliberación en la UCI. Además del necesario consenso dentro del equipo profesional, recomendamos que las decisiones de LTSV se alcancen de forma compartida también con el paciente y los familiares55–60.
En la tabla 5 se enumeran las recomendaciones para realizar el proceso de toma de decisiones compartidas al final de la vida61. Si surgiera algún conflicto o discrepancia es necesario resolverlo, para lo que puede ser necesario dar tiempo a asimilar la información, posponer las decisiones, resolver dudas o contactar con otro facultativo que hubiera tratado al paciente y con el que el paciente y sus allegados mantengan una relación previa de confianza. También es necesario informar a los familiares de las previsibles consecuencias de las acciones que se lleven a cabo, como por ejemplo de los patrones respiratorios previos a la muerte, que no tienen por qué implicar sufrimiento por parte del paciente. Aunque tanto el ordenamiento jurídico como nuestra tradición considera válidas las decisiones de los familiares o sustitutos designados por el paciente, diversos estudios sugieren que la opinión de los familiares no es un fiel reflejo de los deseos del paciente62–64. Explicar a los familiares que tienen que tomar una decisión en nombre del paciente, que esta se debe basar en las decisiones que él hubiera tomado y guiarles en la toma de esta decisión. La información y decisiones tomadas en estas entrevistas deben reflejarse en la historia clínica sin que sea necesario un consentimiento informado escrito de estas actuaciones, que no son sino una adecuación del tratamiento. La comunicación de malas noticias y la toma de decisiones en los momentos al final de la vida deben ser objeto de formación y entrenamiento por parte de los intensivistas y del resto de profesionales que, de alguna manera, participen en el tratamiento de pacientes críticos65. Conviene explorar la necesidad de apoyo espiritual por parte de pacientes y familiares; la mayoría de las familias agradecen este ofrecimiento, incluso en el caso de no solicitarlo o desearlo66.
Procedimiento para la toma de decisiones compartidas al final de la vida en UCI
| 1. Dialogar sobre la naturaleza de la decisión a tomar |
| 2. Describir las opciones de tratamiento |
| 3. Hablar sobre pros y contras de las opciones |
| 4. Comentar la incertidumbre que exista en el caso |
| 5. Comprobar la comprensión familiar de la información |
| 6. Obtener información de los valores y preferencias del enfermo |
| 7. Constatar la preferencia de los representantes sobre su rol en la toma de decisiones |
| 8. Evaluar si se precisa la concurrencia de otras personas |
| 9. Considerar las consecuencias de la decisión |
| 10. Preguntar a los representantes su parecer sobre la decisión propuesta |
Medir la calidad resulta esencial para asegurar y mejorar los cuidados al final de la vida del enfermo crítico. Los dominios clave de unos cuidados paliativos de alta calidad han sido definidos por pacientes, familiares67 y consenso de expertos60,68. Estos dominios incluyen el manejo efectivo de los síntomas físicos, psicológicos y espirituales, una comunicación a tiempo y sensible sobre la adecuación de los cuidados en relación a la situación del paciente, pronóstico y valores, alinear el tratamiento a las preferencias del paciente, atención a las necesidades de los familiares y allegados, planificar las transiciones de los cuidados y el soporte a los profesionales. También se han evaluado la calidad de los cuidados de final de la vida, por medio de cuestionarios que incluyen a profesionales, tanto médicos como enfermería, y familiares, validados en Estados Unidos69 y recientemente en Europa70. Diferentes estudios han demostrado la oportunidad de mejora en muchas UCI a nivel internacional71.
La evaluación de la calidad puede realizarse a través de indicadores de estructura, proceso y resultado10,72. La mayoría de las propuestas describen indicadores de proceso pero existe menos consenso en los indicadores de resultado73. Además, son necesarios estudios que demuestren la existencia de relación entre el proceso y los resultados, y permitan asegurar la efectividad, eficiencia y viabilidad de las diferentes intervenciones que se han propuesto en los últimos años para la mejora de la calidad en los cuidados al final de la vida y cuáles pueden llevar a eventos indeseables no intencionados74,75. La SEMICYUC desde el año 2005ha elaborado indicadores de calidad, que han sido actualizados recientemente e incluye un número significativo relacionado con los cuidados al final de la vida76 los cuales se muestran en la tabla 6. La medición de estos indicadores de forma periódica permite identificar situaciones de mejora, comparar los resultados y establecer las mejores prácticas para asegurar la excelencia en los cuidados al final de la vida.
Indicadores de calidad SEMICYUC relacionados con los cuidados al final de la vida
| • Adecuación de los cuidados al final de la vida |
| • Información a los familiares de los enfermos en el SMI |
| • Información enfermera a los familiares |
| • Incorporación de las instrucciones previas en la toma de decisiones |
| • Cumplimentación del «documento de consentimiento informado» |
| • Limitación del tratamiento de soporte vital |
| • Traspaso reglado de información |
| • Síndrome de desgaste profesional |
Los profesionales sanitarios pueden sufrir estrés al verse implicados en situaciones relacionadas con el final de la vida, conflictos éticos, observar continuamente el sufrimiento de los pacientes, percibir cuidados potencialmente inapropiados o fútiles, la falta de comunicación en el equipo y la necesidad de atender a las demandas de los familiares. En muchas ocasiones los profesionales tienen que enfrentarse a estas situaciones sin una adecuada formación en ética clínica. Estos factores de estrés laboral pueden llevar a síndromes específicos como el sufrimiento moral, la percepción de cuidados inapropiados, la fatiga por compasión, el estrés traumático secundario y el desgaste profesional entre otros77. En muchas ocasiones estos síndromes están íntimamente relacionados y pueden superponerse en algunos profesionales. Pueden afectar negativamente a nivel personal y profesional, repercutir de forma negativa en la calidad de los cuidados ofrecida a pacientes y familiares, favorecer el absentismo laboral y el abandono del trabajo, con un incremento de costes económicos relacionados78.
Para alcanzar entornos laborales saludables se consideran necesarias intervenciones multimodales enfocadas a la mejora de las habilidades de comunicación, la colaboración, la toma de decisiones efectiva, ratios adecuados de profesionales, el reconocimiento personal y un auténtico liderazgo. La formación en Bioética y los debates interdisciplinares durante y después de situaciones conflictivas pueden reducir la aparición de estos síndromes79. Es necesario que los profesionales reconozcan las situaciones de riesgo y sean capaces de solicitar ayuda cuando la necesitan. Así mismo las estrategias individuales deben ir dirigidas a fomentar el autocuidado de los profesionales físico y emocional y al desarrollo de resiliencia.
Consideraciones finalesLa valiosa aportación de la Bioética a la medicina intensiva consiste en la introducción de los valores en el complejo proceso de toma de decisiones con el fin de aumentar la calidad de estas. La LTSV comprende el hecho de omitir o retirar tratamientos considerados fútiles en un determinado momento motivado por la desproporción entre los medios terapéuticos y sus fines. La LTSV es hoy en día una práctica clínica habitual en las UCI, y combatir la obstinación terapéutica un objetivo fundamental en el marco de los cuidados al final de la vida. Las recomendaciones del Grupo de Bioética de la SEMICYUC enfatizan la importancia de la planificación compartida de la asistencia sanitaria, incluyen los cuidados intensivos orientados a la donación y contemplan las nuevas formas de LTSV que han surgido. A su vez promueven la necesidad de integrar los cuidados paliativos en las UCI mejorando la comunicación y planes de acompañamiento familiar. Estas recomendaciones se han elaborado por el Grupo de Trabajo de Bioética de la SEMICYUC con la aspiración de disminuir la variabilidad en la práctica clínica observada en la LTSV y de contribuir a la mejora de los cuidados al final de la vida del paciente crítico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.