Conocer los resultados de la implantación de un protocolo de actuación en una unidad de cuidados intensivos (UCI), sobre pacientes críticos que precisan una vía aérea artificial prolongada.
DiseñoEstudio de cohorte prospectivo y observacional.
IntervenciónSe establecieron estrategias de manejo sobre la vía aérea, mediante intubación endotraqueal (IET) o traqueotomía y se elaboraron pautas de actuación sobre el proceso de decanulación.
ÁmbitoUnidad de Cuidados Intensivos polivalente.
PacientesSe estudiaron 169 pacientes sometidos a ventilación mecánica (VM); 67 con IET ≥ 10 días de VM y 102 con traqueotomía percutánea (TP) o quirúrgica (TQ).
Variables de interésEstancias UCI y hospitalaria, días de IET y VM, mortalidad, traqueotomía, factores de riesgo anatómicos, complicaciones quirúrgicas, postquirúrgicas y período de decanulación.
ResultadosLa IET presentó menos días de VM (17 vs. 30 días, p < 0,001), menor estancia en UCI (20 vs. 35 días, p < 0,001) y hospitalaria (34 vs. 51 días, p < 0,001) frente a traqueotomía. Se realizaron más TQ en pacientes con factores de riesgo (47 TP vs. 89% TQ, p < 0,001). La hemorragia leve intraoperatoria fue la complicación más frecuente asociándose a TQ (31 vs. 11%, p = 0,03). La TP se asoció a un menor período con cánula (25 días vs. 34 días, p < 0,04).
ConclusionesLas variantes de actuación del protocolo no presentaron diferencias en cuanto a complicaciones y mortalidad, orientando a su utilidad en el manejo de pacientes de características similares.
To determine the results of the implementation of a protocol in an intensive care unit (ICU) referred to critically ill patients requiring a prolonged artificial airway.
DesignA prospective, observational cohort study was carried out.
InterventionManagement strategies were established on the airway by endotracheal intubation (ETI) or tracheostomy, and guidelines were developed for action in the decannulation process.
SettingA polyvalent ICU.
PatientsWe studied 169 patients subjected to mechanical ventilation (MV), 67 with ETI ≥ 10 days of MV and 102 with percutaneous (PT) or surgical tracheostomy (TQ).
Variables of interestICU and hospital stays, days of ETI and MV, mortality, tracheostomy, anatomical risk factors, surgical complications, and postoperative decannulation period.
ResultsETI versus tracheotomy involved fewer days of MV (17 vs. 30 days, p<0.001), a shorter ICU stay (20 vs. 35 days, p<0.001), and a shorter hospital stay (34 vs. 51 days, p<0.001).There were more TQ procedures in patients with risk factors (47% TP vs. 89% TQ, p<0.001). Intraoperative minor bleeding was the most common complication, being associated with TQ (31% vs. 11%, p = 0.03). TP was associated with a shorter cannulationperiod (25 days vs. 34 days, p<0.04).
ConclusionsThe protocol variants showed no differences in terms of complications and mortality, when orienting application to patients with similar characteristics.
La ventilación mecánica (VM) es una de las técnicas más utilizadas en las Unidades de Cuidados intensivos (UCI)1. Los avances y mejoras en el soporte de los enfermos críticos han permitido que un elevado número de pacientes precisen VM durante períodos prolongados de tiempo. A pesar de las innovaciones surgidas en el campo de la VM no invasiva2, en la mayor parte de los casos resulta imprescindible una vía aérea artificial para mantener las necesidades respiratorias y ventilatorias de los pacientes.
La intubación endotraqueal (IET) sigue siendo el acceso inicial por excelencia y su mantenimiento en situaciones tales como la VM prolongada, han sido y son objeto de controversia en la literatura3, sin llegar, en el momento actual, a ningún consenso respecto a cuánto tiempo debe mantenerse y cuándo dar el paso hacia una traqueotomía, no solo por las potenciales complicaciones que se puedan producir sobre el eje laringotraqueal, sino por el pronóstico en cuanto a estancias hospitalarias y morbi-mortalidad4.
La traqueotomía es una de las técnicas quirúrgicas más habituales en la UCI. Aproximadamente el 10% de los pacientes que requieren VM durante al menos 3 días precisarán de la realización de una traqueotomía4. Desde la descripción y el desarrollo de las técnicas percutáneas, así como de su realización en la propia UCI, la morbilidad y mortalidad de estas intervenciones ha disminuido considerablemente5–7.
La elaboración de protocolos y algoritmos para el diagnóstico o tratamiento de las enfermedades es una práctica cada vez más utilizada. El desarrollo de protocolos tiene como objetivos fundamentales disminuir la variabilidad en la utilización de recursos, disminuir la incertidumbre de la práctica clínica y desarrollar estándares de calidad asistencial8.
El objetivo de este estudio es presentar los resultados derivados de un protocolo de actuación realizado en pacientes críticos que precisan una vía aérea artificial durante un período determinado de tiempo, las técnicas empleadas, las complicaciones tanto inmediatas como a largo plazo que puedan presentar, el proceso de decanulación y el pronóstico a largo plazo, como instrumentos de la calidad de la atención de estos pacientes.
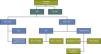
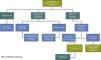
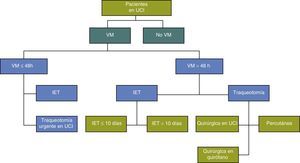
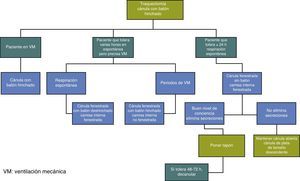
Pacientes y métodosCon el objetivo de estandarizar y homogeneizar la atención a los pacientes en VM, la UCI del Complejo Asistencial de Palencia (CAP) (unidad polivalente y coronaria de 14 camas, con una media de 700 ingresos anuales), elaboró un protocolo consensuado de manejo sobre la vía aérea artificial de los pacientes en VM y sobre las pautas de actuación durante el proceso de decanulación en aquellos a los que se realizaba una traqueotomía (figs. 1 y 2).
Para analizar los resultados de la aplicación del mismo, se realizó un estudio prospectivo y observacional, entre enero de 2009 y junio de 2011. Se incluyeron pacientes con edad ≥ 18 años, ingresados en UCI, que precisaron IET y VM por un período ≥ 10 días y a los que se realizó traqueotomía dentro de la propia UCI en cualquier momento durante su ingreso.
Se planteó de forma individualizada la necesidad de traqueotomía. Esta fue realizada cuando se cumplía alguno de los siguientes criterios: previsión de VM durante más de 21 días9,10, destete dificultoso (varios intentos fallidos de desconexión de la VM, durante un período de 7 días), reintubación, dificultad en el manejo de las secreciones respiratorias (necesidad de varias aspiraciones por turno de enfermería), coma con nivel de la escala de Glasgow < 7 y dificultad en la retirada de la sedoanalgesia.
Las traqueotomías se realizaron con técnica percutánea (TP) en UCI como primera opción, (Ciaglia Blue Rhino® o técnica de Griggs, a elección del facultativo que realizaba el procedimiento) siguiendo las descripciones de los trabajos de Byhahn et al.11, y de Griggs et al.12. Se utilizó el siguiente utillaje para ambas técnicas: Portex® Percutaneous dilation Tracheostomy Kit, Single Stage dilator, Blue Line Ultra® Tracheostomy Tube and Introducer Blue Rhino Single Dilator Kit (Smiths Medical®).
Se realizó la traqueotomía quirúrgica clásica (TQ) dentro de la propia UCI en pacientes con: trombopenia severa (< 50.000 plaquetas), elevadas necesidades de oxigenación (FiO2 ≥ 0,7 y PEEP ≥10mmHg), inestabilidad hemodinámica (necesidad de noradrenalina > 0,5 microg/kg/mn), inestabilidad cervical, dificultad de delimitar las estructuras anatómicas del cuello o imposibilidad de lograr la IET.
El trabajo contó con la aprobación de la Comisión de Investigación del Complejo Asistencial de Palencia. Así mismo, todos los procedimientos fueron realizados tras la obtención de un consentimiento informado.
Se recogieron las siguientes variables principales: edad; sexo; días de estancia en UCI y en el hospital; días de IET y de VM; índice de gravedad medida mediante la escala SAPS 3; situación al alta hospitalaria; tipo de proceso que motivó el ingreso en UCI (médico, quirúrgico, cardiológico, traumatológico); diagnóstico principal y categoría diagnóstica mayor según la Clasificación Internacional de enfermedades 9.a revisión (CIE9-MC).
En los pacientes a los que se realizó traqueotomía se recogieron además las siguientes variables: indicaciones; período de tiempo en VM antes y después de la traqueotomía; situación respiratoria el día de la intervención (VM continua, o en proceso de destete); tipo de técnica realizada (percutánea o quirúrgica).
Se registraron los factores de riesgo anatómicos que pudieran causar complicaciones durante la intervención, para observar si se asociaban con la toma de decisiones en cuanto a la indicación de una u otra técnica de traqueotomía: Obesidad grado ii13; desviación traqueal a la palpación; traqueotomía previa; dificultad a la hiperextensión del cuello; bocio; cuello corto (< 5cm desde el manubrio esternal hasta la sínfisis del tiroides)14; cicatriz en el cuello.
Se registró la presencia de complicaciones quirúrgicas (las aparecidas durante el procedimiento) y posquirúrgicas (aquellas que ocurrieron desde el fin de la intervención hasta que se procedió a la decanulación o se produjo el fallecimiento del paciente), asociadas a la realización de la traqueotomía.
Complicaciones quirúrgicas: hemorragia leve (sin anemización ni inestabilidad hemodinámica, que pudo ser controlada con presión digital o compresión local; hemorragia grave (inestabilidad hemodinámica, necesidad de transfusión sanguínea o intervención quirúrgica)7,15; hipoxemia (SaO2 < 90% o PO2/FiO2<200); neumotórax; enfisema subcutáneo; creación de una falsa vía (trayecto erróneo de la guía metálica o de la cánula de traqueotomía en el cuello a intentar su inserción dentro de la luz traqueal); obstrucción de la vía aérea derivada de la técnica de traqueotomía, o debida a secreciones o coágulos en el interior de la misma; dificultad en la colocación de la cánula o de la guía metálica (necesidad de varios intentos para introducir la guía metálica o la cánula dentro de luz); pérdida del control de la vía aérea; parada cardiorrespiratoria; exitus.
Complicaciones postquirúrgicas: hemorragia leve/grave; infección del estoma (exudado purulento, con cultivo microbiológico positivo); decanulación accidental (excursión accidental de la cánula de traqueotomía); obstrucción de la vía aérea; fístula traqueoesofágica.
En cuanto al proceso de decanulación: durante el tiempo que el paciente permaneció en VM se mantuvo una cánula de Portex® con balón de neumotaponamiento hinchado. El proceso de destete consistió en la reducción progresiva de la presión de soporte o de prueba única diaria de tubo en T, a criterio del facultativo responsable del paciente. Cuando este era capaz de tolerar respiración espontánea a través de tubo en T durante más de 24 h de forma ininterrumpida (SaO2 > 90%, frecuencia respiratoria < 30 respiraciones por minuto, frecuencia cardíaca < 120 latidos por min), se procedía a la colocación de una cánula fenestrada sin balón, con camisa interna fenestrada. En los casos de destete dificultoso, en los que el paciente era capaz de tolerar varias horas la respiración espontánea, se colocaba una cánula fenestrada con balón, de modo que, durante los periodos de VM, el balón permanecía hinchado con una camisa interna no fenestrada (fig. 2).
Una vez comprobada la capacidad de eliminación de secreciones y una adecuada situación neurológica (Glasgow > 8), se realizó una prueba de permeabilidad de la vía aérea superior, procediéndose a ocluir la cánula, comprobando la salida de aire por boca y la fonación. Si la prueba era correcta se colocaba un tapón, durante el tiempo que tolerase, permitiendo el paso de aire y secreciones a través de boca y nariz. Si se observaba alguna dificultad al paso del aire (estridor, hipoxia, taquipnea, taquicardia, hipertensión arterial), se procedía a realizar una exploración fibroscópica por parte de un médico especialista en ORL para determinar el problema.
Una vez que el paciente toleraba la cánula ocluida durante 48-72h, se procedía a la decanulación, y se cubría el estoma con un apósito. Este último paso se realizaba, bien en la UCI o en las unidades de hospitalización si el paciente era dado de alta con la cánula. En el segundo caso, el protocolo fue seguido por parte de un facultativo especialista en Otorrinolaringología, que podía mantener la cánula fenestrada o utilizar cánulas de plata. Además, los pacientes dados de alta de UCI eran seguidos por el investigador principal durante todo el proceso, hasta la decanulación definitiva, procediendo a recoger las siguientes variables: días de decanulación (periodo de tiempo desde la retirada definitiva de la VM, hasta la retirada de la cánula); número de días de permanencia con cánula fenestrada o de plata; presencia de complicaciones posquirúrgicas y duración de la traqueotomía (período de duración total de la cánula).
Para el análisis de los datos se utilizó el paquete estadístico SPSS, 17.0 (SPSS Inc., Chicago, Illinois). Las variables cualitativas se expresaron como porcentaje y las contínuas como media ± desviación estándar (DE). Para la comparación de variables categóricas se realizaron tablas de contingencia y se utilizaron los test de chi-cuadrado de Pearson o el test exacto de Fisher. Para la comparación entre 2 grupos de variables continuas con distribución normal se utilizó el test de la t de Student para muestras independientes. En el caso que no siguieran distribución normal se utilizó el test de Mann-Whitney o el test de Wilcoxon. La comparación entre 3 o más grupos de variables continuas con distribución normal se realizó con el test del análisis de la varianza (ANOVA). El correspondiente test de Kruskal-Wallis fue realizado en los casos en que no existía distribución normal. Como significación estadística se estableció un valor de p menor de 0,05.
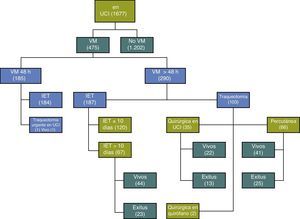
ResultadosCaracterísticas generalesDesde el 1 de enero de 2009 hasta el 1 de junio de 2011 ingresaron en la UCI del CAP 1.677 pacientes: 1.015 de origen cardiológico (60,5%), 424 médicos (25,3%), 174 quirúrgicos (10,4%) y 64 traumatológicos (3,8%). 475 pacientes (28,3%) precisaron IET y VM. La mortalidad global en UCI fue de 212 pacientes (12,6%).
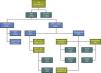
Se estudiaron 169 casos (10% del total de ingresos), distribuidos de la siguiente forma (fig. 3): 67 pacientes, precisaron IET y VM durante más de 10 días, a los que no se realizó traqueotomía. Se realizaron 104 traqueotomías en 103 pacientes (6,14% del total de ingresos en el periodo de estudio). Dos de ellos fueron excluidos al realizarse la técnica en quirófano: uno por presentar un síndrome de lipomatosis cervical severa y otro por una tumoración laríngea con extensión a la vasculatura cervical. Un paciente precisó realización de 2 traqueotomías durante su ingreso hospitalario, ambas por TP y fue incluido en el estudio. Se realizaron 66 TP y 36 TQ. 23 traqueotomías fueron realizadas antes de los 10 primeros días de VM, y las 79 restantes después de 10 días de VM.
Respecto a los motivos de ingreso, de los casos seleccionados, el 60% correspondieron a pacientes con procesos médicos, 28% quirúrgicos, 5% cardiológicos y 7% traumatológicos.
El diagnóstico más frecuente en el grupo con IET fue la patología digestiva, tanto médica como complicaciones quirúrgicas (30%), seguida de la patología respiratoria (27%) fundamentalmente infecciosa. La patología predominante en los pacientes a los que se realizó traqueotomía fue la respiratoria (39,2%) (tabla 1).
Categorías diagnósticas mayores de la población de estudio
| Categoría diagnóstica mayor | IET n = 67 (%) | Traqueotomía n = 102 (%) |
| Sistema cardiovascular | 4 (6) | 9 (8,9) |
| Aparato digestivo | 20 (30) | 19 (18,6) |
| Infecciones | 7 (10,5) | 2 (2) |
| Medicina Interna | 2 (3) | 1 (1) |
| Neurológico | 1 (1,5) | 11 (10,8) |
| Renal | 0 | 2 (2) |
| Postoperatorios | 7 (10,5) | 1 (1) |
| Respiratorio | 18 (26,9) | 40 (39,2) |
| Shock | 3 (4,5) | 12 (11,8) |
| Traumatismos | 5 (7,5) | 5 (5) |
Las indicaciones más habituales de traqueotomía fueron la VM prolongada (65%) y el destete dificultoso (18%).
La IET se asoció con menos días de VM (17 ± 8 vs. 30±24 días, p<0,001), menor estancia en UCI (209 vs. 35±17 días, p<0,001) y hospitalaria (34±21 vs. 51±29 días, p<0,001) frente a la traqueotomía (tabla 2).
Características generales de la población de estudio
| Variables generales | IET n = 67 | Traqueotomía n = 102 | p |
| Edad (años) | 65,9 ± 15,3 | 65,0 ± 16,44 | 0,7 |
| Sexo Varón/mujer (%) | 46/21 (69/31) | 70/32 (68,6/31,4) | 1 |
| SAPS 3 al ingreso | 65,4 ± 15,4 | 61,9 ± 11,6 | 0,1 |
| Días de IET | 16,9 ± 8,1 | 16,0 ± 7,0 | 0,4 |
| Días de VM | 16,9 ± 8,1 | 30,2 ± 22,4 | < 0,001 |
| Estancia en UCI (días) | 19,5 ± 8,7 | 34,9 ± 17,4 | < 0,001 |
| Estancia hospitalaria Total (días) | 33,8 ± 20,7 | 50,5 ± 28,9 | < 0,001 |
| Exitus (%) | 23 (34,4) | 39 (38,2) | 0,6 |
IET: intubación endotraqueal; n: n.° de casos; VM: ventilación mecánica; Valores expresados en media ± DE.
Se realizó la traqueotomía con una media de 16 días tras el inicio de la VM, en un 22,5% fue llevada a cabo en los primeros 10 días de VM.
Tipo de traqueotomíaSe realizó TP en el 65% de los pacientes y TQ en el 35%.
La TP fue el procedimiento más habitual en pacientes cardiológicos y neurológicos, y la TQ en pacientes politraumatizados y en shock (séptico, cardiológico o hipovolémico) (p = 0,02). No hubo diferencias en cuanto a estancia en UCI (33 ± 15 vs. 38 ± 21 días, p = 0,2) y hospitalaria (50 ± 31 vs. 51 ± 25 días, p = 0,8), ni en mortalidad entre ambos grupos (38 vs. 39%, p=1).
Factores de riesgo en los pacientes traqueotomizadosEl 62% de los pacientes traqueotomizados presentaron factores de riesgo anatómicos (47 TP vs. 89% TQ, p< 0,001). Los más comunes fueron obesidad (35%) y cuello corto (44%). Las TQ se realizaron más frecuentemente en pacientes obesos (61 vs. 21%, p<0,001), con bocio (22% vs. 0, p<0,001) y cuello corto (69 vs. 30%, p<0,001). Los pacientes con factores de riesgo presentaron, de forma estadísticamente significativa, mayor porcentaje de complicaciones tanto quirúrgicas (33 vs. 10%, p<0,001) como postquirúrgicas (14 vs. 0%, p<0,001). Entre ellos, la obesidad fue la que se asoció a hemorragia leve quirúrgica (33 vs. 95%, p = 0,002) y postquirúrgica (14 vs. 2%, p = 0,02).
Complicaciones de la traqueotomíaSe presentaron complicaciones quirúrgicas en el 16% de las TP frente a un 42% en las TQ, (p = 0,02), siendo la más frecuente la hemorragia leve. Las complicaciones postquirúrgicas fueron también más frecuentes en el grupo quirúrgico (17 vs. 5%, p = 0,05) (tabla 3).
Complicaciones de la traqueotomía
| Complicaciones quirúrgicas | Traqueotomía percutánea n (%) | Traqueotomía quirúrgica n (%) | p |
| Hemorragia leve | 7 (10,6) | 11 (31) | 0,03 |
| Hemorragia grave | 0 | 2 (6,6) | 0,1 |
| Inserción de la cánula | 1 (1,5) | 1 (2,8) | 1 |
| Problemas guía metálica | 1 (1,5) | 0 | 1 |
| Otras | 2 (3) | 1 (2,8) | 1 |
| Complicaciones posquirúrgicas | Traqueotomía percutánea n (%) | Traqueotomía quirúrgica n (%) | p |
| Hemorragia leve | 2 (3) | 4 (11,1) | 0,18 |
| Infección estoma | 0 | 2 (5,6) | 0,12 |
| Obstrucción vía aérea | 0 | 1 (2,8) | 0,35 |
| Decanulación accidental | 0 | 1 (2,8) | 0,35 |
| PCR | 0 | 1 (2,8) | 0,35 |
| Otras | 1 (1,5) | 2 (5,6) | 1 |
n = número de complicaciones; PCR: parada cardiorrespiratoria.
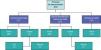
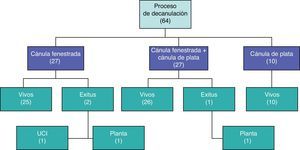
El 63% de los pacientes traqueotomizados inició el proceso de decanulación. De estos, 3 fallecieron por neumonía nosocomial, uno en UCI y 2 en planta, sin completar el proceso. 9 pacientes fueron decanulados durante la estancia en UCI, y 55 en las unidades de hospitalización y fueron posteriormente dados de alta del hospital (fig. 4). No se encontraron complicaciones derivadas del mantenimiento de la cánula, ni tras la decanulación. La TP se asoció de forma estadísticamente significativa con menor duración total de la traqueotomía (25 ± 15 días vs. 34 ± 18 días, p<0,04) (tabla 4).
DiscusiónEl estudio realizado sobre la aplicación de un protocolo de manejo de la vía aérea artificial dentro de la actividad cotidiana de una UCI, es una muestra de la realidad de la asistencia diaria, lejos de los ensayos clínicos realizados en condiciones ideales. A la vista de los resultados obtenidos, podría ser aplicable y de utilidad en entornos asistenciales similares, facilitando la orientación de cada enfermo hacia una determinada estrategia terapéutica.
La decisión del paso de IET a traqueotomía sigue siendo motivo de controversia. En la Conferencia de Consenso sobre vía aérea artificial de 19899, se concluyó que cuando la necesidad de la vía aérea se suponga inferior a 10 días se mantenga la IET y si se supone superior a 21 días se realice la traqueotomía. Más recientemente se ha sugerido que la traqueotomía debe ser considerada entre los 2 y 10 días de IET y que la expectativa de precisar IET durante más de 14 días es criterio para su realización4.
En nuestro trabajo, dado que en algunos de los casos de IET, esta se mantuvo cuando se presuponía un destete próximo y no dificultoso, o por el contrario, un desenlace fatal a corto plazo, los resultados que comparan los tiempos de VM y estancias en UCI y hospitalarias deben valorarse con precaución, debido a los posibles sesgos en la selección de los pacientes.
Las indicaciones de traqueotomía son diversas: necesidad de permeabilización de la vía aérea, prevención del daño laringo-traqueal por IET prolongada y el mantenimiento de una adecuada higiene del árbol traqueobronquial, para facilitar la aspiración de secreciones en pacientes con dificultad espontánea para su movilización16–20. En nuestro estudio los motivos más frecuentes de traqueotomía fueron la VM prolongada y el destete dificultoso. Aunque no hay estudios que muestren la superioridad de la traqueotomía en el destete, esta podría reducir el trabajo respiratorio y el nivel de presión positiva espiratoria final (PEEP) intrínseca en pacientes que precisan niveles bajos de presión de soporte10.
Varios trabajos apuntan que la traqueotomía disminuye la mortalidad en UCI10,18,19, aun con estancias hospitalarias más prolongadas10,18. En nuestro estudio no hemos encontrado diferencias en la mortalidad en UCI u hospitalaria, y coincidiendo con la literatura, se observan periodos más prolongados de VM y de estancias en UCI y en el hospital en este grupo.
Los pacientes presentaron una edad media elevada (65 años), con índices de gravedad al ingreso, superiores a otros trabajos10,17–23. Eran pacientes con patologías fundamentalmente médicas, que pueden haber condicionado estos periodos prolongados de estancia en UCI y en el hospital. Además, la traqueotomía se realizó en pacientes que ingresaron sobre todo con patología respiratoria crónica y neurológica, es decir, aquellos con motivos de ingreso que presuponían largas estancias o en aquellos con patologías crónicas de base.
La decisión del momento en el que se debe realizar la traqueotomía, tampoco tiene una respuesta unánime. Los estudios que comparan traqueotomía precoz y tardía trabajan tanto con periodos de VM cortos, entre 2-7 días21,23–27, como muy prolongados, de hasta 21 días22. Por lo tanto, dada esta amplia disparidad y la posible influencia de factores no controlados por el tipo de análisis observacional, no se analiza este aspecto en el estudio.
La denominación de destete dificultoso es complicada y varía en la literatura. Recientemente se ha publicado un estudio28, que compara 3 grupos: destete sencillo (extubación sin dificultad al primer intento), destete dificultoso (hasta 3 pruebas de ventilación espontánea, o hasta 7 días en conseguir la extubación) y destete prolongado (más de 3 intentos de destete, o prolongado más de 7 días). Se encontraron mayores complicaciones y mortalidad en el grupo de destete prolongado, pero sin diferencia entre los grupos de destete sencillo y dificultoso. En nuestro estudio se consideró destete dificultoso a varios intentos fallidos de desconexión de la VM por cualquier método durante 7 días.
La técnica de traqueotomía más frecuentemente realizada fue la TP. La decisión del tipo de TP (Blue Rhino® o Griggs) fue tomada por el facultativo que realizaba la técnica, puesto que se ha comprobado en varios estudios29–31, que ambas técnicas son similares en cuanto a seguridad y eficacia. Aún así, Ambesh et al.29 observaron más dificultades técnicas en la canulación, en la presentación de hemorragias leves y en sobredilatación del estoma traqueal con la técnica de Griggs y más roturas de cartílago traqueal con la Blue Rhino®. Fikkers et al.30 mostraron que esta última presentaba menos complicaciones graves perioperatorias, sin diferencias en la evolución a largo plazo. Por otro lado, Añón et al.31 no observaron diferencias ni en la duración de la intervención ni en las complicaciones intraoperatorias, entre ambas técnicas.
La indicación de TP o TQ, sigue siendo un tema controvertido. Existen múltiples trabajos que comparan ambas técnicas. En una revisión sistemática32 de todos los estudios publicados hasta 2011 que comparaban TP y TQ, y con el fin de comprobar los niveles de evidencia científica de cada uno de ellos, según los criterios de Oxford, mostró que ninguno de ellos presentaba nivel de evidencia i, el 37% tenían nivel de evidencia ii y el 57% nivel de evidencia iii-iv. Se concluyó que los estudios presentaban pocos pacientes, con pobre potencia estadística, gran heterogeneidad en los criterios de selección y escaso seguimiento a largo plazo. De los 13 trabajos con nivel de evidencia ii, 7 eran favorables a la TP y 3 a la TQ. En las Guías de la Sociedad Europea de Cirugía Torácica33 la TP se recomienda como procedimiento de elección para la realización de la traqueotomía electiva en adultos críticos (nivel de recomendación IB).
En el estudio aquí presentado, se realizó la TQ en un 35% de los casos; porcentaje elevado respecto a otras series. No se empleó la fibroscopia como herramienta de ayuda y seguridad durante la TP, por lo que, en algunos casos, sobretodo en pacientes con factores de riesgo anatómicos (obesidad, cuello corto), se optó por la TQ. Aunque recomendable según algunos estudios, con una técnica precisa y cuidadosa, sobre todo en el momento de la punción traqueal, no han surgido complicaciones graves y sin embargo la fibroscopia supone de la necesidad de disponer del equipo adecuado y de una persona que lo maneje durante el procedimiento33, si bien su utilización podría reducir el número de TQ.
La complicación más frecuentemente encontrada fue la hemorragia leve quirúrgica, asociándose a la TQ y a los pacientes que presentaban obesidad. Se ha achacado a la obesidad mórbida la presentación de más complicaciones durante la realización de las técnicas percutáneas34, generalmente por problemas en el acceso anatómico y vascular debido a la dificultad para la identificación de las estructuras del cuello, problemas en el cuidado de la piel y el riesgo aumentado de decanulación accidental. Con la utilización de la ultrasonografía para medir la profundidad de los tejidos y localizar las estructuras vasculares y traqueales, estas complicaciones podrían reducirse, según apuntan estudios recientes35.
El proceso de decanulación abarca el período desde que el paciente con traqueotomía deja de precisar VM hasta la retirada definitiva de la cánula. Una de las ventajas de la traqueotomía, es la de poder recibir el alta de la UCI de una forma segura, para ser trasladados a otras Unidades donde puedan recibir el nivel de cuidados acorde a su situación. Por ello, el proceso de decanulación seguido en este estudio se inició en la UCI y concluyó en las unidades de hospitalización. De este modo, siguiendo el protocolo descrito, se ha conseguido decanular a todos los pacientes antes de recibir el alta hospitalaria. Han colaborado médicos especialistas en Medicina Intensiva, ORL y personal de enfermería. Los estudios insisten en la necesidad de crear un equipo multidisciplinar para el seguimiento tras el alta de UCI, con el objeto de reducir la duración del proceso de decanulación, que en nuestro trabajo fue sensiblemente inferior a otros36. Aunque probablemente, como apuntan Henández et al.37, la indicación inicial de traqueotomía sea fundamental para predecir el tiempo de decanulación. Así mismo, el establecimiento de un protocolo sobre el proceso de decanulación, según señala Añón38, podría reducir la morbimortalidad y la estancia hospitalaria.
A pesar de que algunos estudios refieren que los pacientes dados de alta de UCI con traqueotomía presentan mayor mortalidad, asociada sobre todo a problemas en el mantenimiento de la cánula39, no hubo ningún fallecimiento por tal causa. Fernández et al.40 han publicado recientemente un estudio multicéntrico, donde concluyen que la decanulación, realizada tras el alta de UCI, no aumenta la mortalidad.
Limitaciones del estudioComo limitaciones del estudio podemos señalar, su carácter observacional, el sesgo en el mantenimiento de la IET, la subjetividad en la indicación del paso de IET a traqueotomía, la realización de la TP sin control fibroscópico, el sesgo de selección de la técnica de traqueotomía empleada y el limitado tamaño muestral.
En conclusión, el seguimiento de un protocolo en el manejo de la vía aérea artificial, en pacientes críticos sometidos a VM, resulta de utilidad. La realización de TP frente a TQ en estos pacientes mostró menos complicaciones quirúrgicas y postquirúrgicas y un menor periodo total de traqueotomía, aunque sin diferencias en cuanto a estancias en UCI, hospitalarias y mortalidad.
FinanciaciónBeca de investigación subvencionada por la Junta de Castilla y León, 2011(GRS 615/A/11).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Se agradece por su contribución al desarrollo de este trabajo al personal del Servicio de Medicina Intensiva del Complejo Asistencial de Palencia.