Sr. Director:
Presentamos un caso de sepsis grave por Nocardia asteroides en un niño que seguía tratamiento crónico con corticoides. Se trata de un niño de 16 meses de edad que ingresó en la Unidad de Cuidados Intensivos (UCI) por insuficiencia respiratoria secundaria a neumonía basal y media derecha. El niño había nacido tras una fecundación in vitro y a los 5 meses presentaba retraso ponderoestatural, diarrea, anemia microcítica, hipoproteimemia e hipoalbuminemia, por lo que se sospechó un síndrome de malabsorción. Fue diagnosticado por colonoscopia de hiperplasia folicular linfoide de colon. Ante la sospecha de enteritis alérgica se decidió sustituir la leche maternizada por leche de soja y en septiembre de 2004, tras presentar nuevos episodios diarreicos, se inició tratamiento con 1,8 mg de prednisolona en días alternos.
El paciente comenzó 15 días antes de su ingreso en la UCI con insuficiencia respiratoria secundaria a una bronconeumonía basal y media derecha que inicialmente fue tratada con cefotaxima y claritromicina. Durante su ingreso en la planta presentó unas lesiones umbilicadas en ambos hombros y en las piernas que progresaron a vesículas con contenido purulento. Ante la posibilidad de que se tratase de una neumonía varicelosa se asoció tratamiento con aciclovir. La determinación de antígeno de Legionella pneumophila y de neumococo en orina resultó negativa, por lo que se suspendió la claritromicina y se decidió asociar vancomicina. El paciente ingresó en la UCI por empeoramiento de la insuficiencia respiratoria hasta necesitar ventilación mecánica, persistencia de la fiebre a pesar del tratamiento antibiótico y progresión de la afectación pulmonar hasta presentar infiltrado alveolar bilateral en la radiografía de tórax. Tras la obtención de muestras para cultivos, incluido un cepillado broncoalveolar con catéter telescopado, se amplió el espectro del tratamiento antibiótico, suspendiéndose la cefotaxima, la vancomicina y el aciclovir, y prescribiéndose ceftacidima, teicoplanina, claritromicina, meropenem y trimetroprim-sulfametoxazol.
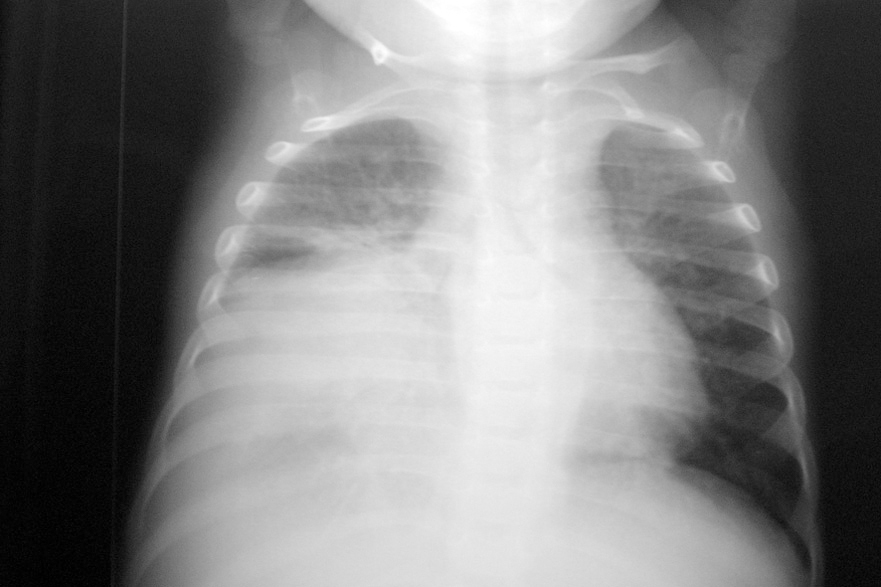
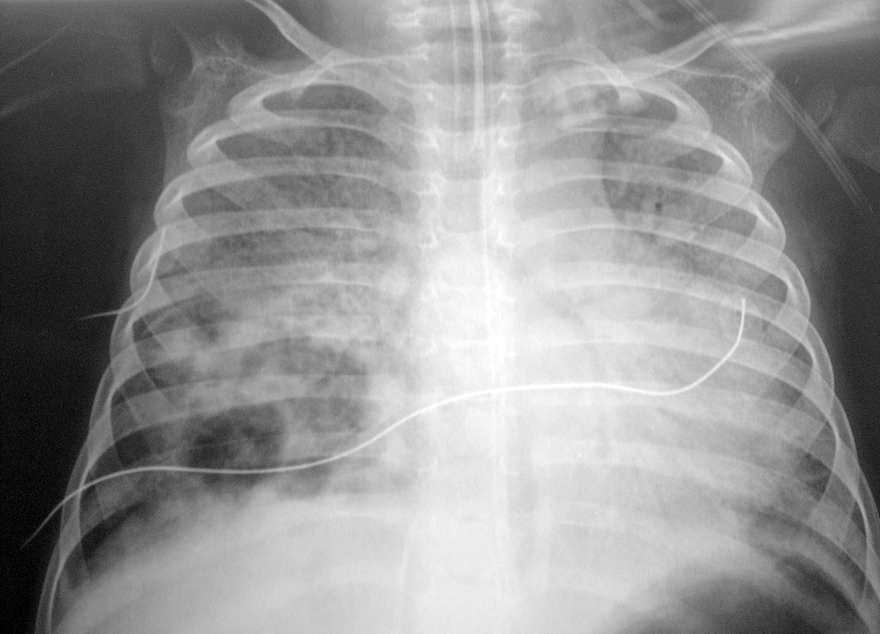
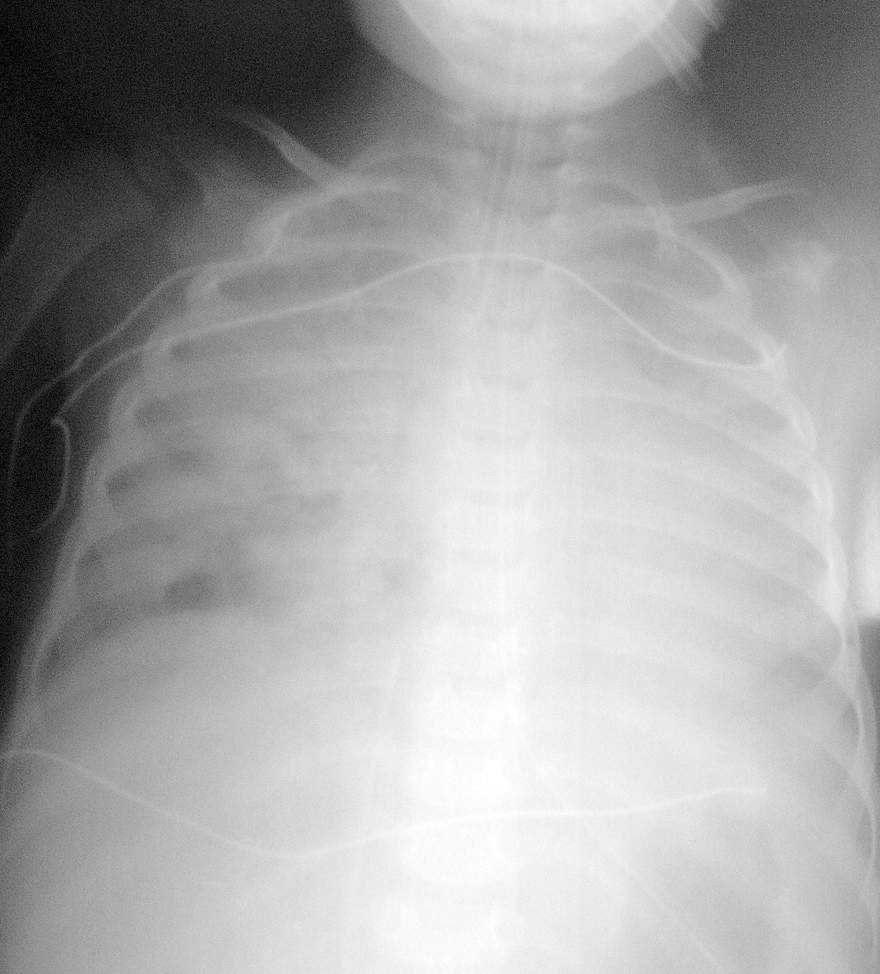
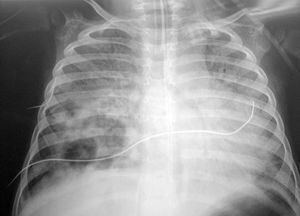
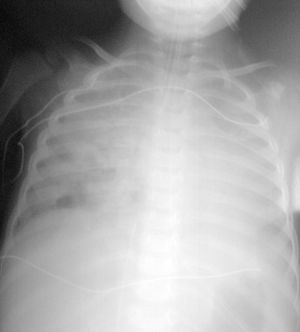
El paciente presentaba una coagulopatía que requirió tratamiento con plasma fresco congelado y vitamina K, así como anemia de 8 g/dl de hemoglobina (Hg) que requirió transfusión de concentrados de hematíes. La función respiratoria fue empeorando progresivamente, presentando presiones altas en la vía aérea (pico de 45-50 cm H2O, meseta de 19 cm H2O, compliance dinámica de 3,4 ml/cm de H2O y estática de 12 ml/cm H2O). Se asoció NO2 hasta 30 ppm al tratamiento. Tras aumentar progresivamente la presión positiva al final de la espiración (PEEP) hasta 7 cm H2O, el pulmón derecho aparecía más aireado, y tras la resolución del componente atelectásico que estaba asociado a la neumonía (fig. 1) se apreciaron dos imágenes compatibles con abscesos o bullas en el pulmón derecho (fig. 2). La evolución posterior fue hacia un síndrome de distrés respiratorio agudo (fig. 3). Se inició tratamiento con ventilación de alta frecuencia con una mejoría inicial de la oxigenación que no se mantuvo posteriormente.
Figura 1. Atelectasia asociada a neumonía basal y media derecha.
Figura 2. Abscesos o bullas en el pulmón derecho.
Figura 3. Síndrome de distrés respiratorio agudo.
Se informó de que crecía en el aspirado bronquial, tras los hemocultivos y los cultivos de exudados de las heridas, una Nocardia sp.1. Aunque este microorganismo estaba potencialmente cubierto por el tratamiento con trimetroprim-sulfametoxazol, decidimos asociar amikacina, sustituir el meropenem por imipenem, mantener trimetroprim-sulfametoxazol y la ceftacidima, y suspender la claritromicina y la teicoplanina. Finalmente el paciente falleció a los 7 días de ingreso en la UCI por hipoxemia refractaria en situación de shock séptico con fallo multiorgánico. En el resultado de todos los cultivos, incluidas las lesiones cutáneas, creció Nocardia asteroides multirresistente, sensible sólo a amikacina.
La Nocardia asteroides es un bacilo ramificado Gram-positivo y parcialmente ácido-alcohol resistente que afecta a pacientes inmunodeprimidos (sida, diabéticos, alcoholismo, tratamiento corticoideo prolongado o tratamiento inmunosupresor). La manifestación clínica más frecuente es la neumonía, pero también puede producir afectación cutánea, renal y neurológica (en forma de abscesos y raras veces meningitis)2,3. El tratamiento de elección de la neumonía es el cotrimoxazol durante un período de 3-6 meses, pero si existe afectación cutánea asociada o inmunodepresión hay que añadir al tratamiento imipenem o amikacina (o ambos si la infección es grave). Si está afectado el sistema nervioso central (SNC) se debe sustituir el imipenem por cefotaxima o ceftriaxona. Se debe mantener el tratamiento hasta 12 meses si la infección está diseminada, si hay afectación del SNC o inmunodepresión. El pronóstico depende de la precocidad de inicio del tratamiento, siendo la mortalidad del 50% en los pacientes con afectación pulmonar aislada y de hasta el 90% cuando hay afectación de más de un órgano.