En los últimos años se viene destacando la necesidad de identificar a los pacientes hospitalizados en riesgo que precisarían estrecha vigilancia y monitorización y que podrían beneficiarse de un mayor nivel de cuidados. En determinadas circunstancias se infravaloran determinados signos clínicos y en otras se retrasa la toma de decisiones, poniendo en riesgo a algunos pacientes1. El número de muertes evitables e ingresos en la Unidad de Cuidados Intensivos (UCI) no previstos podrían reducirse si los pacientes con agravamiento clínico se identificaran de forma temprana2,3. Los sistemas de información de alarmas analíticas pretenden detectar pacientes en riesgo para iniciar precozmente el tratamiento y evitar dichas situaciones4. Por tanto, resulta de especial interés conocer qué repercusiones clínicas y asistenciales tendrían estas medidas4.
Con el objetivo de evaluar la repercusión clínica y asistencial que supondría la implantación de un sistema de detección de pacientes en riesgo, mediante alarma por alteraciones analíticas, se realizó un estudio retrospectivo de pacientes ingresados en diferentes servicios de un hospital de nivel ii, en mayo y junio de 2012, y que presentaran al menos una de las siguientes alteraciones analíticas: pH arterial<7,30, pH venoso<7,20, lactato venoso>3mmol/L, procalcitonina>2μgr/L, trombocitopenia<100.000/ml. Tras la exclusión de los casos por procesos no agudos o por estar ingresados en UCI, se registraron las siguientes variables: edad, sexo, comorbilidades (hipertensión arterial, diabetes mellitus, cardiopatía isquémica, inmunosupresión, insuficiencia respiratoria crónica, insuficiencia renal crónica, neoplasia), servicio de ubicación del paciente, estado de salud no subsidiario de ingreso en UCI (deterioro cognitivo moderado-severo, alto nivel de dependencia funcional, neoplasias en situación terminal), turno de ingreso en UCI (M: 8-15h, T: 15-22h y N: 22-8h), tiempo transcurrido desde la detección de la alarma hasta el inicio de tratamiento, alteración del nivel de conciencia (agitación, delirio, confusión, estupor, coma), tensión arterial sistólica<90 o>190mmHg, frecuencia cardíaca>90lpm, saturación de O2<90%, taquipnea>20rpm, fiebre (temperatura>38°C), escalas de gravedad SAPS3 y SOFA, y mortalidad hospitalaria. En los casos considerados subsidiarios de UCI se compararon las variables tratando de analizar los factores relacionados con su ingreso o no en UCI, y en todos los casos subsidiarios de ingreso en UCI, los factores relacionados con la mortalidad. La comparación de subgrupos se realizó mediante test de chi cuadrado y t-Student.
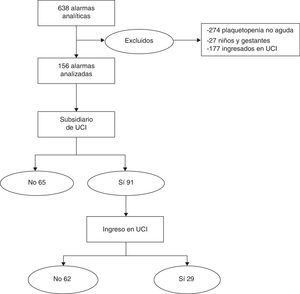
Se registraron un total de 638 alarmas analíticas, se excluyeron 274 casos por trombocitopenia no aguda, 27 en niños y gestantes y 177 ya ingresados en UCI (fig. 1). Finalmente se estudiaron 156 casos (edad media 74,8±16,6, hombres 62,8%, y 82,1% con alguna comorbilidad). Se consideraron subsidiarios de UCI 91 casos, de los que finalmente ingresaron en UCI 29. De las analizadas, el servicio donde se detectaron más alarmas fue Urgencias (56%), seguido de plantas médicas (21,8%) y quirúrgicas (12,8%). Se observó un retraso en el tratamiento>2h en el 26,3%. Las alteraciones clínicas acompañantes más frecuentes fueron: saturación de O2<90% (19,2%), taquipnea (35,9%) y disminución del nivel de conciencia (32,7%). La relación entre las determinaciones analíticas realizadas y patológicas fue: pH arterial 47/34, pH venoso 76/27, lactato 7/5, procalcitonina 43/42 casos, trombocitopenia 152/71. Los casos que ingresaron en UCI (29 casos) se produjeron significativamente con mayor frecuencia en turno de noche (p=0,001), presentaban más alteración de tensión arterial sistólica (p=0,001), más deterioro de conciencia (p=0,01), mayor gravedad SAPS3 (p=0,034), valores menores de pH arterial (p=0,03) y pH venoso (p=0,012) y más elevados de procalcitonina (p=0,036) (tabla 1). La mortalidad en todos los casos considerados subsidiarios de UCI se asoció a mayor edad (p=0,04), mayor gravedad SAPS3 (p=0,07) y saturación de O2<90% (p=0,038), sin diferencias en los datos analíticos.
Comparación entre grupos subsidiarios de ingreso en la Unidad de Cuidados Intensivos en relación con ingreso o no
| Ingreso no (n=62; 81,4%) | Ingreso sí (n=29; 18,6%) | Significación estadística (p) | |
| Edad (años) | 68,58±19,73 | 66,76±13,44 | NS |
| Sexo (hombre) | 77,4% | 72,4% | NS |
| Comorbilidades | 61,3% | 79,3% | NS |
| SOFA | 3,82±1,35 | 6,45±3,06 | 0,001 |
| SAPS3 | 55,68±10,86 | 60,9±10,57 | 0,034 |
| Alteración nivel de conciencia | 8,1% | 31% | 0,01 |
| Fiebre | 6,5% | 13,8% | NS |
| Alteración TAS | 1,6% | 31% | 0,001 |
| Taquicardia | 4,8% | 10,3% | NS |
| Taquipnea | 27,4% | 37,9% | NS |
| SatO2<90% | 16,1% | 17,2% | NS |
| Procalcitonina, μg/L | 15,81±9,88 | 41,53±41,97 | 0,03 |
| pH arterial | 7,28±0,24 | 7,18±0,69 | 0,03 |
| pH venoso | 7,12±0,61 | 7,18±0,01 | 0,012 |
| Plaquetas/ml | 69.837±29.087 | 77.875±28.836 | NS |
| Turno noche | 8,1% | 52% | 0,001 |
| Mortalidad | 9,7% | 24,1% | 0,001 |
Desde el punto de vista asistencial, analizar las 638 alarmas totales hubiera supuesto una revisión media de 10,6 alarmas/día. Excluyendo los 177 pacientes ingresados ya en UCI, 7,4 alarmas/día, y los debidos a causas no agudas de trombocitopenia, finalmente 2,6 alarmas/día.
El mayor deterioro clínico, valorado por alteraciones del nivel de conciencia, tensión arterial sistólica y frecuencia cardíaca (y confirmado por niveles más elevados de SAPS3 y SOFA), fue muy probablemente el determinante de la decisión final de ingreso en UCI, pero es de destacar que en esos casos existía también una significativa mayor alteración de los marcadores analíticos (procalcitonina, pH arterial y pH venoso). Una atención más temprana a estos casos, activada por alteraciones analíticas precoces, e incluso a los casos finalmente no ingresados en UCI que presentaban también alteraciones en los valores analíticos por encima de los niveles de alarma, podría haber supuesto una menor necesidad de ingresos en UCI e incluso una mejor evolución final de los pacientes, pues los casos ingresados en UCI presentaron una mortalidad elevada del 24,1%, y los no ingresados, una mortalidad del 9,7%, superior a la media de todos los pacientes hospitalizados, que fue del 6,4%.
De acuerdo con lo referido en otros estudios5–7 y con la información obtenida, considerando la limitación del tamaño muestral y que era un estudio retrospectivo, se confirma que este sistema puede servir de ayuda a la valoración clínica, orientando sobre las áreas y turnos de trabajo donde puede ser de mayor utilidad, los parámetros que aportarían más información y los que, como la trombocitopenia, son más inespecíficos y pueden suponer una sobrecarga innecesaria. Las determinaciones de procalcitonina y lactato fueron las más sensibles, pero las menos utilizadas, señalando su valor como signo de alarma y la necesidad de un mayor empleo.
Por tanto, los sistemas de información pueden detectar de forma precoz determinados parámetros que identifiquen a los pacientes en riesgo6. La valoración de estos pacientes supondría una mayor carga asistencial solamente si supusiese su ingreso en UCI, por tanto, orientaría a la necesidad de mayores niveles de asistencia y vigilancia que la que se proporciona en unidades de hospitalización convencional. Sin embargo, ya González-Castro et al.7 han señalado que, aun habiendo aumentado el número de pacientes atendidos, descendió el número de ingresos en UCI, y por otro lado, como señalan Calvo Herranz et al.4, la hospitalización del enfermo grave debe ser entendida como un continuo y anticiparse al empeoramiento crítico que obligue al ingreso en UCI, permitiendo gestionar mejor los recursos.
Conflicto de interesesLos autores declaran no tener conflictos de intereses.