El soporte ventilatorio no invasivo (ventilación no invasiva, oxigenoterapia de alto flujo y CPAP) es útil en pacientes con insuficiencia cardíaca y enfermedad pulmonar obstructiva crónica descompensada1, aunque menos demostrado en neumonías2.
La reciente epidemia de coronavirus (COVID-19) se presenta como neumonía bilateral con insuficiencia respiratoria rápidamente progresiva y con alta necesidad de soporte ventilatorio invasivo. Durante la primera onda epidémica COVID-19 en España, la escasez de respiradores obligó a mantener pacientes con soportes no invasivos a la espera de conseguir respiradores.
Ante la probabilidad elevada de nuevas epidemias, es de altísimo interés saber si restringir la ventilación invasiva solo a pacientes en fase avanzada es eficaz o no.
Reportamos la experiencia durante la primera ola pandémica COVID-19 (del 1 de marzo del 2020 al 30 de mayo del 2020) en 22 hospitales españoles. Incluimos a pacientes adultos ingresados con insuficiencia respiratoria moderada/severa (PaO2 <80 o SpO2 <90 con FiO2 >0,40) por COVID-19 en UCI, Semicríticos o planta especializada de Neumología. El Comité de Ética de la Investigación de cada centro obvió la necesidad de consentimiento informado por su carácter observacional.
Analizamos a 876 pacientes, de los que precisaron intubación 615 (70%), de los que fallecieron 238 (39%), representando una mortalidad global del grupo del 27%. La edad media fue de 61 ±12 años, siendo un factor asociado a necesidad de ventilación invasiva y de mortalidad (véase material electrónico suplementario).
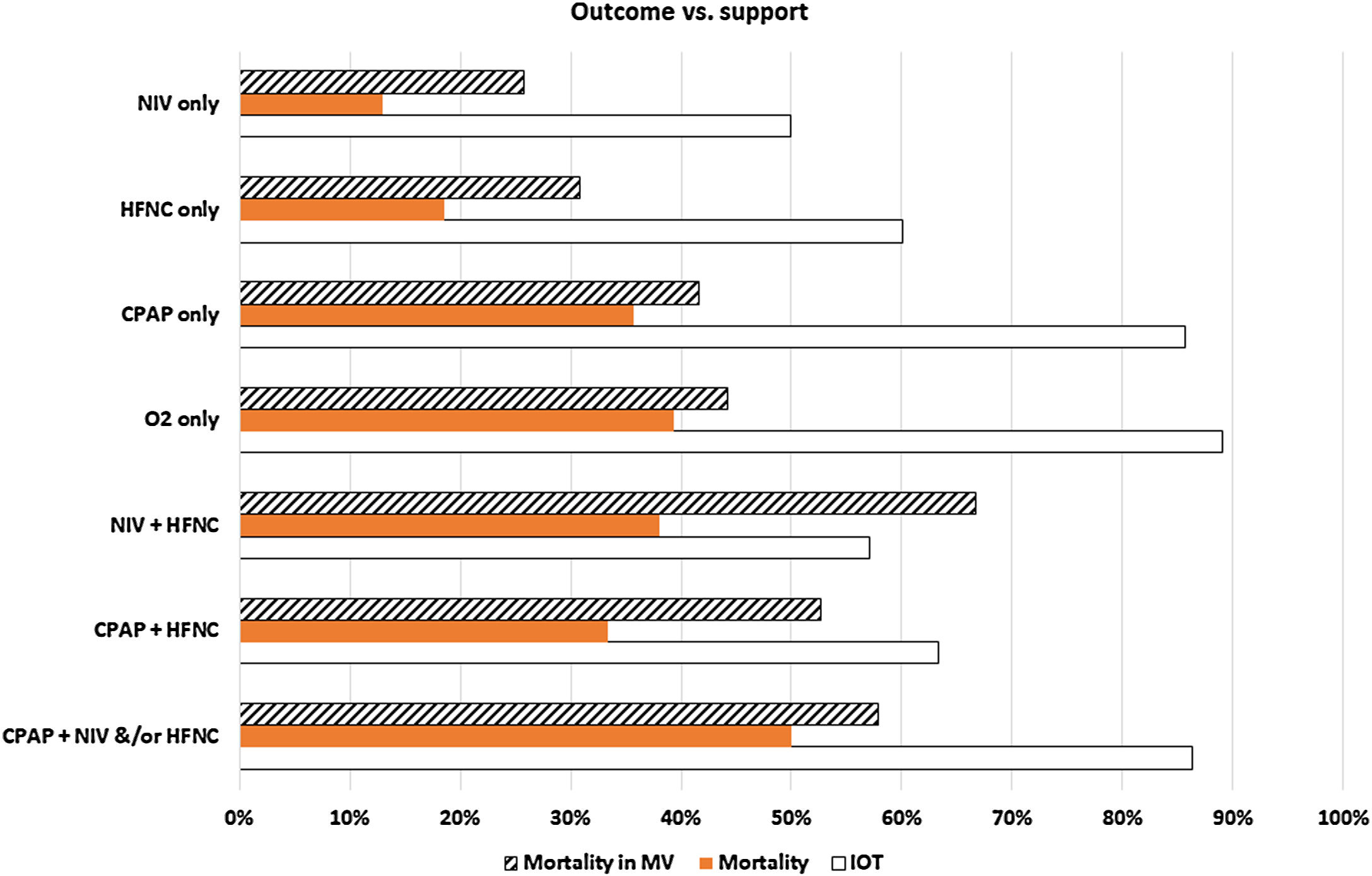
Los métodos de soporte utilizados fueron: CNAF en 431 (49%), oxígeno en 282 (32%), VNI en 62 (7%) y CPAP en 28 (3%), mientras que su uso combinado fue menor: CPAP+CNAF en 30 (3%), NIV+CNAF en 21 (3%) y CPAP+VNI con o sin CNAF en 22 (3%). La figura 1 muestra el porcentaje de VM, la mortalidad global y la mortalidad en pacientes en VM.
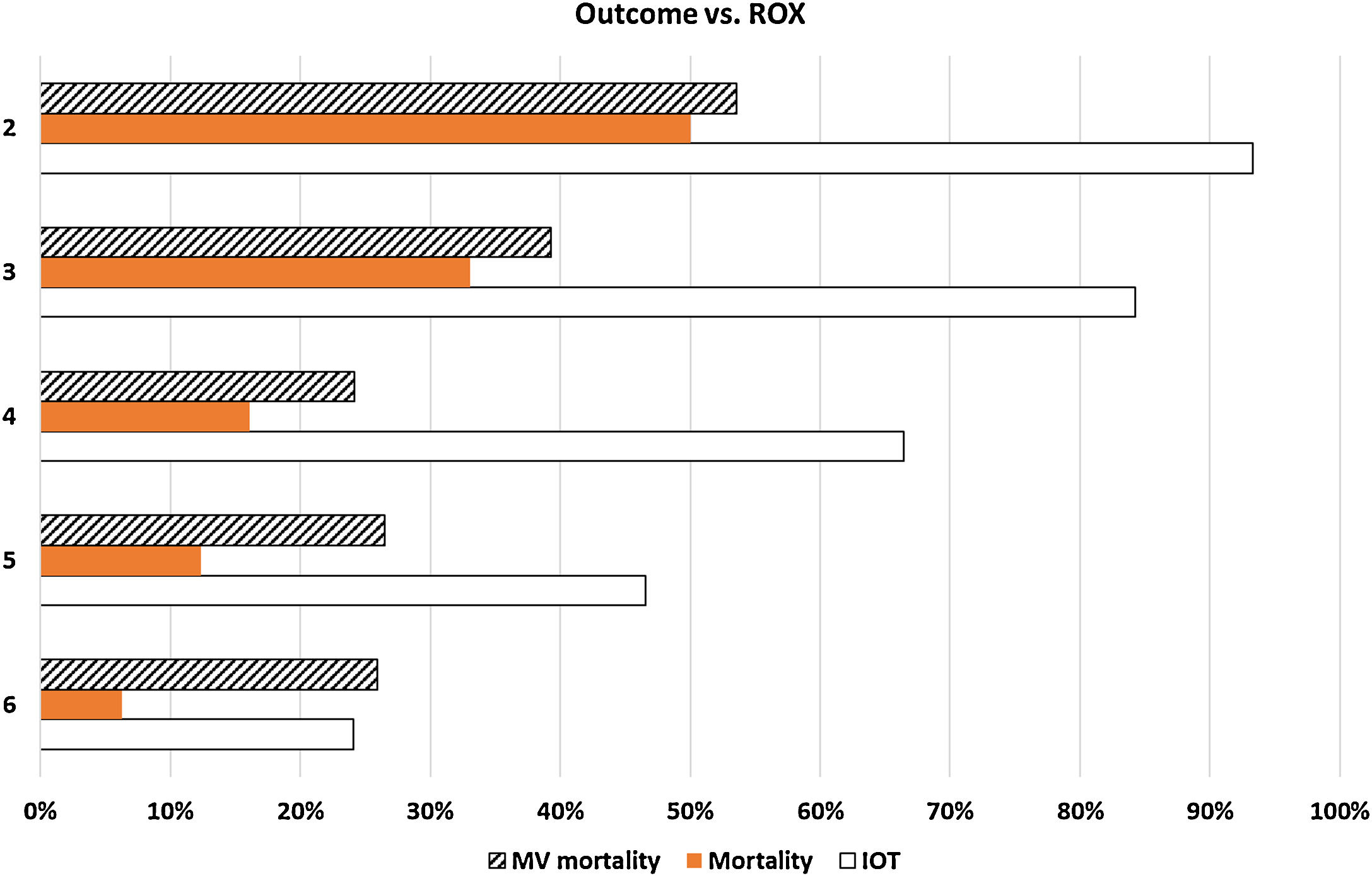
En los pacientes que recibieron CNAF, el valor ROX (SpO2/FiO2/frecuencia respiratoria) en el momento de mayor FiO2 se asoció inversamente con la necesidad de intubación (fig. 2). Pacientes con ROX ≥ 6 precisaron intubación el 24%, de 5 el 47%, de 4 el 66%, de 3 el 84% y de 2 el 93%. La mortalidad fue creciente, con ROX ≥ 6 el 6%, con 5 el 12%, con 4 el 16%, con 3 el 33% y con 2 el 50%. La mortalidad de los pacientes en VM fue similar para ROX ≥ 6 (26%), 5 (26%) y 4 (24%), pero superior para ROX de 3 (39%) y 2 (54%). El índice ROX aparece como marcador de gravedad y de necesidad de VM, destacando que no lo usamos en las primeras 24 h3, sino con los peores datos de oxigenación, por lo que, en muchos casos fueron los datos previos a la intubación. Así, la elevadísima incidencia de intubación y mayor mortalidad de los pacientes con ROX de 2 o 3 sugeriría que, si se pudiera escoger, se intubara a los pacientes antes de llegar a índices tan severos.
Solo en pacientes tratados con CNAF la muestra fue suficiente para construir un modelo multivariable de regresión logística asociado a mortalidad en UCI. Las variables que finalmente aparecieron significativas fueron edad (OR 1,09 [1,06-1,12]), índice de ROX (OR 0,65 [0,51-0,81]) y peor SpO2 (OR 0,92 [0,88-0,98]). Trasladando los coeficientes de la regresión calculamos la mortalidad predicha y la comparamos con la realmente observada (figura 1 material suplementario), lo que permitiría definir 4 grupos de riesgo creciente que ayudaría a tomas de decisión mejor informadas.
Un dato inesperado fue la gran cantidad de profesionales propusieron a sus pacientes que adoptaran la posición de prono en respiración espontánea, ya que solo se ha demostrado beneficiosa en síndrome de dificultad respiratoria aguda bajo ventilación mecánica4. Hubo 225 pacientes (27%) que probaron prono y 136 (60%) mejoraron clínicamente. La evolución de los pacientes que hicieron prono fue similar a los que no lo hicieron en cuanto a intubación (56% vs. 68%) y mortalidad (22% vs. 26%), así como la mortalidad una vez tratados mediante ventilación invasiva (39% vs. 38%). Destaca la diferencia entre los que mostraron mejoría y los que no, tanto en intubación (40% vs. 80%) como en mortalidad (14% vs. 34%), con similar mortalidad entre los que precisaron ventilación invasiva (35% vs. 42%).
Todos estos datos deben ponerse en contexto, dado que son resultados obtenidos en plena pandemia con saturación de los servicios y atención en áreas improvisadas, técnicamente deficitarias y con personal médico y de enfermería frecuentemente no experto. Ninguno de los tratamientos se aplicó de forma aleatorizada, sino en el mejor criterio de los profesionales y la disponibilidad de aparataje o de camas monitorizadas. Tampoco podemos ajustar por la gravedad de la enfermedad, más allá del criterio de inclusión de insuficiencia respiratoria moderada-severa.
Además, los pacientes más críticamente enfermos no dieron margen a ensayar métodos no invasivos, precisando intubación de forma acelerada. Tampoco se pudo proponer decúbito prono cuando la ratio de enfermería era muy escasa. Los pacientes que solo recibieron oxígeno incluyen desde pacientes aparentemente menos graves, con otros catastróficos y con otros cuyos médicos decidieron no usar ningún tipo de soporte no invasivo por falta de evidencia o por considerar que solo se retrasaría la intubación con morbimortalidad asociada.
Mientras que la mortalidad en pacientes una vez intubados es similar tras usar CNAF o VNI, sí parecería que usar CPAP o métodos combinados podría estar solamente retrasando la intubación y conllevando efectos deletéreos en los pacientes5-7. En todo caso, siempre quedará abierto a discusión si tal morbimortalidad sería asumible si permitiera «comprar tiempo» hasta disponer de ventiladores mecánicos idóneos, ya que también hay datos que sugieren que el uso de ventiladores alternativos (torres de anestesia, ventiladores de transporte) pueden asociarse a mayor mortalidad8,9.
Concluimos que los datos registrados parecen sugerir cierto beneficio con el uso de VNI o CNAF sobre la CPAP o el oxígeno estándar, mientras que ensayar alternativas cuando uno de los soportes ha fracaso probablemente solo retrasa la intubación con posible morbimortalidad añadida. El prono en ventilación espontánea solo permitiría comprar tiempo o definir el subgrupo de peor evolución en aquellos pacientes que no mejoran en prono.
FinanciaciónEste trabajo no ha recibido financiación.
Conflicto de interesesLos autores declaran no existir conflicto de intereses relativos a este estudio.
Los autores agradecen a todo el personal asistencial, muchos de ellos ajenos al mundo de los cuidados intensivos, que dando lo mejor de sí mismos han hecho posible disponer de estos datos.
Francisco-Javier Ramos (Hospital Universitari Vall d’Hebron, Barcelona), Adrián Rodríguez (Hospital Clínico de Zaragoza), Candelaria de Haro (Ciutat Sanitaria Parc Taulí, Sabadell), Gemma Rialp (Hospital Universitari Son Llatzer, Mallorca), José Manuel Gutiérrez (Hospital General de Albacete), Alberto Belenguer (Hospital Universitari Dr. Peset, Valencia), Jorge Rodríguez (Hospital Universitario La Paz-Carlos III, Madrid), Claudia Domínguez-Curell (Hospital Universitario de Canarias, Tenerife), Mónica Magret (Hospital Joan XXIII, Tarragona), Manuel Gracia (Hospital de Jerez de la Frontera, Cádiz), Laura Bellver (Hospital de la Ribera, Valencia), Ferran Roche-Campo (Hospital Verge de la Cinta de Tortosa), Teresa Millan (Hospital Son Espases, Mallorca), Andrea Ortiz (Hospital Comarcal de Vinaroz, Castellón), Aaron Blandino (Hospital Ramón y Cajal, Madrid), Caridad Martin (Hospital General de Segovia), Anxela Vidal (Fundación Jiménez Díaz, Madrid), Noelia Albala (Hospital Universitario de Salamanca).