Analizar si la aplicación de técnicas «Lean» mejora el flujo de pacientes críticos de una región sanitaria, tomando como epicentro el servicio de medicina intensiva (UCI) del hospital de referencia.
DiseñoEstudio observacional con análisis pre y postintervención.
ÁmbitoUCI del hospital de referencia.
PacientesDiseñamos proyectos y un mapa de flujo y comparamos características pre y postintervención.
IntervencionesRegistramos datos demográficos, de traslados de pacientes por el SEM por falta de camas y los tiempos de demora en la hora de alta de la UCI a planta de hospitalización. Realizamos reuniones multidisciplinarias y panel visual diario, con priorización de altas de UCI. Promovimos la reubicación temporal de pacientes críticos en otras áreas especiales del hospital. Cuestionario de satisfacción profesional con valoración pre y postintervención. Análisis estadístico de las comparaciones pre y postintervención.
ResultadosSe planificó durante 2013 y se implementó de forma progresiva en 2014. Las medidas principales fueron: 1) análisis de la entrada de pacientes al flujo del proceso de críticos, evaluando los pacientes que deben trasladarse por falta de camas, centrados en un diagnóstico y un área: 10/22 pre vs. 3/21 post (p=0,045); 2) análisis del tiempo de demora en la hora de alta de UCI a planta de hospitalización: 360,8±163,9min en el primer periodo vs. 276,7±149,5 en el segundo (p=0,036); y 3) cuestionario de satisfacción profesional personal, con 6,6±1,5 puntos pre vs. 7,5±1,1 en post (p=0,001). Análisis de los indicadores de UCI, como son las infecciones adquiridas, los días de estancia, la tasa de reingresos y la mortalidad, sin diferencias significativas entre ambos periodos.
ConclusionesLa aplicación de técnicas ‘Lean’ en el proceso de críticos tuvo un impacto positivo en la mejora del flujo de pacientes dentro de la región sanitaria, observando una disminución de los traslados fuera de la región por falta de camas, una reducción en la demora del alta de UCI a hospitalización convencional y un aumento de la satisfacción de los profesionales de la UCI de referencia.
To analyze whether the application of Lean techniques to improve the flow of critically ill patients in a health region with its epicenter in the intensive care unit (ICU) of a reference hospital.
DesignObservational study with pre and post intervention analysis.
SettingICU of a reference hospital.
PatientsWe design projects and a value stream map of flow and compared pre and post intervention.
InterventionsWe recorded demographic data, patient transfers by EMS for lack of beds and delay times in the discharge from ICU to ward. Multidisciplinary meetings and perform daily visual panel, with high priority ICU discharge. We promote temporary relocation of critically ill patients in other special areas of the hospital. We performed a professional satisfaction questionnaire with pre and post implementation of process. We make a statistical analysis of pre and post-intervention comparisons.
ResultsWe planned for 2013 and progressively implemented in 2014. Analysis of patients entering the critical process flow 1) evaluate patients who must transfer for lack of beds, focusing on a diagnosis: pre 10/22 vs. 3/21 post (P=.045); 2) analysis of time delay in the discharge from the ICU to ward: 360.8±163.9minutes in the first period vs. 276.7±149.5 in the second (P=.036); and 3) personal professional satisfaction questionnaire, with 6.6±1.5 points pre vs. 7.5±1.1 in post (P=.001). Analysis of indicators such as the ICU acquired infections, length of ICU stay, the rate of re-admissions and mortality, with no significant differences between the two periods.
ConclusionsThe application of Lean techniques in the critically ill process had a positive impact on improving patient flow within the health region, noting a decrease of transfers outside the region due to lack of beds, reduced delayed discharge from ICU to conventional ward and increased satisfaction of ICU professionals.
En nuestro hospital y en el servicio de medicina intensiva (UCI) la ocupación media sobrepasa el 90%; es por este motivo que los pacientes críticos que se generan en la región sanitaria, al tratarse de una única UCI con una población de referencia de 844.000 habitantes, algunas veces no pueden ubicarse en dicha UCI, requiriendo el traslado a otra UCI de los hospitales de otra región sanitaria.
Por otra parte, las propias características del paciente crítico hacen que la demanda de este proceso sea muy variable según la época del año y de la actividad quirúrgica del centro. Por ello se exige de un seguimiento detallado de la evolución del proceso para aportar los recursos necesarios que son diferentes en función del tiempo y la demanda.
Previo al inicio de este estudio el proceso de atención en la UCI ya disponía de indicadores de evaluación de la actividad que aportaban información relativa a la calidad del cuidado al paciente crítico (nivel de infecciones), los costes (recursos y materiales de farmacia), el servicio (tiempos de admisión y alta) y de seguridad (tasas de reingresos y mortalidad).
Es por todas estas características de nuestra área sanitaria que a finales de 2013 se comenzó un proyecto de estudio del flujo de los pacientes críticos en el territorio y se diseñó un «proceso de críticos» con aplicación de técnicas «Lean» para mejorar y corregir el flujo de estos pacientes. Las técnicas «Lean», fundamentalmente, intentan disminuir la variabilidad dentro del mismo proceso y eliminar lo superfluo y sin valor añadido1–3. El documento central fue la elaboración de un mapa de flujo que tuvo como epicentro el servicio de medicina intensiva de la región sanitaria desde donde, con un coordinador intensivista, se centralizó toda la información y las acciones a realizar. La hipótesis principal del estudio fue que la implementación de las técnicas «Lean» podría tener un impacto positivo en unos parámetros medibles del proceso. Para ello, se registraron los datos y se analizó y comparó la fase pre y postintervención, que básicamente consistió en la implementación del proceso de críticos en la región sanitaria.
Los objetivos concretos de nuestro estudio fueron: 1) evaluar si la aplicación de las técnicas «Lean» en la UCI y el hospital de la región sanitaria tuvo un impacto positivo en la disminución de los traslados a otra región por falta de camas en la UCI; 2) analizar si la aplicación del flujo de los pacientes críticos en el hospital implicó una reducción en el tiempo de demora del alta desde la UCI a la planta de hospitalización; y 3) valorar el nivel de satisfacción de los profesionales de la UCI implicados en el proceso de críticos.
MétodosLas técnicas «Lean» se aplicaron inicialmente en la industria automovilística y, fundamentalmente, es una metodología de trabajo simple, profunda y efectiva enfocada a incrementar la eficiencia productiva en todos los procesos a partir de que se implanta la filosofía de gestión kaizen de mejora continua en tiempo, espacio y dirigida a eliminar desperdicios. Se caracteriza por involucrar al trabajador con sentido de pertenencia al equipo y de participación al poder aportar ideas para una mejora continuada del proceso2. En un primer paso definimos el marco de trabajo y el alcance de la actividad. Este es un aspecto clave para llegar a la definición de las acciones que tengan un impacto positivo sobre el proceso, no solo sobre uno de los servicios implicados en el tratamiento del paciente crítico. Para ello, se estudió el problema de forma multidisciplinar a finales de 2013, valorando los distintos orígenes y destinos del paciente con el que trabaja el proceso de críticos del hospital. Tomamos como referencia artículos en los que se aplican las técnicas «Lean», sobre todo en los servicios de urgencias, con el objetivo de agilizar el proceso de admisión y disminuir los tiempos de espera de los pacientes en la realización de las analíticas4. A modo de herramienta básica de trabajo, se tomó como referencia la experiencia en técnicas «Lean» del Hospital Virginia Mason y otros artículos similares publicados5–7.
Se identificaron una serie de problemas que se expusieron de forma ordenada por importancia, según se consideró en el grupo de discusión y análisis. Posteriormente se aplicaron las técnicas «Lean» con un nuevo diseño del flujo, eliminando los desperdicios en tiempo y modo y reubicando a los pacientes críticos del territorio en las diferentes unidades especiales del hospital, como la unidad coronaria (UCO) y la reanimación posquirúrgica (REA), que actuaban como unidades buffer ante una excesiva demanda. Comenzamos la implementación del proceso de críticos a principios de 2014. En el desarrollo de estas primeras acciones la creación de una célula gestionada mediante un panel visual en la UCI, que actuaba de epicentro, fue un elemento clave para la coordinación de todos los profesionales implicados. Cada día, todo el personal de la UCI participa en una reunión que tiene una duración máxima de 10min en la que se explica el estado del proceso y se comenta y se decide sobre los siguientes aspectos:
- •
Carga de trabajo del servicio.
- •
Capacidad actual y prevista para las próximas horas.
- •
Altas y bajas (entradas y salidas previstas de pacientes).
- •
Distribución del personal en el proceso.
- •
Relación de la UCI con otros servicios del mismo proceso (UCO, REA, Urgencias, hospitalización y SEM).
- •
Altas urgentes y limpiezas y preparaciones de box.
- •
Técnicas a realizar en la propia unidad y pruebas complementarias externas.
- •
Pacientes aislados, necesidad de fisioterapia y técnicas especiales.
- •
Otros temas de interés (visitas, evolución de curvas epidemiológicas).
En un segundo paso, y para estudiar la saturación de las distintas áreas del hospital y de la región sanitaria, se estandarizó una reunión en la que participan los distintos servicios implicados. Esta reunión está coordinada por el responsable del proceso, en este caso un intensivista de la UCI de referencia, y cada servicio presenta el estado actual de saturación y los flujos previstos de pacientes (entradas y salidas) para las siguientes 24h. Los pacientes de alta de la UCI se consideran prioritarios y se agilizan al máximo. Las decisiones derivadas de esta reunión se registran en un diagrama de flujo actualizado a diario que también tiene un efecto de acta de la reunión.
Para evaluar el impacto de las acciones realizadas se midieron los tiempos de espera para la salida de alta de los pacientes desde la UCI a la planta de hospitalización en varios periodos de tiempo. Se registró la demora de tiempo en minutos desde que se decide el alta a la planta de hospitalización hasta que esta es efectiva. Realizamos una evaluación y comparación de los pacientes críticos trasladados mediante SEM fuera del territorio por falta de cama en nuestra UCI en el periodo preintervención y postintervención. Para esta evaluación, y para evitar un sesgo de selección, nos centramos en la codificación diagnóstica concreta que incluyera la sepsis y el shock séptico, y también consideramos un área de referencia concreta que nos corresponde totalmente, en este caso fue el Hospital de Blanes (Selva).
Realizamos una encuesta de satisfacción a los profesionales de la UCI, que fue de tipo cuantitativo sobre 10 puntos, valorando el aspecto organizativo, de relación interprofesional y de satisfacción personal, siguiendo estándares internacionales5, y se les hizo comparar la puntuación en un periodo previo y después de la intervención. Finalmente, se analizaron los resultados de salud de los pacientes críticos de nuestro servicio evaluados en los 2 periodos del estudio en cuanto a indicadores de infecciones, estancia media, reingresos y mortalidad.
El comité ético de investigación clínica fue informado de la realización del trabajo, y dadas las características del estudio, no consideró necesario la obtención del consentimiento informado. Se garantizó el anonimato de los pacientes durante el periodo del estudio y en los registros.
Los datos cuantitativos se expresaron como media y desviación estándar, y el número y el porcentaje para los datos cualitativos. Se realizaron test de comparación con «t» de Student o la U de Mann-Whitney para los primeros y Chi cuadrado de Pearson o el test de Fisher para los segundos. Una p<0,05 fue considerada estadísticamente significativa. El análisis estadístico se realizó con el sistema SPSS® (versión 12; Chicago, IL).
ResultadosBásicamente se realizó un análisis de los resultados demográficos en el periodo preintervención y se compararon con el periodo postintervención, sin hallar diferencias significativas, y esto permite afirmar que las 2 poblaciones fueron homogéneas y comparables. El segundo aspecto medido fue el número de pacientes que requirieron traslado mediante SEM por falta de camas, y ocurrió en 10 pacientes/22 solicitados en el periodo preintervención vs. 3 pacientes/21 solicitados en el periodo postintervención, con una disminución estadísticamente significativa, con p=0,045.
El análisis de la hora media de alta de la UCI a planta de hospitalización convencional en el primer periodo fue a las 16:00±2:43 vs. las 14:26±2:29 en el segundo periodo, y medido en minutos de demora desde que se solicita el alta hasta que esta es efectiva fue de 360,8±163,9min en el primer periodo vs. 276,7±149,5min en el segundo periodo, con una reducción en el tiempo de demora significativa y una p=0,036; con una reducción en el tiempo de espera del paciente que está de alta de la UCI para ir a la planta de hospitalización convencional de, aproximadamente, 1h y 30min en el periodo postintervención.
La comparación de los resultados evolutivos, en cuanto a infecciones adquiridas en UCI: neumonía asociada a la ventilación (n.° episodios/1.000 días de tubo), infección del tracto urinario asociada a sonda (n.° episodios/1.000 días de sonda) y la bacteriemia relacionada con el catéter (n.° episodios/1.000 días de catéter); la tasa de reingresos y la mortalidad no fueron estadísticamente significativas en el periodo preintervención respecto al periodo postintervención.
A pesar de que en los primeros meses la implantación en la UCI del nuevo método fue difícil, por la falta de comprensión de los profesionales para entender los objetivos del cambio, la realización de un panel visual diario en el que se presenta la situación de los pacientes críticos y su distribución en las diferentes áreas del territorio, con un conductor formado en «Lean», ayudó a que se aceptara mejor el nuevo método. De este modo la encuesta de satisfacción profesional que se realizó tanto a médicos como a enfermería, auxiliares y celadores de la UCI mostró una mejora estadísticamente significativa en la puntuación en los 3 aspectos profesionales considerados: organizativos, de relación interprofesional y de satisfacción personal.
Todos estos datos con el análisis comparativo de ambos periodos y los valores de p se presentan resumidos en la tabla 1.
Características antes y después de la implementación de las técnicas «Lean»
| Característica | Preintervención | Postintervención | Valor p |
|---|---|---|---|
| Demográficos | |||
| N.° pacientes ingresadosa | 697 | 691 | - |
| Edad, años (DE)a | 61,1 (16,4) | 60,5 (16,9) | 0,122 |
| Hombres, n.° (%)b | 446 (64,0) | 437 (63,2) | 0,810 |
| APACHE II, puntos (DE)a | 17,8 (6,9) | 18,4 (7,4) | 0,510 |
| SAPS II, puntos (DE)a | 36,3 (16,1) | 38,5 (16,3) | 0,481 |
| Traslados SEM por falta camas | |||
| Número traslados/total solicitadosb | 10/22 | 3/21 | 0,045 |
| Demora al alta de la UCI a planta | |||
| Demora en minutos (DE)a | 360,8 (163,9) | 276,7 (149,5) | 0,036 |
| Resultados evolutivos en la UCI | |||
| Neumonía asociada al ventiladora | 7,2 | 5,2 | 0,167 |
| Bacteriemia relacionada con catétera | 0,95 | 0,54 | 0,211 |
| Infección urinaria asociada a sondaa | 4,2 | 4,3 | 0,865 |
| Estancia media, díasa | 7,9 | 7,9 | 0,992 |
| Reingresos en UCI, n.° (%)b | 16 (2,3) | 15 (2,2) | 0,966 |
| Mortalidad en UCI, n.° (%)b | 125 (18) | 145 (21) | 0,311 |
| Encuesta satisfacción profesional | |||
| Organización, puntos (DE)a | 6,2 (1,6) | 7,6 (1,2) | 0,001 |
| Interprofesional, puntos (DE)a | 6,4 (1,5) | 7,3 (1,2) | 0,001 |
| Satisfacción personal, puntos (DE)a | 6,6 (1,5) | 7,5 (1,1) | 0,001 |
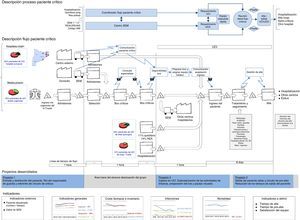
Con el objetivo de ilustrar el flujo de los pacientes críticos y los componentes del proceso, la figura 1 nos muestra un panel de trabajo en el que se observa el Value Stream Map o mapa de flujo del proceso de críticos completo. Está dividido en diferentes partes, en las que se van dibujando todos los elementos del proceso de críticos y se van colgando y modificando los proyectos principales, que son dinámicos, así como los resultados en salud de cada periodo que además permiten ser comparados.
Panel que nos muestra el Value Stream Map o mapa de flujo del proceso de críticos. Está dividido en diferentes partes: arriba observamos el proceso del paciente crítico, debajo el flujo del paciente crítico con datos reales actualizados. Le siguen los 3 proyectos desarrollados en el periodo del estudio y detallados en el texto, y al final se presentan los indicadores de salud considerados de los pacientes críticos de la UCI.
En este trabajo se observa cómo las técnicas «Lean» para la mejora del flujo de los pacientes críticos de una región sanitaria, con epicentro en el servicio de medicina intensiva de un hospital de referencia, se han demostrado eficaces en cuanto a reducir el número de pacientes que requieren traslado fuera de la región por falta de camas, con reubicación momentánea en otras áreas especiales del hospital, una reducción en el tiempo de demora para el alta de la UCI a la planta de hospitalización convencional y en una mejor puntuación en la satisfacción de los profesionales de la UCI con la nueva metodología de trabajo. Además, no se ha observado ningún efecto negativo en los resultados de salud de los enfermos críticos, como las infecciones adquiridas en UCI, la tasa de reingresos ni en la mortalidad.
En gran medida la implantación del proceso de críticos ha ayudado a encontrar solución a aquellos pacientes críticos de nuestra región sanitaria que antes eran derivados mediante SEM a otros centros de otras regiones por falta de cama inmediata. Este es un problema recurrente de nuestro sistema sanitario y que puede tener un impacto negativo en la evolución del paciente crítico8.
No obstante, la mejora del flujo de pacientes a lo largo del proceso es un trabajo a largo plazo que requiere de una mejor sincronización entre todos los servicios implicados. Por este motivo, a día de hoy se han producido mejoras en ciertos servicios del hospital, y junto a los cambios en el flujo del paciente crítico de la UCI, ha repercutido también en un adelanto significativo en la hora del alta de los pacientes de la UCI a la planta de hospitalización convencional. Que nosotros sepamos, esto no ha sido publicado previamente; solamente hay un artículo que refiere una reducción del tiempo en la admisión, pero en el sentido inverso, es decir, de los ingresos de la planta de hospitalización a la UCI con la aplicación de la metodología «Six Sigma», que es similar a las técnicas Lean que aquí se presentan9.
Desde luego, los buenos resultados obtenidos con la aplicación de las técnicas Lean se fundamentan en la implicación del equipo de profesionales de la UCI, la aplicación de protocolos y de listas de verificación en todos los procedimientos dentro del proceso y en unos cuidados críticos de calidad y seguros10,11. Actualmente existe una corriente que habla de «pensamiento Lean», con el objetivo de transformar el funcionamiento de los sistemas sanitarios de los países desarrollados pero, no nos engañemos, la aplicación de este concepto no es extrapolable a todos los servicios, todos los hospitales ni a todos los países3. Nosotros pensamos que estas y otras técnicas de mejora deberían denominarse «técnicas de mejora continuada» en todas las acciones referidas a la salud, estén o no englobadas dentro de procesos concretos, con una tendencia progresiva a eliminar denominaciones como «Lean» y «Six Sigma», que son más propias de la industria de manufactura.
Las limitaciones de nuestro estudio son diferentes, la principal es que se ha desarrollado en un único centro, es un estudio de tipo observacional y no disponemos de publicaciones previas que estudien las técnicas «Lean» en pacientes críticos. Además, estas técnicas son poco exactas y se pueden utilizar de forma muy variada según el ámbito de aplicación. Por todo ello hemos optado por analizar variables que se pueden medir fácilmente en la pre y postintervención, pero probablemente existen otras muchas que también se podrían analizar, y es posible que no tuvieran un efecto tan positivo como en nuestro trabajo. Un aspecto a considerar en el futuro podría ser el impacto en la evolución de los pacientes que en nuestro sistema han estado desubicados (efecto buffer) durante un cierto tiempo antes de ingresar definitivamente en la UCI del hospital de referencia.
No cabe duda de que el modelo de UCI independiente, cerrada y aislada del hospital y del entorno está condenado al fracaso, sin ninguna posibilidad de expansión ni de futuro en el actual sistema sanitario. El concepto cada vez más actual y moderno es el de la «UCI sin paredes»12, permeable a todo lo que ocurre en el hospital y con anticipación a los pacientes críticos potenciales con la implantación de sistemas de telemedicina13, sistemas de información electrónicos y de equipos de respuesta rápida14 que pueden salir de forma inmediata a resolver los problemas de los pacientes que están fuera de la UCI o incluso anticiparse, evitando que los pacientes evolucionen a críticos.
En conclusión, este estudio pone de manifiesto que las técnicas «Lean» o las «técnicas de mejora continuada» aplicadas al proceso de críticos de nuestro ámbito han favorecido la mejora del flujo y el cuidado de los pacientes críticos de la región sanitaria, aumentando la satisfacción de los profesionales y sin tener ningún impacto negativo en los resultados de salud. De esta manera, se hace bueno lo que escriben Martin y Gordo15 referente al ámbito de la medicina intensiva que se desarrolla en las UCI: «…es necesario mantener el espíritu de mejora, dirigiendo los esfuerzos especialmente a áreas menos desarrolladas, tales como el trabajo en equipo, la mejora de la comunicación, la participación del paciente o la cultura de la responsabilidad y la seguridad.»
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Nuestro agradecimiento más sincero a todos los profesionales de la UCI (médicos, enfermería, auxiliares, celadores y administrativos), en especial a Guadalupe García y Montse García quienes se han involucrado completamente en la implementación del proceso de críticos y sus importantes aportaciones en la mejora continuada del paciente crítico. También agradecer al Dr. Vicenç Martínez-Ibáñez, quien tuvo la idea inicial del proyecto, y a la Dra. Gloria Padura y al Dr. Joaquim Casanovas que han impulsado su continuidad.