INTRODUCCIÓN
La lesión del páncreas secundaria a un traumatismo abdominal cerrado es relativamente infrecuente. Su diagnóstico entraña ciertas dificultades debido a la localización retroperitoneal, por lo que es preciso una alta sospecha diagnóstica apoyándonos en el mecanismo lesional. Frecuentemente se asocia a lesiones de otros órganos que al ser sometidas a tratamiento quirúrgico pemiten diagnosticar la lesión pancreática. Cuando la lesión es aislada puede demorarse el diagnóstico, conllevando una alta morbimortalidad. Es imprescindible cerciorarse de la integridad del conducto pancreático, ya que va a tener implicaciones terapéuticas.
Presentamos un caso de un paciente con trauma pancreático cerrado secundario a un accidente de tráfico.
CASO CLINICO
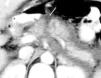
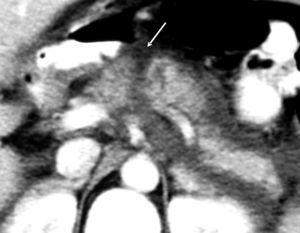
Paciente de 32 años de edad sin antecedentes de interés que presenta un accidente de coche por choque directo frontal. Es trasladado a urgencias de un hospital comarcal. En dicho centro permanece estable desde el punto de vista hemodinámico y respiratorio. No presenta traumatismo craneoencefálico. Escala de coma de Glasgow (GCS): 15. Erosiones faciales múltiples. Refiere dolor esternal y costal izquierdo a la palpación objetivándose imagen radiológica de fractura de la quinta costilla izquierda y del tercio inferior de esternón, así como contusión pulmonar bilateral de predominio izquierdo. Presenta dolor abdominal difuso a la palpación. No hay lesiones de partes blandas ni del aparato locomotor. En la analítica de ingreso únicamente destacar una creatinina ligeramente elevada (1,6 mg/dl) con intensa hematuria. Se realiza ecografía abdominal, visualizándose escaso líquido intraperitoneal en saco de Douglas, perihepático y periesplénico sin otras alteraciones, por lo cual se realiza tomografía computarizada (TC) abdominal donde se aprecia contusión hepática con líquido libre intraperitoneal en pequeña cantidad sin otras alteraciones. Ingresa en observación. Durante su estancia en planta permanece hemodinámicamente estable sin precisar fármacos vasoactivos ni transfusión de hemoderivados. De forma progresiva presenta distensión abdominal y dolor difuso en la exploración junto con elevación de amilasa sérica (546 UI), por lo que tres días después del accidente se repite TC abdominal donde se aprecia un hematoma subcapsular tipo II de 3 cm en el segmento 4B del lóbulo izquierdo del hígado con vesícula y vías biliares normales. En el páncreas (fig. 1) se observa un área hipodensa en cuerpo que afecta a todo el grosor pancreático sugestivo de solución de continuidad, ocasionado por sección traumática probablemente completa. Abundante colección peripancreática que se extiende a fascia de Gerota. Moderada cantidad de líquido libre intraperitoneal perihepático y periesplénico. Bazo y riñones normales. El paciente es trasladado a nuestro centro (hospital de referencia) para control y tratamiento. A su ingreso en nuestra Unidad de Medicina Intensiva el paciente mantiene la hemodinámica (presión arterial media [PAM] = 80 mmHg) a expensas de una taquicardia sinusal a 130 lpm, sin otros datos relevantes. Se decide intervención quirúrgica urgente donde se encuentra un hemoperitoneo de aproximadamente 600 cc. El páncreas presenta dos importantes laceraciones a nivel de cabeza-cuello y cuerpo con sección prácticamente total, y existe una importante peritonitis química generalizada. Se revisan estructuras vasculares, hígado, bazo y asas intestinales, incluyendo duodeno, sin encontrar lesiones. Se realiza pancreatectomía corporocaudal y esplenectomía. Posteriormente reingresa en la Unidad de Cuidados Intensivos (UCI). El postoperatorio fue tórpido dado que presentó un síndrome de disfunción multiorgánica consistente en fallo pulmonar (síndrome de distrés respiratorio agudo) y hemodinámico, junto con disfunción hepática, intestinal y hematológica. Precisó conexión a ventilación mecánica durante 17 días y fue necesaria la realización de traqueostomía percutánea. Se colocó sonda nasoyeyunal para alimentación enteral. Presentó una fístula pancreática de bajo débito que evolucionó favorablemente con medidas conservadoras. Fue dado de alta de nuestra Unidad de Medicina Intensiva a los 20 días postintervención quirúrgica.
Figura 1. Imagen de TC abdominal al tercer día del accidente: obsérvese la flecha que indica la sección del páncreas.
COMENTARIO
La primera comunicación de trauma pancreático fue presentada por Travers en 1827 al realizar una necropsia de un paciente golpeado por la rueda de una diligencia1. Este mecanismo lesional sigue siendo el más frecuente en la actualidad sustituyendo la rueda por el volante del coche. Las lesiones pancreáticas contusas se producen cuando una fuerza de alta energía golpea en sentido anteroposterior en el hemiabdomen superior, causando un aplastamiento de las estructuras retroperitoneales.
El trauma pancreático contuso es muy poco frecuente con una incidencia del 1%-2%, contabilizando todos los traumatismos abdominales no penetrantes2. Aún es más raro encontrar trauma pancreático aislado, ya que habitualmente se asocia a lesión en hígado, bazo o víscera hueca. Casi el 66% de los pacientes ingresados con trauma pancreático son secundarios a lesión penetrante.
El páncreas es un órgano retroperitoneal, por lo que está más protegido frente a lesiones, pero por su ubicación anatómica también representa dificultades diagnósticas dado que los síntomas y signos que pueden aparecer son escasos, por lo cual, es importante ante un trauma abdominal sospechar que este órgano puede estar lesionado, ya que de no ser así puede retrasarse su diagnóstico. Es habitual que los pacientes con lesiones pancreáticas, que inicialmente pasaron inadvertidas, presenten en los próximos días sintomatología abdominal más intensa o de nueva aparición.
Desde el punto de vista analítico, los valores de amilasa sérica tienen poca especificidad y sensibilidad para predecir lesión pancreática. Esta última y el valor predictivo positivo se pueden mejorar si se analiza la amilasa sérica pasadas más de tres horas de la lesión3. Valores crecientes de amilasa o una elevación mantenida son muy sugestivos de lesión pancreática4. De todas formas, la hiperamilasemia sí debe considerarse como un dato de probable lesión pancreática ante un trauma abdominal cerrado. No obstante, no puede utilizarse para graduar la lesión pancreática ni para decidir la actitud terapéutica4. En los pacientes estables desde el punto de vista hemodinámico con traumatismo abdominal y cifras de amilasa sérica elevadas debe realizarse una TC abdominal, a ser posible helicoidal, con doble contraste (oral e intravenoso). La presencia de líquido entre la vena esplénica y la cara posterior del páncreas es indicativo de lesión pancreática5. No obstante, debe tenerse en cuenta que si la TC es muy precoz puede no encontrarse ningún signo de lesión pancreática. Esto no debe significar que debamos retrasar su realización, sino que probablemente tengamos que repetirla si persiste la sintomatología. Por todo esto, si nos encontramos con un paciente que ha sufrido un trauma abdominal cerrado, que presenta dolor abdominal, con valores de amilasa elevados y hallazgos dudosos en la TC, debe sospecharse lesión pancreática y someterse a observación y controles posteriores.
Una vez realizado el diagnóstico de lesión de este órgano es muy importante conocer el estado del conducto pancreático, ya que si está lesionado aumenta tanto la morbilidad como la mortalidad6, teniendo implicaciones terapéuticas. Casi el 15% de los traumas pancreáticos presentan lesión de dicho conducto principal, siendo generalmente secundario a heridas penetrantes. La lesión del conducto pancreático puede existir dentro de un páncreas aparentemente intacto7. La colangiopancreatografía retrógrada endoscópica (CPRE) tiene alta sensibilidad y especificidad para la lesión del conducto pancreático, pudiendo ser útil en su diagnóstico, siempre que el paciente esté hemodinámicamente estable.
En cuanto a la clasificación de la lesión pancreática está basada en el estado del conducto pancreático y en la ubicación de la lesión en relación con el cuello del páncreas (tabla 1). Las contusiones, hematomas y desgarros capsulares pancreáticos menores (grado I) engloban el 60% de todas las lesiones pancreáticas, y los desgarros del parénquima pancreático sin rotura del conducto principal (grado II) constituyen el 20%. En estos casos lo recomendable es una actitud conservadora4. En los grados III y IV que presentan lesión del conducto pancreático se recomienda tratamiento quirúrgico. Las lesiones del conducto pancreático distal (grado III) es preferible manejarlas con pancreatectomía distal8, mientras que las lesiones proximales y de la cabeza pancreática presentan dilemas terapéuticos desafiantes.
Por tanto, en función del grado de lesión podremos adoptar una actitud conservadora, pero debe tenerse en cuenta que existe una alta incidencia de lesión duodenal asociada con la lesión pancreática y por ello será preciso descartarla.
Como consecuencia de la lesión pancreática es frecuente la aparición de diversas complicaciones, destacando sobre todo la fístula pancreática que presenta una incidencia del 7%-20%2. La mayoría son de bajo débito y se resuelven espontáneamente.
La morbimortalidad del trauma pancreático está condicionada por varios factores: mecanismo lesional, existencia de lesiones asociadas, lesión del conducto principal y tiempo transcurrido hasta establecer el diagnóstico6-9. El retraso diagnóstico se presenta fundamentalmente en pacientes con lesión pancreática aislada, y es debido, como ya se ha indicado, a la escasa sintomatología acompañante.
La tasa de mortalidad media del trauma pancreático es del 19%10. La mayoría de los pacientes que fallecen en las primeras 48 horas es debido a lesiones abdominales asociadas (vasculares, hígado o bazo), mientras que la muerte tardía es debida a sepsis o al desarrollo de una disfunción multiorgánica.
En conclusión, el trauma pancreático es una lesión infrecuente pero que requiere de un alto índice de sospecha para su diagnóstico. La omisión del mismo puede ser nefasta por su alta morbimortalidad. Es muy importante valorar el estado del conducto pancreático por su repercusión terapéutica.