Sr. Director:
El diagnóstico del síndrome de Brugada (SB) sigue siendo actualmente electrocardiográfico, buscando la presencia de elevación del segmento ST de derivaciones precordiales derechas y bloqueo completo de rama derecha (BCRD) sin prolongación del segmento QT. En ocasiones las alteraciones electrocardiográficas son sutiles, intermitentes o incluso el electrocardiograma (ECG) puede ser normal. Se han descrito dos tipos de morfología del ascenso del ST en derivaciones precordiales derechas, el tipo coved o convexo, y el tipo saddle-back o en silla de montar que se han querido relacionar con distinta potencialidad arritmogénica. Presentamos un caso de una mujer de edad media en el que en tres días sucesivos se observan cambios en la morfología del segmento ST en precordiales derechas, con un primer ECG a su ingreso normal, apareciendo el tipo coved y posteriormente una forma mixta, coved más saddle-back, en el mismo ECG.
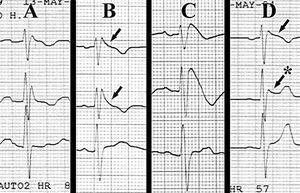
Se trata de una mujer de 41 años, embarazada de 10 semanas, con antecedentes de depresión reactiva con tratamiento irregular con benzodiacepinas y paroxetina sin toma previa de antidepresivos tricíclicos e infecciones urinarias de repetición, que sufrió un cuadro de pérdida de conciencia siendo trasladada a Urgencias de nuestro hospital por el Servicio de Urgencias extrahospitalario. A su ingreso en Urgencias la paciente recuperó el nivel de conciencia negando la ingestión de tóxicos y fármacos. La exploración general y la exploración neurológica fueron normales. El lavado gástrico no recuperó ningún comprimido. En la bioquímica general sólo destacaba glucosa: 246 mg/dl, potasio: 2,7 mEq/l, fósforo: 2,4 mg/dl, magnesio: 1,6 mg/dl y en el hemograma 25.000 leucocitos con un 73% de neutrófilos. Sedimento urinario con glucosuria y bacteriuria intensa, triaje de drogas en orina negativo. La radiografía de tórax no mostró ningún hallazgo y el ECG mostraba un ritmo sinusal con imagen de bloqueo de rama derecha (fig. 1A). Ingresó en nuestra Unidad para monitorización y vigilancia, siendo el ECG de ingreso similar al de Urgencias. A las 24 horas de su ingreso el ECG en ritmo sinusal mostraba un BCRD, con leve ascenso del ST en derivaciones septales de morfología atípica "convexa", de difícil valoración (fig. 1B; flechas). Ante la sospecha de SB se administraron 200 mg de flecainida intravenosa con evidente elevación del ST en derivaciones septales (fig. 1C), lo que confirmó el diagnóstico. A las 24 horas de la provocación con flecainida podían observarse en el ECG dos tipos de elevación de ST: en V1 ST de morfología "convexa" (fig. 1D; flecha) y en V2 ST de morfología en "silla de montar" (fig. 1D; flecha y asterisco). Reinterrogada de nuevo, la paciente refirió como antecedente familiar una posible muerte súbita de su padre. Se le realizó días después un estudio electrofisiológico con estimulación ventricular programada sin que éste provocase arritmias ventriculares, por lo que se decidió seguimiento en consultas de Cardiología.
Figura 1. Derivaciones precordiales: de arriba abajo: V1-V2-V3. A: ritmo sinusal. Bloqueo de rama derecha. B: imagen de bloqueo de rama derecha con elevación del ST de tipo coved (flechas). C: tras la administración de 1 ampolla de flecainida IV. D: elevación del ST en V1 tipo coved (flecha) y elevación del ST en V2 tipo saddle-back (flecha y asterisco).
Aunque el patrón electrocardiográfico típico del SB está bien descrito, el ECG puede normalizarse temporalmente, por lo que la administración de fármacos antiarrítmicos bloqueadores del canal del sodio, como la procainamida, ajmalina o flecainida, puede desenmascarar las formas intermitentes o con ECG normal. La respuesta a antiarrítmicos de clase IA o IC en el SB consiste en la aparición tras su administración del patrón electrocardiográfico característico o en el aumento del ascenso del ST en precordiales derechas mayor o igual a 1 mm en aquellos electrocardiogramas con morfología sugerente de SB. La morfología del ascenso del ST en precordiales derechas en el SB determina dos tipos distintos: el primero el tipo coved o convexo, el cual se ha asociado a mayor potencialidad arritmogénica por algunos autores1, aunque otros no lo han podido demostrar, y el segundo el tipo saddle-back o tipo "silla de montar", que se asocia a la forma crónica de este síndrome2. El patrón electrocardiográfico es variable en el tiempo, dependiente del estado del sistema nervioso autónomo y de la administración de fármacos antiarrítmicos. En una serie de 15 pacientes con SB, 13 pacientes presentaron normalización espontánea transitoria del ST, 10 de los cuales también presentaron una completa normalización transitoria del ECG3. El carácter dinámico del ECG en el SB se ha relacionado en diversos estudios con cambios de la temperatura corporal, frecuencia cardíaca, variaciones respiratorias y ejercicio. La hipopotasemia que presentaba la enferma a su ingreso podría, desde un punto de vista teórico, haber actuado como disparador de una arritmia ventricular mediante la aparición de un extrasístole en el contexto de un SB asintomático, mecanismo ya conocido en la literatura médica, o mediante alteraciones en la heterogeneidad de la repolarización y de los períodos refractarios. Su aparición se relacionó con una descompensación hiperglucémica con glucosuria intensa, emesis en el curso del embarazo y estimulación betaadrenérgica fisiológica, corrigiéndose fácilmente sin recidivar.
Se ha relacionado la intoxicación de diversos agentes psicotropos como los antidepresivos tricíclicos4, inhibidores selectivos de la recaptación de la serotonina como la fluoxetina y neurolépticos, sobre todo fenotiacinas, con un patrón electrocardiográfico de SB, sin que en estos casos, a diferencia de nuestra paciente, la prueba de la flecainida provoque elevación del ST5. La fluoxetina deprime la activación de los canales de sodio y calcio e induce un acortamiento significativo de la duración del potencial de acción en miocitos de distintos animales. Nuestra paciente no presentaba ningún signo o síntoma típico de intoxicación por este tipo de fármacos sin que el lavado gástrico recuperase ningún comprimido.
Queremos resaltar la importancia de esta variabilidad del ECG en el SB para su diagnóstico en casos con alteraciones electrocardiográficas sutiles o ECG normal y síncope, taquicardia o fibrilación ventricular de causa no determinada, siendo imprescindible realizar en todos estos pacientes una prueba de provocación farmacológica para descartar o corroborar este síndrome.