Evaluar los cambios en la desconexión de la ventilación mecánica en España desde 1998 hasta 2016.
DiseñoAnálisis post-hoc de 4 estudios de cohorte.
ÁmbitoUn total de 138 UCI.
EnfermosUn total de 2.141 enfermos extubados de forma programada.
IntervencionesNinguna.
Variables de interés principalesDemográficas, motivo de ventilación mecánica, complicaciones, métodos para la desconexión, fracaso del primer intento de desconexión, duración de la desconexión, reintubación, traqueotomía post-reintubación, estancia y mortalidad en la UCI.
ResultadosSe observa un aumento significativo (p<0,001) en la presión de soporte como técnica de desconexión. Ha aumentado, a lo largo del tiempo, la probabilidad ajustada de utilizar la presión de soporte progresivamente decreciente frente a una prueba de ventilación espontánea, tanto para el primer intento de desconexión (referencia estudio de 1998: odds ratio 0,99 en 2004, 0,57 en 2010 y 2,43 en 2016) como para la desconexión difícil/prolongada (referencia estudio de 1998: odds ratio 2,29 en 2004, 1,23 en 2010 y 2,54 en 2016). La proporción de extubación tras el primer intento de desconexión ha aumentado con el tiempo. Hay una disminución del tiempo dedicado a la desconexión (desde un 45% en 1998 hasta un 36% en 2016). Sin embargo, no ha disminuido la duración en la desconexión difícil/prolongada (mediana 3 días en todos los estudios, p=0,435).
ConclusionesHa habido cambios significativos en el modo de desconexión de la ventilación mecánica, con un aumento progresivo del uso de la presión de soporte. Se han observado mínimos cambios en los desenlaces.
To evaluate changes in the disconnection of mechanical ventilation in Spain from 1998 to 2016.
DesignPost-hoc analysis of four cohort studies.
Ambit138 Spanish ICUs.
Patients2141 patients scheduled extubated.
InterventionsNone.
Variables of interestDemographics, reason for mechanical ventilation, complications, methods for disconnection, failure on the first attempt at disconnection, duration of weaning, reintubation, post-reintubation tracheotomy, ICU stay and mortality.
ResultsThere was a significant increase (p<0.001) in the use of gradual reduction of support pressure. The adjusted probability of using the gradual reduction in pressure support versus a spontaneous breathing trial has increased over time, both for the first attempt at disconnection (taking the 1998 study as a reference: odds ratio 0.99 in 2004, 0.57 in 2010 and 2.43 in 2016) and for difficult/prolonged disconnection (taking the 1998 study as a reference: odds ratio 2.29 in 2004, 1.23 in 2010 and 2.54 in 2016). The proportion of patients extubated after the first attempt at disconnection has increased over time. There is a decrease in the ventilation time dedicated to weaning (from 45% in 1998 to 36% in 2016). However, the duration in difficult/prolonged weaning has not decreased (median 3 days in all studies, p=0.435).
ConclusionsThere have been significant changes in the mode of disconnection of mechanical ventilation, with a progressive increase in the use of gradual reduction of pressure support. No relevant changes in outcomes have been observed.
En los últimos 30 años se han observado cambios significativos en la desconexión de la ventilación mecánica. A finales de los años ochenta del siglo pasado, en un editorial se concluía: «Es evidente que se necesitan más estudios antes de que nuestro conocimiento en esta importante área clínica pueda alcanzar un nivel verdaderamente científico. En la actualidad, el weaning –desconexión– sigue siendo un arte»1. En aquel momento, en los EE. UU, la ventilación intermitente mandatoria era el modo de desconexión preferible y se utilizaba en más del 90% de los intentos de desconexión2. En un estudio en unidades de cuidados intensivos españolas, realizado en 1992, el 24% de los enfermos fueron desconectados con prueba de tubo en T de duración creciente; el 18% con ventilación intermitente mandatoria sincronizada (SIMV); el 15% con presión de soporte (PS); el 9% con SIMV con PS y el 33% con alguna combinación de 2 o más de los métodos antes mencionados3.
Los ensayos clínicos con asignación aleatoria realizados desde los años noventa hasta la actualidad han permitido sistematizar la desconexión de la ventilación mecánica en tres pasos: medición de predictores, seguido de una prueba de respiración espontánea, seguido de la extubación4. Una guía de práctica clínica5 y una conferencia de consenso6 indican que una prueba de ventilación espontánea es el mejor test diagnóstico para determinar si un enfermo puede ser extubado y establecen que esta prueba se realice con un bajo nivel de PS. En los enfermos que fracasan en el primer intento de desconexión, los resultados de los ensayos clínicos realizados en los años noventa del pasado siglo recomendaban evitar el uso de la SIMV7. La confirmación que el uso de la SIMV como técnica de desconexión podía prolongar la duración del weaning llegó con los estudios que mostraron que se podía realizar la desconexión con una PS progresivamente decreciente8 o bien con una prueba diaria de respiración espontánea con tubo en T9,10. Estos estudios han proporcionado los pilares en los que se funda la desconexión de la ventilación sobre bases científicas.
El objetivo de este análisis, en enfermos ingresados en las unidades de cuidados intensivos españolas participantes en 4 estudios internacionales de ventilación mecánica, es evaluar si la desconexión de la ventilación mecánica ha cambiado en concordancia con los resultados de los ensayos clínicos o las recomendaciones de las guías. Como objetivo secundario se ha evaluado si existe una variabilidad geográfica en los modos para la desconexión.
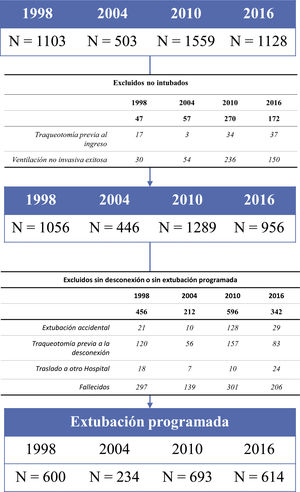
Pacientes y métodosAnálisis post-hoc de 4 estudios prospectivos, observacionales y multicéntricos realizados durante un mes en los años 199811, 200412, 201013 y 201614. En los estudios se incluyeron enfermos que precisaron ventilación mecánica invasiva durante más de 12horas o ventilación no invasiva durante más de una hora. Para el objetivo de este análisis se incluye solo a los enfermos ingresados en unidades de cuidados intensivos de España y que fueron extubados de forma programada.
La metodología, previamente descrita15, fue similar para los 4 estudios. Se excluye a los enfermos que no fueron intubados (ventilación no invasiva exitosa o enfermos con traqueostomía previa), los enfermos en los que no se inició la desconexión de la ventilación mecánica, los enfermos que se extubaron de forma accidental y los enfermos a los que se realizó una traqueotomía antes o durante el proceso de desconexión. Se definió inicio de la desconexión el momento en que el médico responsable del paciente consideró que era probable que el enfermo era capaz de reasumir su respiración espontánea tras cumplir los criterios estándar para iniciar la desconexión. Se registraron las siguientes variables: método para el primer intento de desconexión [prueba de respiración espontánea (tubo en T, nivel bajo de PS, CPAP, otro modo) o reducción gradual del soporte ventilatorio (PS, SIMV con o sin PS, otro modo)], fracaso en el primer intento de desconexión, método para la desconexión en los enfermos que fracasan en el primer intento [prueba de respiración espontánea (tubo en T, nivel bajo de PS, CPAP, otro modo) o reducción gradual del soporte ventilatorio (PS, SIMV con o sin PS, otro modo)], fecha de extubación, uso de ventilación no invasiva u oxigenoterapia de alto flujo por gafas nasales post-extubación (no registrado en todos los estudios), necesidad de reintubación y momento de la misma y realización de traqueotomía post-reintubación. Los enfermos se clasificaron de acuerdo con la duración de la desconexión6 en weaning sencillo (enfermos extubados en el primer intento de desconexión), weaning difícil (enfermos que precisaron hasta 7 días para ser extubados desde el primer intento) y weaning prolongado (enfermos que requieren más de 7 días para ser extubados). Los enfermos se siguieron hasta el alta del hospital.
Los comités de ética de cada hospital aprobaron el protocolo, y la necesidad del consentimiento informado se ajustó a la decisión de cada uno de esos comités.
En los estudios de 1998 y 2004, cada investigador recibió un manual en el que se describían los datos a registrar y las definiciones, así como los formularios de recogida de datos en papel. Los investigadores rellenaron un formulario para cada paciente incluido y lo enviaron al Centro Coordinador (Hospital Universitario de Getafe) para que se incluyera en una base de datos electrónica. En los estudios de 2010 y 2016, la entrada de registros se realizó a través de un sitio web seguro. Además, antes del análisis, todas las entradas se analizaron para detectar datos y valores atípicos potencialmente erróneos. Los casos con datos perdidos en variables principales no se incluyeron en el análisis. Para los estudios se han seguido las normas STROBE (Strengthening the Reporting of Observational Studies in Epidemiology) para los estudios observacionales de cohortes16.
Análisis estadísticoLos resultados se expresan como media (desviación estándar), mediana (rango percentil 25, percentil 75), frecuencias absolutas y proporciones según corresponda. Para comparar variables continuas se aplicaron ANOVA o Kruskall-Wallis y la prueba de chi cuadrado para comparar variables categóricas.
Para estimar las tendencias temporales en el método de desconexión se realizó un modelo de regresión logística con el año de estudio, codificado como variable dummy, como variable independiente y con el método de desconexión (prueba de respiración espontánea o reducción gradual del soporte ventilatorio) como variable dependiente. Para ajustar esta estimación, se realizó un modelo de regresión logística multinivel (enfermos y sociedades autonómicas de la SEMICYUC) incluyendo la edad, SAPS II, el motivo para iniciar la ventilación mecánica, administración de sedantes y bloqueantes neuromusculares, número de disfunciones orgánicas y los días de soporte ventilatorio antes de comenzar la desconexión. La parte aleatoria del modelo incluyó 2 efectos aleatorios y su posible correlación: el efecto del método de desconexión entre sociedades autonómicas y el efecto de los cambios a lo largo del tiempo en el modo de desconexión. La medida de los efectos fijos fue la odds ratio con intervalos de confianza del 95%. Para estimar la variabilidad aleatoria en el método de desconexión entre sociedades autonómicas, se utilizó la median odds ratio (MOR). Este estadístico se define como la mediana del conjunto de odds ratios que se pueden obtener comparando 2 enfermos con características idénticas que se tratan en 2 lugares diferentes elegidos al azar. El MOR es una medida de la variación entre el uso de la prueba de ventilación espontánea versus una PS progresivamente decreciente en diferentes áreas geográficas y que no se explica por el resto de variables incluidas en el modelo.
ResultadosDe 4.293 enfermos incluidos en los 4 estudios, 2.141 enfermos fueron extubados de forma programada (fig. 1). Hubo diferencias significativas (p<0,001) en la proporción de enfermos que fueron extubados en cada estudio: 54% (600/1.103) en 1998, 46% (234/503) en 2004, 44% (693/1.559) en 2010 y 54% (614/1.128) en 2016. En la tabla 1 se muestra la comparación de las características en el momento de inicio de la desconexión.
Características de los enfermos al inicio de la desconexión de la ventilación mecánica
| 1998N=600 | 2004N=234 | 2010N=693 | 2016N=614 | |
|---|---|---|---|---|
| Edad, años, media (DE) | 60 (18) | 57 (18) | 61 (18) | 63 (16) |
| Mujeres, n (%) | 206 (35) | 84 (36) | 240 (35) | 204 (33) |
| SAPS II, puntos, media (DE) | 41 (16) | 40 (15) | 44 (17) | 45 (17) |
| Motivo para inicio de la ventilación mecánica, n (%) | ||||
| Enfermedad pulmonar obstructiva crónica | 88 (15) | 20 (8) | 31 (4) | 28 (5) |
| Asma | 8 (1) | 1 (0,4) | 6 (1) | 4 (1) |
| Otra enfermedad pulmonar crónica | 7 (1) | 5 (2) | 3 (0,4) | 6 (1) |
| Síndrome de distrés respiratorio agudo | 9 (1,5) | 5 (2) | 15 (2) | 8 (1) |
| Insuficiencia respiratoria postoperatoria | 149 (25) | 38 (16) | 154 (22) | 157 (26) |
| Insuficiencia cardiaca | 71 (12) | 20 (8,5) | 63 (9) | 31 (5) |
| Aspiración | 10 (2) | 3 (1) | 15 (2) | 11 (2) |
| Neumonía | 44 (7) | 21 (9) | 53 (8) | 51 (8) |
| Sepsis | 32 (5) | 18 (8) | 66 (9,5) | 53 (9) |
| Trauma | 54 (9) | 16 (7) | 22 (3) | 21 (3) |
| Parada cardiaca | 13 (2) | 4 (2) | 38 (6) | 31 (5) |
| Otra causa | 24 (4) | 15 (6) | 25 (4) | 26 (4) |
| Patología neurológica | 105 (17,5) | 65 (28) | 200 (29) | 182 (30) |
| Enfermedad neuromuscular | 4 (1) | 3 (1) | 2 (0,3) | 5 (1) |
| Tratamiento durante la ventilación mecánica | ||||
| Sedación, n (%) | 456 (76) | 206 (88) | 599 (86) | 545 (89) |
| Días con sedación, mediana (P25,P75) | 2 (1,5) | 4 (2, 6) | 3 (2, 5) | 3 (2,5) |
| Bloqueantes neuromusculares, n (%) | 52 (9) | 21 (9) | 73 (10,5) | 71 (12) |
| Días con bloqueantes neuromusculares, mediana (P25,P75) | 2 (1,4) | 1 (1,3) | 2 (1,3) | 2 (1,3) |
| Complicaciones durante la ventilación mecánica, n (%) | ||||
| Síndrome de distrés respiratorio agudo | 8 (1) | 23 (10) | 25 (4) | 19 (3) |
| Neumonía asociada a la ventilación mecánica | 46 (8) | 5 (2) | 28 (4) | 1 (0,2) |
| Sepsis | 35 (6) | 15 (6) | 94 (14) | 83 (15) |
| Fracaso cardiovascular | 121 (20) | 73 (31) | 297 (43) | 303(49) |
| Fracaso renal | 49 (8) | 41 (17) | 113 (16) | 90 (15) |
| Fracaso hepático | 10 (2) | 8 (3) | 13 (2) | 9 (1) |
| Fracaso hematológico | 28 (5) | 18 (8) | 30 (4) | 25 (4) |
| Días de ventilación mecánica antes del inicio de la desconexión, mediana (P25,P75) | 3 (3,6) | 6 (3,10) | 4 (2, 8) | 4 (2,8) |
SAPS: Simplified Acute Physiology Score.
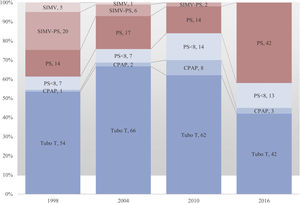
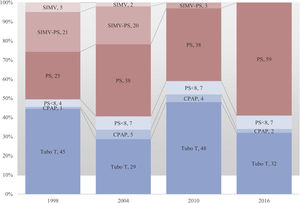
En la tabla 2 y en las figuras 2 y 3 se muestra la evolución a lo largo del tiempo en la utilización de cada método de desconexión. Se observa un cambio significativo desde el primer estudio con un aumento en el uso de la PS progresivamente decreciente para iniciar la desconexión y como método de weaning en los enfermos que fracasaron en el primer intento. Así la probabilidad cruda y ajustada de utilizar un método de reducción gradual del soporte ventilatorio (fundamentalmente PS) ha ido aumentando a lo largo del tiempo (tabla 3).
Comparación de los métodos para la desconexión
| 1998N=600 | 2004N=234 | 2010N=693 | 2016N=614 | |
|---|---|---|---|---|
| Método para realizar el primer intento de desconexión, n (%) | ||||
| Prueba de respiración espontánea | 373 (62) | 175 (75) | 587 (85) | 357 (58) |
| Reducción gradual del soporte | 227 (38) | 59 (25) | 106 (15) | 257 (42) |
| Fracaso en el primer intento, n (%) | 305 (51) | 87 (37) | 212 (31) | 165 (27) |
| Método para la desconexión en pacientes que fracasan en el primer intento, n (%) | ||||
| Prueba de respiración espontánea | 151 (49) | 35 (40) | 124 (58) | 67 (41) |
| Reducción gradual del soporte | 154 (51) | 52 (60) | 88 (42) | 98 (59) |
Evolución en el porcentaje de uso de cada método para el primer intento de desconexión: reducción gradual del soporte (en color rojo) o prueba de respiración espontánea (en color azul). CPAP: continuous positive airway pressure; PS: pressure support; SIMV: synchronized intermittent mandatory ventilation.
Evolución en el porcentaje de uso de cada método para la desconexión en los grupos de weaning difícil y prolongado: reducción gradual del soporte (en color rojo) o prueba de respiración espontánea (en color azul). CPAP: continuous positive airway pressure; PS: pressure support; SIMV: synchronized intermittent mandatory ventilation.
Evolución de la probabilidad a lo largo del tiempo de utilizar presión de soporte progresivamente decreciente versus una prueba de respiración espontánea como modo de desconexión de la ventilación mecánica tomando como referencia el primer estudio realizado en 1998
| Primer intento de desconexión | ||||
|---|---|---|---|---|
| Probabilidad cruda | Probabilidad ajustadaa | |||
| Odds ratio | IC95% | Odds ratio | IC95% | |
| 1998 | 1 | 1 | ||
| 2004 | 1,18 | 0,78 a 1,58 | 0,99 | 0,68 a 1,43 |
| 2010 | 0,59 | 0,45 a 0,79 | 0,57 | 0,42 a 0,77 |
| 2016 | 2,38 | 1,86 a 3,06 | 2,43 | 1,85 a 3,20 |
| Desconexión difícil/prolongada | ||||
| 1998 | 1 | 1 | ||
| 2004 | 2,48 | 1,52 a 4,04 | 2,29 | 1,35 a 3,87 |
| 2010 | 1,31 | 0,91 a 1,89 | 1,23 | 0,81 a 1,88 |
| 2016 | 2,44 | 1,65 a 3,60 | 2,54 | 1,63 a 3,95 |
IC95%: intervalo de confianza para el 95%.
Se observa una variabilidad significativa, que no ha cambiado a lo largo del tiempo, en el uso de los modos de desconexión asociada a la sociedad autonómica donde se realiza la desconexión: MOR para el uso de una PS progresivamente decreciente frente a una prueba de respiración espontánea en 1998: 1,68 (intervalo de confianza para el 95%: 1,15 a 2,20); en 2004: 1,54 (intervalo de confianza para el 95%: 1,17 a 1,91); en 2010: 1,54 (intervalo de confianza para el 95%: 1,16 a 1,92); en 2016: 1,67 (intervalo de confianza para el 95%: 1,13 a 2,22).
DesenlacesAdemás de los cambios observados en el uso de cada modo de desconexión, se observan cambios en los desenlaces (tabla 4). La proporción de pacientes extubados tras el primer intento de desconexión ha aumentado con el tiempo. Se ha observado una disminución en el tiempo de soporte ventilatorio dedicado a la desconexión (desde un 45% en 1998 hasta un 36% en 2016). Sin embargo, no ha disminuido el tiempo de desconexión en los enfermos con desconexión difícil/prolongada.
Desenlaces
| 1998N=600 | 2004N=234 | 2010N=693 | 2016N=614 | p | |
|---|---|---|---|---|---|
| Días de ventilación hasta inicio de la desconexión, mediana (P25,P75) | 3(2,6) | 6(3, 10) | 4(2, 8) | 4(2, 8) | <0,001 |
| Proporción del tiempo dedicado a la desconexión, media (desviación estándar)a | 45 (22) | 31 (17) | 35 (20) | 36 (21) | <0,001 |
| Días dedicados a la desconexión, mediana (P25,P75) | 2 (1,3) | 1 (1,2) | 1 (1,2) | 1(1,2) | <0,001 |
| Clasificación del weaning, n (%) | <0,001 | ||||
| Sencillo | 298 (50) | 147 (63) | 493 (71) | 449 (73) | |
| Difícil | 260 (43) | 79 (34) | 164 (24) | 149 (24) | |
| Prolongado | 42 (7) | 8 (3) | 36 (5) | 16 (3) | |
| Días dedicados a la desconexión, mediana (P25,P75) | |||||
| Desconexión difícil | 3 (2,4) | 3 (2,4) | 3 (2,4) | 3 (2,4) | 0,926 |
| Desconexión prolongada | 10 (7,13) | 8,5 (7,10) | 11 (8,15) | 9,5 (8,13) | 0,214 |
| Reintubación en las primeras 48 horas, n (%) | 91 (15) | 25 (11) | 70(10) | 52 (8) | 0,002 |
| Traqueotomía en pacientes reintubados, n (%) | 35 (38) | 7 (28) | 26 (37) | 21 (40) | 0,767 |
| Días de estancia en la UCI, mediana (P25,P75) | 9 (5,14) | 10 (6,16) | 8 (5,15) | 8 (5,15) | 0,108 |
| Mortalidad en la UCI, n (%) | 37 (6) | 15 (6) | 41 (6) | 63 (10) | 0,014 |
| Días de estancia en el hospital, mediana (P25,P75)b | 24 (16,37) | 24 (15,43) | 22 (14,39) | 22 (12,36) | 0,011 |
| Mortalidad en el hospital, n (%)b | 94 (17) | 34 (15) | 96 (14) | 118 (20) | 0,043 |
Ha habido un aumento progresivo y significativo (p=0,027) en la utilización de la ventilación no invasiva post-extubación: 5% en 2004, 10% en 2010 y 11% en 2016. El fracaso de esta técnica ha disminuido: 25% en 2004, 27% en 2010 y 19% en 2016.
El tratamiento con oxigenoterapia de alto flujo post-extubación solo se registró en el estudio de 2016. Un 8% de enfermos extubados recibieron oxigenoterapia de alto flujo post-extubación (69% como prevención del fracaso respiratorio post-extubación y 31% como tratamiento del mismo). La tasa de reintubación de los enfermos tratados con esta terapia fue de un 37%.
Se observa una disminución en la tasa de reintubación en las primeras 48horas (tabla 4). La mortalidad de los enfermos que precisan reintubación ha disminuido muy ligeramente a lo largo del tiempo: 24% en 1998, 24% en 2004, 16% en 2010 y 21% en 2016 (p=0,585).
DiscusiónLa principal observación de nuestro análisis es que la desconexión de la ventilación mecánica ha cambiado desde la década los noventa del siglo pasado. Los principales cambios observado son: un incremento en el uso de PS progresivamente decreciente en paralelo a una disminución del uso de prueba de respiración espontánea; la SIMV, con o sin PS, ha evolucionado hacia un modo marginal y la ausencia de uso de los nuevos modos de soporte ventilatorio que se supone que son más fisiológicos [ventilación con soporte adaptativo (ASV), asistencia ventilatoria ajustada neuralmente (NAVA), ventilación asistida proporcional (PAV), compensación automática de Tubo (ATC)] probablemente porque estos modos solo están incorporados en una marca específica de ventilador y la evidencia científica sobre su papel en la desconexión de la ventilación mecánica es limitado17.
La pregunta es si esos cambios han seguido la tendencia basada en la evidencia y/o en la fisiología. Parece sorprendente que el principal modo de desconexión de la ventilación mecánica sea una reducción del soporte ventilatorio, básicamente la PS. Este hecho puede ser una consecuencia del incremento progresivo de la PS como principal modo de soporte ventilatorio14. Puede ser lógico pensar que, cuando un paciente ha mejorado la condición para la que requería la ventilación mecánica, el médico prefirió disminuir el soporte hasta llegar a un nivel que permite la extubación. Sin embargo, cuando se utiliza una prueba de respiración espontánea para la desconexión, el uso del tubo en T y de la CPAP es más frecuente que un nivel bajo de PS. Estos hallazgos son similares a los reportados por Burns et al.18. Estos autores, en una encuesta para evaluar la variación de la práctica internacional en la desconexión, mostraron que los médicos encuestados utilizaron preferentemente 2 técnicas: PS con PEEP y tubo en T.
Un metaanálisis, que incluyó 31 publicaciones, concluyó que una prueba de respiración espontánea con PS tiene un 6% más de probabilidad de éxito en comparación con el tubo en T (intervalo de confianza del 95%: 2 a 10%)19. Otro metaanálisis, incluyendo 16 estudios, donde se miden el trabajo respiratorio en 239 enfermos, confirma que una prueba con PS entre 5 y 8cmH2O reduce el trabajo respiratorio en un 30%, el esfuerzo en un 30% y el índice de respiración rápida y superficial en un 20%. Sin embargo, el trabajo respiratorio con tubo en T reflejó con mayor precisión las condiciones fisiológicas después de la extubación20. Un último metaanálisis, que incluye 10 ensayos clínicos con asignación aleatoria y a 3.165 enfermos21, no muestra diferencias significativas en la tasa de extubación exitosa entre una prueba con tubo en T frente a una prueba con PS (oddsratio 0,91; intervalo de confianza para el 95%: 0,78 a 1,07). Estos resultados, aunque limitados por la heterogeneidad de los estudios incluidos en los metaanálisis, ponen en duda que una prueba de ventilación espontánea sin asistencia produzca una sobrecarga de trabajo con un mayor potencial de fracaso.
En cuanto a los enfermos con weaning difícil/prolongado, se observó un aumento progresivo en el uso de PS. La evidencia para la desconexión de estos enfermos proviene de estudios realizados en los años noventa del siglo pasado. Los 2 grandes estudios8,9 se realizaron simultáneamente con un diseño similar, aunque hubo algunas diferencias en la metodología que podrían ser parcialmente responsables de los diferentes resultados reportados. Brochard et al.8 demostraron que los enfermos asignados a la PS progresivamente decreciente se desconectaron más rápidamente que los enfermos asignados a desconexión con SIMV o tubo en T. Esteban et al.9 mostraron que el mejor método para la desconexión fue una prueba diaria de respiración espontánea con tubo en T.
Se observa una variabilidad geográfica en el uso del modo de desconexión. Así, en todos los estudios se observa que 2 enfermos con características idénticas serán desconectados de formas distintas si se tratan en 2 unidades diferentes elegidas al azar. Otros estudios han mostrado resultados similares18.
Las limitaciones de estudio podrían ser varias. Primera, nosotros consideramos que se iniciaba el proceso de desconexión cuando el médico encargado del enfermo consideró que el enfermo estaba preparado para reasumir su respiración espontánea. Pero, no sabemos si el enfermo cumplía criterios para la desconexión en ese momento. Es posible que las diferencias observadas en la proporción de enfermos extubados tras el primer intento de desconexión pudiesen estar condicionadas por esta definición. Relacionado con ello estaría el hallazgo de la utilización de la reducción gradual del soporte ventilatorio como primer método para la desconexión de la ventilación mecánica. Como comentamos más arriba, es posible inferir que a medida que los enfermos mejoran en la indicación que condicionó el inicio de la ventilación mecánica se pasa a un método de soporte asistido (fundamentalmente PS) con disminución progresiva del mismo hasta llegar a un nivel que permite la extubación sin poder establecer una frontera evidente entre soporte ventilatorio y desconexión del soporte ventilatorio. Segunda, los cambios observados en el tipo de enfermos incluidos en cada estudio podrían haber influido en la forma de desconexión. Así, se observa un aumento progresivo de enfermos neurológicos que podrían tener particularidades en lo que se refiere al proceso de desconexión y de extubación22 Tercera, no se registró información acerca de la implementación de protocolos de sedación y desconexión de la ventilación mecánica23 ni de la duración exacta de las pruebas de ventilación espontánea, lo cual influye significativamente en el desenlace de la desconexión24–26. Cuarta, no se ha podido analizar la influencia de algunas complicaciones como la debilidad muscular adquirida en la UCI27 o el delirio28 en la duración de la desconexión. Por último, no se analiza la relación entre clasificación del weaning y mortalidad por tamaño muestral insuficiente (al clasificar los enfermos en las categorías definidas en la conferencia de consenso, el grupo de desconexión prolongada tiene en algunos años un tamaño muestral pequeño, y, por lo tanto, inviable para cualquier análisis estadístico valorable). Tampoco se ha podido aplicar una reciente clasificación de weaning de acuerdo con la duración de la desconexión, la clasificación WIND29,30, porque el diseño de los estudios no permite estimar la duración de la desconexión en los enfermos con traqueotomía o reintubación ya que estos 2 escenarios se consideraron eventos finales sin seguimiento posterior.
En conclusión, en las últimas 2 décadas ha habido cambios significativos en el modo de desconexión de la ventilación mecánica, aunque se podría considerar que la tendencia de estos cambios, en lo que se refiere a un aumento progresivo del uso de la PS, no está basada en la mejor evidencia resultante de ensayos clínicos31 ni de los estudios fisiológicos32. Estos cambios no se han asociado a cambios significativos en los desenlaces.
Contribución de los autoresFernando Frutos-Vivar, Oscar Peñuelas, y Andrés Esteban, como coordinadores de los cuatro estudios, han tenido acceso a todos los datos de los estudios y asumen la responsabilidad de la fiabilidad de los mismos.
Diseño del estudio: Andrés Esteban, Fernando Frutos-Vivar, Oscar Peñuelas, Antonio Anzueto.
Recogida de datos (investigadores en tres o cuatro estudios): Antonio García-Jiménez, Raúl de Pablo, Manuel Valledor, Miquel Ferrer, Miguel León, José María Quiroga, Susana Temprano, Inmaculada Vallverdú, Rafael Fernández, Federico Gordo.
Análisis estadístico: Alfonso Muriel, Oscar Peñuelas, Fernando Frutos-Vivar.
Interpretación de los datos: Alfonso Muriel, Oscar Peñuelas, Fernando Frutos-Vivar.
Redacción del manuscrito: Fernando Frutos-Vivar.
Revisión crítica del manuscrito: Oscar Peñuelas, Alfonso Muriel, Jordi Mancebo, Antonio García-Jiménez, Raúl de Pablo, Manuel Valledor, Miquel Ferrer, Miguel León, José María Quiroga, Susana Temprano, Inmaculada Vallverdú, Rafael Fernández, Federico Gordo, Antonio Anzueto, Andrés Esteban.
Aprobación final del manuscrito: Fernando Frutos-Vivar, Oscar Peñuelas, Alfonso Muriel, Jordi Mancebo, Antonio García-Jiménez, Raúl de Pablo, Manuel Valledor, Miquel Ferrer, Miguel León, José María Quiroga, Susana Temprano, Inmaculada Vallverdú, Rafael Fernández, Federico Gordo, Antonio Anzueto, Andrés Esteban.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
A todos los investigadores relacionados en el anexo 1 (ver material adicional).