INTRODUCCION
La lesión pulmonar aguda (LPA) es una de las complicaciones más frecuentemente asistidas en las unidades de cuidados intensivos (UCI). Puede ser causada por afecciones médicas y quirúrgicas que dañan al pulmón, alterando el intercambio gaseoso y la distensibilidad pulmonar llevando a la hipoxemia y fatiga muscular respiratoria. La intubación orotraqueal (IOT) y la asistencia respiratoria mecánica (ARM) son herramientas vitales en el tratamiento de esta afección. A pesar de ser maniobras frecuentemente realizadas en las unidades de cuidados intensivos, pueden causar complicaciones que están asociadas al procedimiento de intubación, durante la ARM o incluso tras el destete del paciente1,2. Una nueva opción en el tratamiento de esta afección surgió con la utilización de la ventilación mecánica no invasiva (VMNI), que se usó en primer lugar en pacientes con enfermedades neuromusculares, aplicada con presión negativa externa o por oscilación de la pared torácica3, pero con el uso de presión de soporte ventilatoria (PSV); administrada con mascarillas faciales o nasales se obtuvo un método más fisiológico y confortable para mejorar la ventilación y el intercambio gaseoso, disminuyendo la incidencia de IOT, la morbimortalidad que este procedimiento genera, así como los días de estancia en la UCI y en el hospital4-6. Estos beneficios fueron comprobados en distintos estudios, principalmente en pacientes con fallo respiratorio hipercápnico7,8. Al no requerir IOT, las ventajas sobre la ARM convencional son importantes: se mantienen los mecanismos de defensa en la laringe; el habla, que posibilita al paciente comunicarse con sus familiares, y la deglución, con mayor bienestar e higiene bucal. Sin embargo, la VMNI también tiene sus limitaciones, como la necesidad de colaboración del paciente, la ausencia de un acceso directo a la vía aérea para extraer secreciones y la posibilidad de que se produzcan lesiones faciales con un potencial deterioro respiratorio si el paciente comienza a tener disincronía con el ventilador. Actualmente no hay evidencia suficiente que demuestre la efectividad de la VMNI en la lesión pulmonar aguda hipoxémica (LPAH) de manera exclusiva9,10. Por ello, realizamos un estudio prospectivo con el objetivo de evaluar los efectos inmediatos de la VMNI sobre el intercambio gaseoso, la incidencia de IOT, la mortalidad y los días de estancia en los cuidados intensivos en pacientes portadores de LPAH que no presentaban antecedentes de enfermedad pulmonar obstructiva crónica (EPOC) o asma y que, en condiciones estándares, fuera de protocolo, requerirían una inmediata intubación orotraqueal e inicio de ARM convencional.
Los objetivos del trabajo fueron valorar el grado de mejoría en el intercambio gaseoso determinando la incidencia de IOT, los días de estancia, la supervivencia al alta de la UCI y las complicaciones que se desarrollaron con esta modalidad.
PACIENTES Y MÉTODO
El consentimiento verbal informado fue obtenido de cada paciente o su familiar directo. El protocolo fue aprobado por el comité de docencia e investigación del hospital.
Selección de pacientes
Durante 18 meses fueron incluidos pacientes con LPAH que no tenían antecedentes de EPOC ni asma, que tenían entre 17 y 90 años de edad y que ingresaron a terapia intensiva, un servicio monovalente con 9 camas que forma parte del Hospital Privado del Sur, un centro de tercer nivel de alta complejidad ubicado en la ciudad de Bahía Blanca, provincia de Buenos Aires, Argentina. Los pacientes que tenían 2 o más de los siguientes criterios fueron incluidos en el estudio: frecuencia respiratoria de 30 respiraciones/min o más, presión arterial de oxígeno (PaO2) inferior a 60 mmHg respirando aire ambiental o menor a 80 mmHg respirando con una mascarilla tipo Venturi con una fracción inspirada de oxígeno (FiO2) del 50%, infiltrados pulmonares en 2 cuadrantes o más, relación presión arterial de oxígeno/fracción inspirada de oxígeno (PaO2/FiO2) menor de 300 y ausencia de insuficiencia cardíaca determinada clínicamente.
Fueron excluidos los pacientes que presentaban alguno de los antecedentes o manifestaciones clínicas: a) EPOC o asma; b) necesidad de proteger la vía aérea por deterioro neurológico con score de Glasgow inferior a 8; c) disfunción de dos o más órganos al ingreso; d) cirugías otolaríngeas, faciales, esofágicas y gástricas; e) inestabilidad hemodinámica con presión arterial inferior a 80 mmHg; f) presencia de arritmias graves; g) angina inestable o infarto agudo de miocardio (en los últimos 3 meses), y h) mal manejo de secreciones.
Definiciones
Lesión pulmonar aguda/SDRA11: infiltrados pulmonares en 2 cuadrantes, relación Pa/FiO2 inferior a 300/200, presión de oclusión en la arteria pulmonar inferior a 18 mmHg o ausencia de evidencia de insuficiencia cardíaca.
Síndrome de respuesta inflamatoria sistémica (SIRS)12: se manifiesta por dos o más de las siguientes condiciones: a) temperatura mayor de 38 °C o menor de 36 °C; b) frecuencia cardíaca mayor de 90 lat/min; c) frecuencia respiratoria mayor de 20 respiraciones/min o presión arterial de dióxido de carbono (PaCO2) mayor de 32 mmHg, y d) leucocitos en número > 12 ´ 109/l o < 4 ´109/l o > 10% de formas inmaduras.
Sepsis: infección asociada con el SIRS12.
Sepsis severa: es la sepsis asociada a hipoperfusión (acidosis láctica, oliguria o alteraciones agudas del estado mental), hipotensión con disfunción orgánica12.
Shock séptico: sepsis severa que se asocia con hipotensión arterial (presión arterial sistólica menor a 90 mmHg o disminución inferior a 40 mmHg con respecto a la presión arterial habitual) a pesar de la adecuada reposición de soluciones o falta de respuesta de la hipotensión en el curso de utilización de vasopresores12.
Criterios de intubación orotraqueal y suspensión del protocolo
En los pacientes en que se desarrollaba durante la asistencia con VMNI alguno de los siguientes criterios se suspendía el protocolo y se realizaba IOT: a) incremento de la disnea con signos de agotamiento muscular respiratorio; b) ausencia en la mejoría en un 100% de la relación PaO2/FiO2 con deterioro respiratorio o del estado de conciencia; c) aumento de la presión arterial de dióxido de carbono superior a un 20% comparado con el basal con deterioro de la conciencia; d) inestabilidad hemodinámica con presión arterial inferior a 80 mmHg, y e) intolerancia a la máscara con excitación psicomotriz que requería sedación.
Estudio clínico
El tratamiento médico convencional consistió en oxigenoterapia administrada a través de mascarillas tipo Venturi para obtener una saturación superior al 90% y una PaO2 mayor de 60 mmHg medida por análisis de gases en sangre arterial y oximetría de pulso inmediatamente al ingresar a la UCI, suministrando conjuntamente una terapia que incluía medicamentos relacionados con la causa de la lesión pulmonar aguda (antibióticos, diuréticos, inotrópicos, hemoderivados, etc.). Los pacientes que tenían colocada una sonda nasogástrica permanecieron con la misma sin que se les administrara nutrición en las primeras 6 h, dejándose la sonda conectada a una bolsa colectora para permitir el vaciamiento gástrico. La VMNI fue proporcionada a través de mascarillas faciales (Hospitak, Adult Snuggy Plus TM, Nueva York, EE.UU.) fijadas con arneses de goma ajustadas tratando de minimizar las fugas de aire y las lesiones faciales, conectadas a respiradores convencionales (BIRD 6400 ST).
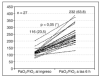
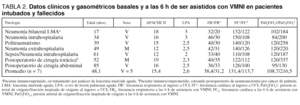
Al ingresar un paciente en el protocolo se determinaban la edad, sexo, score de APACHE II13 y de lesión pulmonar aguda14. La frecuencia respiratoria (FR), frecuencia cardíaca (FC), relación PaO2/FiO2, pH, PaO2, PaCO2 y fracción inspirada de oxígeno (FiO2) fueron evaluadas al ingreso, a la hora y a las 6 horas de comenzar a ser asistidos con VMNI. Sobre el tabique nasal y los surcos nasogenianos se colocaron parches de Duoderm TM o apósitos de gasas convencionales cuando era necesario disminuir las fugas por la máscara o las lesiones por compresión. Para reducir el espacio muerto que podían generar las tubuladuras y las mascarillas utilizamos humificadores colocados en la vía inspiratoria (Hygrobac S o Humid-Vent Filter Compact-S).
Estrategia ventilatoria no invasiva
Al ingresar un paciente con LPAH proporcionábamos oxígeno con una FiO2 del 50% con mascarillas tipo Venturi y realizábamos análisis sanguíneos de gases arteriales. Si la condición del paciente no mejoraba con el tratamiento convencional iniciábamos VMNI con PSV agregando presión positiva al final de la espiración (PEEP) si era necesario. Cuando el procedimiento era bien tolerado y la condición clínica mejoraba decidíamos mantener el modo ventilatorio sin interrupciones. Si la VMNI era inefectiva o la condición del paciente no mejoraba realizábamos intubación orotraqueal y comenzábamos con ARM convencional. La sensibilidad del trigger fue ajustada para minimizar el esfuerzo del paciente para disparar al respirador, evitando el autociclado. Los valores de PSV fueron ajustados para lograr una frecuencia respiratoria inferior a 30 respiraciones/min, tratando de hacer desaparecer la actividad de los músculos respiratorios accesorios, evaluada al lado de la cama a través de la visualización y palpación directa del esternocleidomastoideo. La fracción inspirada de oxígeno se ajustó para obtener una saturación arterial, valorada por análisis de gases en sangre arterial y por oximetría de pulso superior al 90%. El valor de PEEP fue usado para aumentar la relación PaO2/FiO2 y prevenir las atelectasias.
Al superar la fase aguda y tras las primeras 6 h de estabilizar las condiciones clínicas y de oxigenación del paciente el médico podía decidir retirar el soporte ventilatorio transitoriamente y administrar oxígeno con mascarillas tipo Venturi con la misma FiO2 previa a la retirada de la VMNI. En las demás horas donde el paciente era asistido, los controles de intercambio gaseoso eran realizados a través de análisis de gases arteriales o midiendo la saturación de oxígeno por oximetría de pulso. La VMNI era suspendida definitivamente cuando el paciente, respirando a través de mascarillas tipo Venturi, mantenía una PaO2 superior a 80 mmHg y una FR inferior a 25 respiraciones/min.
Análisis estadístico
Los datos están proporcionados como media y su respectiva desviación estándar (DE). Cuando era apropiado usábamos el análisis de la variancia para muestras repetidas (ANOVA) o el test de Kruskal-Wallis. Para comparar las variables entre los grupos utilizamos el test exacto de Fisher. Se consideró significativa una p < 0,05.
RESULTADOS
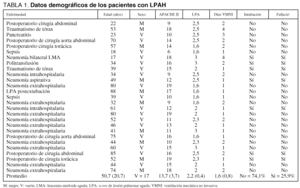
Un total de 27 pacientes que toleraron la VMNI y no presentaron transtornos hemodinámicos fueron incorporados al estudio. Las características demográficas de los pacientes se exponen en la tabla 1. Las causas de la LPAH fueron: un paciente presentó insuficiencia respiratoria postextubación (3,8%), uno con pancreatitis aguda (3,8%), dos con sepsis (7,4%), dos con postoperatorio de cirugía aorta abdominal (7,4%), dos con neumonía intrahospitalaria (7,4%), dos con neumonía por aspiración, dos con postoperatorios de cirugía abdominal (7,4%), dos con postoperatorio de cirugía torácica (7,4%), uno con transfusiones sanguíneas múltiples (3,8%), dos con traumatismo de tórax (7,4%) y diez con neumonía extrahospitalaria (34,4%). Dos pacientes estaban inmunocomprometidos. La duración promedio de la VMNI fue de 1,67 (0,88) días. Los valores de PSV y PEEP utilizados a la hora fueron de 16,2 (3,6) y 5,5 (1,9) cmH2O, respectivamente, y de 14,4 (2,9) y 4,7 (1,9) cmH2O tras 6 h de permanecer con asistencia respiratoria. Cuando analizamos los mismos parámetros entre los pacientes que requirieron IOT, hallamos que a los enfermos que fueron intubados se les aplicó un mayor valor de PSV y PEEP con respecto a los que no necesitaron IOT [17,1 (2,8) frente a 13,5 (1,6) cmH2O; p < 0,001] y [6,8 (0,9) frente a 3,9 (1,7) cmH2O; p < 0,001], respectivamente. En 7 pacientes el estado clínico y gasométrico no mejoró al ser controlados a las 6 h por lo que debieron ser intubados y fallecieron mientras eran asistidos con ARM convencional. Fueron intubados por agotamiento muscular y empeoramiento de la disnea (2 pacientes), escasa mejoría en el intercambio gaseoso con deterioro ventilatorio (4 pacientes) e intolerancia a la máscara (un paciente). De los 27 pacientes que ingresaron en el estudio, siete fallecieron (25%). Los datos clínicos y de intercambio gaseoso de los pacientes que requirieron intubación y fallecieron se detallan en la tabla 2.
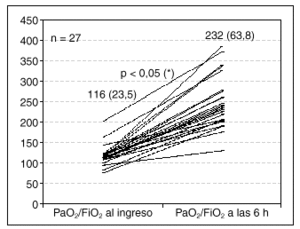
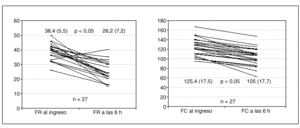
Obtuvimos diferencias significativas en el aumento de la relación PaO2/FiO2 que fue de 116,1 (23,5) frente a 232 (63,8) (fig. 1), en la reducción de la frecuencia respiratoria, que fue de 38,4 (5,5) frente a 26,2 (7,2) y en la FC, de 125,4 (17,5) frente a 105 (17,7), comparando los datos desde el ingreso y tras las primeras 6 h de iniciada la asistencia no invasiva (fig. 2).
Fig. 1. Valores de relación PaO2/FiO2 al ingreso y a las 6 h de ser asistido con VMNI. ANOVA.
Fig. 2. Valores de frecuencia respiratoria (FR) y frecuencia cardíaca (FC) al ingreso y tras 6 h de tratamiento con VMNI.
Cuando evaluamos el pH y la PaCO2, tanto en el ingreso al estudio como a las 6 h, no hallamos diferencias significativas en ambos parámetros: 7,35 (0,09) frente a 7,38 (0,008) y 40,2 (14,2) mmHg frente a 36,9 (8) mmHg. Lo mismo ocurrió cuando comparamos estos mismos datos entre los pacientes que requirieron IOT y los que no la requirieron: 7,38 (0,04) frente a 7,37 (0,03) y 36 (8,5) mmHg frente a 39,5 (6,1) mmHg, respectivamente.
Observamos diferencias significativas en el score de lesión pulmonar en los pacientes que fueron intubados [2,5 (0,3) frente a 2 (0,4)]; p < 0,01, respectivamente]. El score APACHE II fue mayor en los pacientes intubados y que fallecieron, que en el grupo de los no intubados [15,4 (2,6) frente a 13,1 (3,8); p = NS].
Observamos que los pacientes con IOT tienen un mayor riesgo de muerte que aquellos pacientes que no necesitan de este procedimiento (7 frente a 20 pacientes.
Los días de estancia en la UCI fueron menores en los pacientes no intubados que en los intubados [4,7 (3,3) frente a 9,9 (7,8); p < 0,05]. La tolerancia subjetiva de la mascarilla facial fue muy buena y no hubo necesidad de excluir a ningún paciente del estudio por este motivo. Se registraron 3 casos (11%) de lesión sobre el tabique nasal y no se observaron otras complicaciones.
DISCUSION
Los resultados del presente estudio demuestran que la VMNI aplicada con mascarillas faciales permitió asistir a un 75% de pacientes con LPAH sin que requirieran IOT.
Cuando se utiliza la PSV, tanto en forma invasiva como no invasiva, se observa una disminución del esfuerzo inspiratorio, reflejado en una reducción de la actividad del diafragma y de la musculatura accesoria, principalmente del esternocleidomastoideo, reduciendo el trabajo y el consumo de oxígeno de los músculos respiratorios, en proporción al valor de PSV4,15. Según la PSV proporcionada, el paciente determina su volumen corriente, manteniendo su patrón respiratorio (frecuencia respiratoria y relación inspiración-espiración). Cuando se incrementa la presión inspiratoria se proporcionan flujos más altos y mayores volúmenes corrientes para un mismo tiempo y esfuerzo inspiratorio15 adaptando su patrón respiratorio según el setting establecido en el ventilador, pudiendo mejorar la ventilación alveolar, con reducción de la frecuencia respiratoria, mediante el incremento del tiempo espiratorio. El agregado de PEEP genera la apertura y reclutamiento de aquellos alveolos colapsados, reduciendo la aparición de atelectasias en este tipo de afecciones y redistribuyendo los líquidos intersticiales, lo que proporciona un aumento de la superficie de intercambio gaseoso y mejora la capacidad funcional residual y la distensibilidad pulmonar16. Por tanto, la PSV, al reducir el trabajo respiratorio y aumentar la ventilación alveolar, conjuntamente con la PEEP, que incrementa la capacidad funcional residual y la superficie de intercambio gaseoso, mejora las condiciones ventilatorias y generales del paciente15. Brochard et al4 utilizaron un sistema para proporcionar PSV que funcionaba por válvulas a demanda que se activaban con los esfuerzos de los pacientes y que disminuían el trabajo para disparar el sistema. Nosotros, como ocurrió en otros estudios17, utilizamos ventiladores comerciales con sistemas homologables al sistema utilizado por Brochard que, además, son ampliamente utilizados en las distintas UCI. A pesar de las diferencias que hay en el diseño, la cantidad y calidad de los pacientes, hemos obtenido una mejoría en los parámetros clínicos y gasométricos con una incidencia de IOT y mortalidad del 25%, similar a la descrita en otras publicaciones10,17,18. Como se comprobó en otros trabajos, los mayores beneficios se obtienen en pacientes con EPOC19-22, dependiendo en los pacientes con LPAH en muchos casos del grado de compromiso respiratorio y general10,17,18, ya que en nuestro estudio, aquellos con mayor score de lesión pulmonar aguda y APACHE II tuvieron una mayor incidencia de IOT y mortalidad. Creemos importante realizar 2 críticas a nuestro trabajo: la primera es la mortalidad que obtuvimos en los pacientes que requirieron IOT y que fallecieron. Analizando los datos obtenidos es probable que en estos pacientes se aplicara la VMNI durante demasiado tiempo y que si hubieran sido intubados de manera más precoz la mortalidad podría haber sido menor. Debemos mencionar también que, de los pacientes fallecidos, dos eran inmunocomprometidos, y que estos pacientes, según el artículo del Dr. Gilles Hilbert et al23 y la editorial de Hill24, si fallan cuando son asistidos con VMNI y requieren de IOT, presentan una elevada mortalidad. La segunda crítica que realizamos es que si bien nuestro trabajo es prospectivo no podemos afirmar que se produciría una disminución de las complicaciones asociadas a la IOT, los días de estancia o los costes, ya que no comparamos la VMNI con otra forma de asistencia respiratoria. Sin embargo, se podría deducir que si se redujese la necesidad de ventilación mecánica, la estancia en la UCI, las complicaciones y los costes serían menores. En la tabla 1 podemos observar que 7 pacientes tenían un score de LPA inferior a 2 y, teniendo en cuenta que la PaCO2 media de la población en el ingreso a nuestro estudio fue de 40,2 mmHg, podemos considerar que estos pacientes tenían una baja lesión pulmonar aguda y que quizás alguno de ellos hubiese mejorado sin VMNI, pero si observamos el valor de la relación PaO2/FiO2 y de la FR en el ingreso [127,7 (35,5) y 38,2 (4,9) respectivamente] el compromiso que presentaban en un principio era importante y se beneficiaron con la VMNI de forma significativa, ya que no fueron intubados y los parámetros mencionados anteriormente (PaO2/FiO2 y FR) así lo demuestran [261 (84,5) y 22,4 (5,5) respectivamente]. Quizá este tipo de pacientes, con este grado de lesión pulmonar sean los mayormente beneficiados, pero deberíamos realizar un estudio con un mayor número de pacientes aleatorizado para comprobar estos datos.
La tolerancia al aparato fue excelente en la mayoría de los casos, sin encontrar resistencia por parte de los pacientes durante la realización del procedimiento. Esto se debería a 2 motivos: los ventiladores y las mascarillas utilizados en este estudio. Los primeros proporcionan una PSV con un flujo inspiratorio alto que compensa la demanda del esfuerzo inspiratorio necesario para disparar el respirador. Con respecto a las mascarillas utilizadas en nuestro estudio usamos máscaras faciales debido a que la mayoría de los pacientes con LPAH severa se encuentran con mayor sensación de disnea y, por tanto, respiran con la boca abierta, situación que disminuiría la eficacia de la VMNI. El aumento del espacio muerto producido por la utilización de mascarillas faciales se compensa con el aporte de una adecuada PSV y colocando humidificadores tipo narices artificiales o de membrana en la vía inspiratoria. Con estas mascarillas sólo tuvimos lesiones sobre el tabique nasal en 3 pacientes, que creemos que podrían deberse exclusivamente a la presión con que se mantenían las mascarillas sobre la zona nasal, aliviando y solucionando este problema con la colocación de apósitos sobre los sitios de mayor presión, sin que se detectaran otras complicaciones. Las máscaras nasales, en comparación con las faciales, tendrían la ventaja de proporcionar un mayor bienestar al paciente, permitiéndole la ingesta de alimentos, líquidos e inclusive el alivio de la sensación de claustrofobia descrita por algunos de ellos6; algunas publicaciones sostienen que las máscaras faciales serían más eficaces para proporcionar el soporte ventilatorio, principalmente en pacientes con lesión pulmonar aguda hipoxémica6,18,20.
CONCLUSION
De acuerdo con los datos obtenidos en nuestro estudio, la VMNI aplicada con máscaras faciales ha demostrado ser efectiva y fiable para aliviar la disnea en pacientes con LPAH que se encuentren colaborativos, mejorando la ventilación alveolar y el estado clinicogasométrico en esta afección, sin ocasionar complicaciones importantes y permitiendo mantener la ventilación espontánea y sin IOT en un 75% de los casos.