To evaluate the effect of selective decontamination of the digestive tract (SDD) on hospital-acquired infections (HAIs) in patients with acute burn injury requiring admission to a Burns Unit (BU).
DesignRetrospective before-and-after cohort study, between January 2017 and June 2023. SDD was implemented in March 2019, dividing patients into two groups.
SettingFour-bed BU, in a referral University Hospital in Spain.
PatientsAll the patients admitted during the study period were eligible for analysis. Patients who died or were discharged within 48hours of admission, and patients with an estimated survival less than 10% not considered for full escalation of therapy were excluded.
InterventionSDD comprised the administration of a 4-day course of an intravenous antibiotic, and an oral suspension and oral topical paste of non-absorbable antibiotics during the stay in the BU.
Main variable of interestIncidence of HAIs during the stay in the BU. Secondary outcomes: incidence of specific types of infections by site (bacteremia, pneumonia, skin and soft tissue infection) and microorganism (Gram-positive, Gram-negative, fungi), and safety endpoints.
ResultsWe analyzed 72 patients: 27 did not receive SDD, and 45 received SDD. The number of patients who developed HAIs were 21 (77.8%) and 21 (46.7%) in the non-SDD and the SDD groups, respectively (p=0.009). The number of hospital-acquired infectious episodes were 2.52 (1.21–3.82) and 1.13 (0.54–1.73), respectively (p=0.029).
ConclusionsSDD was associated with a reduced incidence of bacterial HAIs and a decrease in the number of infectious episodes per patient.
Evaluar el efecto de la descontaminación digestiva selectiva (DDS) en las infecciones de adquisición hospitalaria (IAH) en pacientes con quemadura en una Unidad de Quemados (UQ).
DiseñoCohorte retrospectiva antes-después, entre enero de 2017 y junio de 2023. La DDS se implementó en marzo de 2019, dividiendo los pacientes en dos grupos.
ÁmbitoUQ de cuatro camas, en hospital universitario de referencia en España.
PacientesTodos los pacientes ingresados durante el periodo de estudio fueron elegibles para el análisis. Excluimos a aquellos que fallecieron o recibieron el alta en las primeras 48 horas de ingreso, y a aquellos con una supervivencia predicha menor del 10% que no fueran candidatos a tratamiento completo.
IntervenciónLa DDS incluyó la administración de un ciclo de antibiótico intravenoso durante 4 días, y una suspensión y pasta tópica oral de antibióticos no absorbibles durante la estancia en UQ.
Variable de interés principalIncidencia de IAH durante la estancia en UQ. Desenlaces secundarios: incidencia de infecciones por localización (bacteriemia, neumonía, piel/partes blandas) y microorganismo (Gram-positivos, Gram-negativos, hongos), y desenlaces de seguridad.
ResultadosAnalizamos 72 pacientes: 27 no recibieron DDS, y 45 recibieron DDS. El número de pacientes que desarrolló IAH fue 21 (77.8%) y 21 (46.7%) en los grupos sin y con DDS, respectivamente (p=0.009). El número de episodios de IAH fue 2.52 (1.21–3.82) y 1.13 (0.54–1.73), respectivamente (p=0.029).
ConclusionesLa DDS se asocia a una reducción en la incidencia de IAH, y de episodios de infección por paciente.
Acute burn injury leads to significant disturbances in homeostasis, resulting in immunodepression. Changes in both cellular and humoral immunity render patients more susceptible to microbial invasion. Consequently, burned patients experience a compromised primary defense against environmental microorganisms. The concomitant presence of necrotic and avascular tissue further fosters the colonization and proliferation of microorganisms, resulting in poor penetration of systemic antibiotics. Moreover, the release of toxic substances from such tissue may exacerbate the local immune response.1–4
Infection is the leading cause of death for patients who survive more than 72hours following a burn injury.5 Infection precedes multiorgan dysfunction in over 80% of patients with acute burn injuries and is considered the direct cause of death in more than one-third of the patients.6 The incidence of sepsis ranges from 3% to 30% in individuals with burns that account for more than 20% of their total body surface area (TBSA).7,8
Preventing infections is associated with increased survival, a reduced length of hospital stay, and lower healthcare-related costs.9 Selective decontamination of the digestive tract (SDD) is a strategy to prevent hospital-acquired infections (HAIs). It consists of a short course of parenteral broad-spectrum antibiotics, along with non-absorbable topical antimicrobials in the oropharynx and the gut.10 The implementation of this strategy, together with a bundle of measures aiming to reduce the burden of ventilator-associated pneumonia (VAP) in intensive care units (ICUs), was suggested in current clinical practice guidelines.11,12 A recent meta-analysis of general critical care patients concluded that SDD is associated with a lower risk of bacteremia and VAP, which translates to increased survival.13 A contemporary systematic review of burn patients suggests that SDD may reduce VAP and bacteremia episodes from Enterobacteriaceae. This may potentially improve survival and reduce the incidence of organ dysfunction by modulating the inflammatory response.14 Moreover, a small size, retrospective study found a downtrend in the incidence of burn wound infection with the use of SDD.15 However, the use of SDD in burn units is scarce. This may be due to the limited high-quality evidence in this population and the difficulties of conducting multicenter studies with an adequate sample size. Moreover, the design of the intervention itself hinders the execution of randomized clinical trials, as the strategy should be implemented at the entire unit level rather than at the patient level.
MethodsObjectiveThe objective of this study is to evaluate the impact of implementing SDD in a Burns Unit (BU) on the incidence of HAIs in critically ill patients with acute burn injuries.
We assessed the incidence of infections that were considered potentially preventable with SDD: bacteremia, pneumonia, and skin and soft tissue or burn wound infection. Bacteremia and pneumonia were defined according to the ENVIN-HELICS Manual of Definitions and Terms.16 Skin and soft tissue or burn wound infection were defined as the growth of ≥105 colony-forming units (CFU) of a microorganism per gram of tissue biopsy.17,18
Study designWe conducted a retrospective before-and-after cohort study in a BU, between January 1st, 2017 and June 30th, 2023. Patients were divided into two groups based on exposure to SDD, which was adopted on March 1st, 2019. The primary endpoint was the incidence of HAIs during the stay in the BU. Secondary outcomes included the incidence of specific types of infections by site and microorganism, and safety endpoints.
The study was approved by the Institutional Review Board (Comité de Ética de la Investigación con Medicamentos del Área de Salud Valladolid Oeste, reference 21-EO195) with a waiver for informed consent, according to local regulations. The investigators adhered to the STROBE statement to report the study.19
SettingThe study was conducted in a 4-bed BU based in a tertiary referral University Hospital in Valladolid, Spain. Our area of influence for major burn patients covers a population of over 2.39 million inhabitants in the region of Castilla y León, Spain.
Our BU is provided with positive pressure rooms for the patients and a dedicated operating room. Patient care is co-led by plastic surgeons and intensive care physicians, and supported by other specialists as needed.
Admission criteria to the BU included:
- 1)
Second- or third-degree burn injury affecting >20% TBSA in patients aged 14–60.
- 2)
Second- or third-degree burn injury affecting >10% TBSA in either patients aged ≥60, chemical or electric burns, in the context of major trauma, or in patients with comorbidities that may influence the prognosis.
- 3)
Second- or third-degree burn injury affecting >5% TBSA in patients with suspected inhalation injury.
The management of the patients includes a primary and secondary assessment following the Advanced Trauma Life Support (ATLS) and Advanced Burn Life Support (ABLS) recommendations.20,21 This involves a comprehensive examination for an accurate evaluation of the extent22 and depth23 of the burn, formal resuscitation with a protocol including albumin (Biological Engineering Technology [BET] formula),24 and systematic screening for inhalation injury.25,26
The treatment of burn wounds is based on either early surgical excision,27,28 early bromelain-based enzymatic debridement,29 or a combination of both, along with early coverage using autografts.28
General supportive measures, including thermoregulation, nutritional support, analgesia, and control of the hypermetabolic and inflammatory response, fall within the standard of care for the critically ill burned patient.30
ParticipantsAll the patients admitted to the BU during the study period were eligible for analysis, regardless of age and TBSA. We excluded the patients who died or were discharged within the first 48hours of admission, as HAI require more than 48hours to develop. Additionally, patients with an exceedingly poor prognosis upon admission (Abbreviated Burn Severity Index [ABSI] >12 points, corresponding to a predicted survival rate on admission of <10%31) were excluded, unless they were deemed suitable for full escalation of treatment at the time of admission.
InterventionsSDD comprised three elements. Firstly, intravenous administration of cefotaxime 1g every 8hours for 4 days or, alternatively, levofloxacin 500mg every 24hours for 4 days in allergic patients. Secondly, oral or via nasogastric tube administration of a suspension containing 4% vancomycin, 1% colistin, 3% nystatin, and 1.2% tobramycin. Patients received 10ml of the solution, previously shaken and diluted into 30ml of water, every 8hours until discharge. When administered via a nasogastric tube, it was flushed with water before and after the procedure. Thirdly, topical application of a paste containing 4% vancomycin, 2% colistin, 2% nystatin, and 3% tobramycin. Before application, the oral cavity was cleaned with an antiseptic (chlorhexidine 0.1%). The paste was then applied to the oral mucosa, gums, palate, and tracheal stoma in patients with tracheostomies and maintained in place for 20minutes every 8hours until discharge from the BU.
The multimodal approach of the Spanish ICU Zero Programs, endorsed by our national scientific society (Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias, SEMICYUC) and other organizations, represents the basic framework in our unit and has been described elsewhere.11,32–34 The BU also participates in the Antimicrobial Stewardship Program (ASP) established in our institution, based on an audit and feedback strategy.35 These strategies and policies did not change throughout the study time.
Variables and data sourcesAge, sex and type of admission were retrieved from the electronic medical record (EMR) (IntelliSpace Critical Care and Anesthesia, Philips). APACHE II was calculated as described by Knaus WA et al.36 ABSI was calculated as described by Tobiasen J et al.31 The percentage of burned TBSA was calculated as described by Lund CC and Browder NC.22 Inhalation injury was defined based on clinical evaluation, laboratory tests, bronchoscopy findings, and chest X-ray.25,26 Relevant comorbidities and potential risk exposures were defined as described in the Spanish surveillance program for ICU-acquired infections (ENVIN-HELICS registry).16 Previous history of smoking, alcohol abuse or psychiatric disorders was reported given their prognostic implications. HAIs were classified by type of microorganism and source. Acquisition of multidrug-resistant bacteria (MDRB) was extracted from the ENVIN-HELICS registry.16 Withdrawal/withholding of life support, duration of mechanical ventilation (MV), length of stay and mortality were retrieved from the EMR.
Statistical methodsThe study was powered on the primary endpoint, which was the incidence of HAIs during the stay in the BU. We anticipated an incidence of HAI of 70% and the potential of SDD to achieve a 50% decrease in this rate. Assuming an enrollment ratio of 1:1, an alpha of 0.05, and a power of 0.8, the required sample size was 62 patients (31 in each group).
The quantitative variables were expressed as mean and 95% confidence interval (95% CI) or median (interquartile range, IQR). Qualitative variables were presented as absolute frequencies or percentages (%). Comparisons between quantitative variables were conducted using either the Student’s T-test or the Mann-Whitney U test, depending on whether they exhibited a normal distribution or not. The Chi-square test was employed for comparing qualitative variables. The level of statistical significance was set at <0.05.
A multivariable logistic regression analysis was performed to ascertain the effects of explanatory predictor variables on the likelihood of HAI. Potential variables were identified based on previous literature.37 Variable selection was conducted using the backward elimination method at a p-value of 0.2. Odds ratios (OR) and corresponding 95% CIs were calculated.
Statistical calculations were conducted using Stata 16 statistical software (StataCorp LLC, Texas).
ResultsPatients and descriptive dataDuring the study period, 86 patients were admitted to the BU. Six patients were excluded from the analysis due to a hospital stay of <48hours: three died during this period (burned surface areas of 15%, 28%, and 60%), and three were discharged alive (burned surface areas of 7%, 8%, and 17%). Additionally, four patients with ABSI>12 points were considered unsuitable for full escalation of treatment and, thus, were excluded from the analysis.
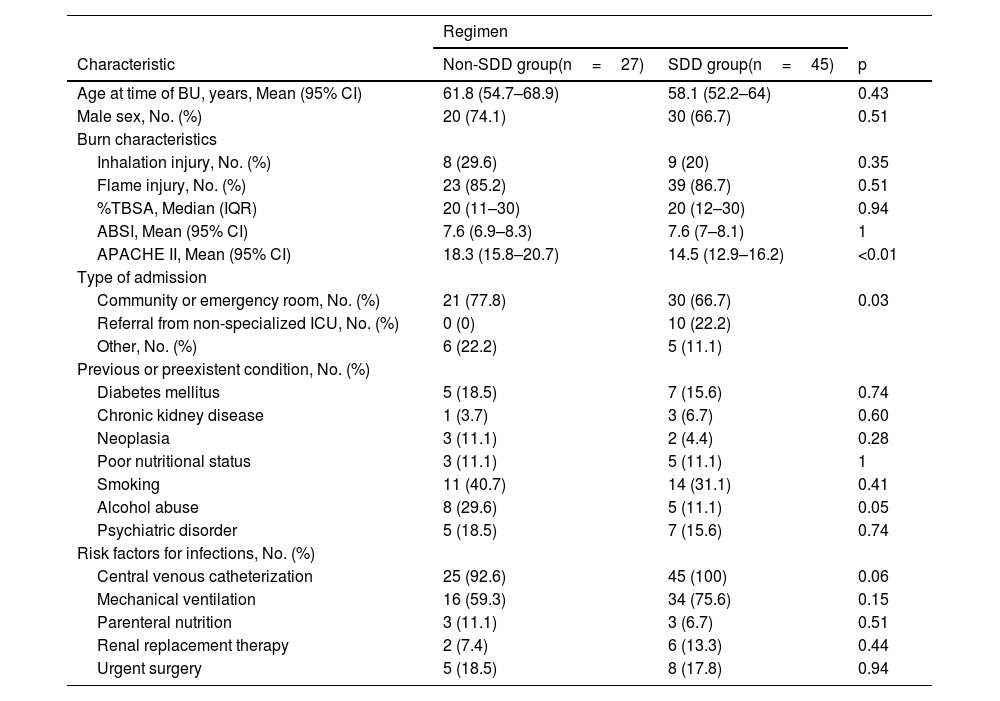
A total of 72 patients were analyzed: 27 did not receive SDD, and 45 received SDD. None of the patients discontinued the SDD regimen during the BU stay. The clinical characteristics of the patients during the two study periods are summarized in Table 1.
Baseline Characteristics.
| Regimen | |||
|---|---|---|---|
| Characteristic | Non-SDD group(n=27) | SDD group(n=45) | p |
| Age at time of BU, years, Mean (95% CI) | 61.8 (54.7–68.9) | 58.1 (52.2–64) | 0.43 |
| Male sex, No. (%) | 20 (74.1) | 30 (66.7) | 0.51 |
| Burn characteristics | |||
| Inhalation injury, No. (%) | 8 (29.6) | 9 (20) | 0.35 |
| Flame injury, No. (%) | 23 (85.2) | 39 (86.7) | 0.51 |
| %TBSA, Median (IQR) | 20 (11–30) | 20 (12–30) | 0.94 |
| ABSI, Mean (95% CI) | 7.6 (6.9–8.3) | 7.6 (7–8.1) | 1 |
| APACHE II, Mean (95% CI) | 18.3 (15.8–20.7) | 14.5 (12.9–16.2) | <0.01 |
| Type of admission | |||
| Community or emergency room, No. (%) | 21 (77.8) | 30 (66.7) | 0.03 |
| Referral from non-specialized ICU, No. (%) | 0 (0) | 10 (22.2) | |
| Other, No. (%) | 6 (22.2) | 5 (11.1) | |
| Previous or preexistent condition, No. (%) | |||
| Diabetes mellitus | 5 (18.5) | 7 (15.6) | 0.74 |
| Chronic kidney disease | 1 (3.7) | 3 (6.7) | 0.60 |
| Neoplasia | 3 (11.1) | 2 (4.4) | 0.28 |
| Poor nutritional status | 3 (11.1) | 5 (11.1) | 1 |
| Smoking | 11 (40.7) | 14 (31.1) | 0.41 |
| Alcohol abuse | 8 (29.6) | 5 (11.1) | 0.05 |
| Psychiatric disorder | 5 (18.5) | 7 (15.6) | 0.74 |
| Risk factors for infections, No. (%) | |||
| Central venous catheterization | 25 (92.6) | 45 (100) | 0.06 |
| Mechanical ventilation | 16 (59.3) | 34 (75.6) | 0.15 |
| Parenteral nutrition | 3 (11.1) | 3 (6.7) | 0.51 |
| Renal replacement therapy | 2 (7.4) | 6 (13.3) | 0.44 |
| Urgent surgery | 5 (18.5) | 8 (17.8) | 0.94 |
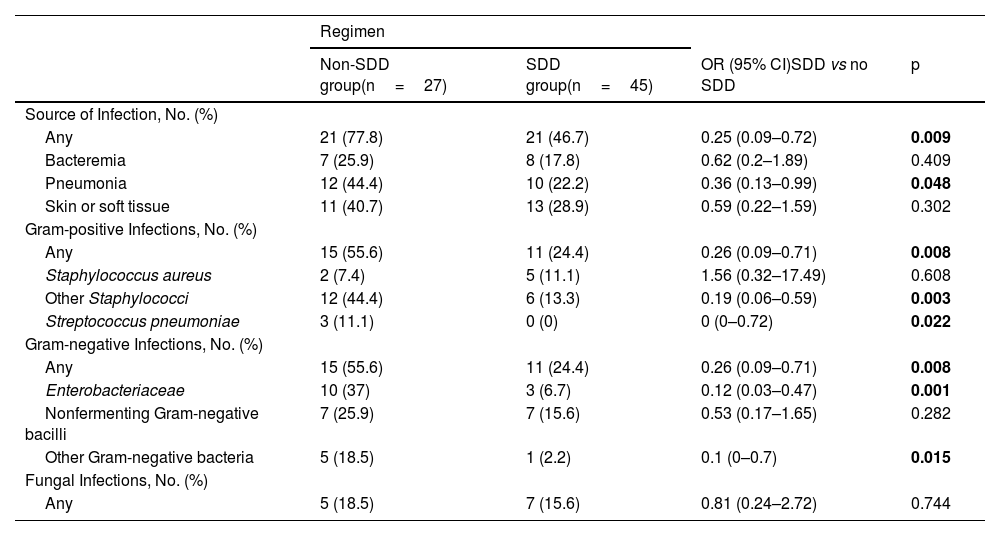
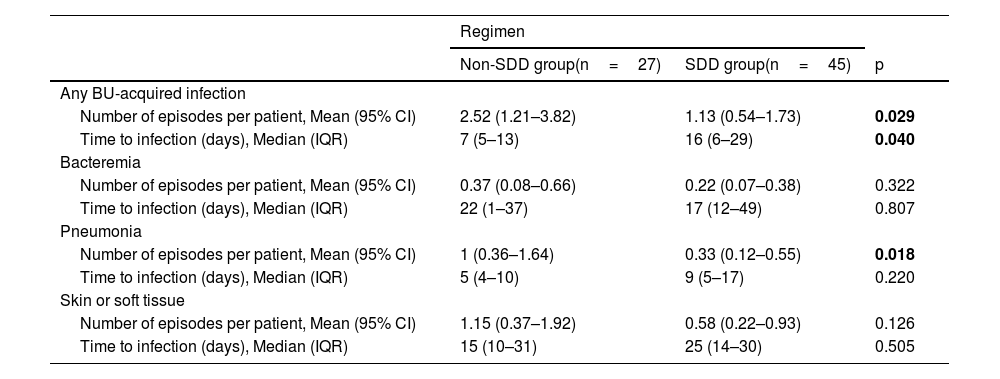
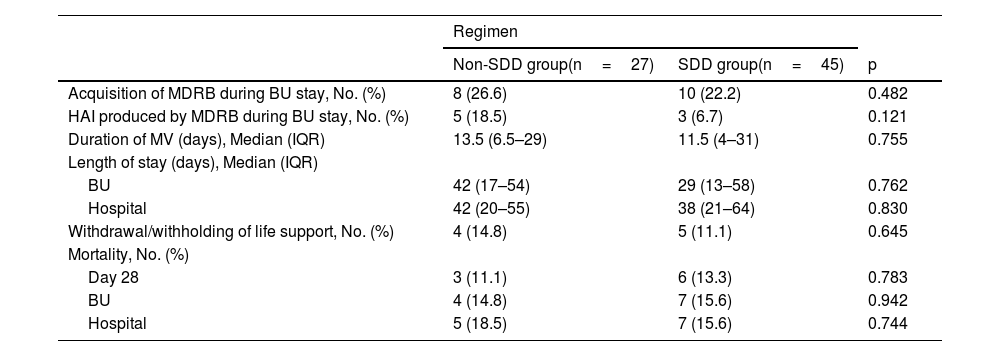
The incidence of HAIs in both the non-SDD and SDD groups, categorized by site and microorganism, is illustrated in Table 2. The mean number of hospital-acquired infectious episodes and the median time to BU-acquired infection are depicted in Table 3. Mortality, withdrawal or withholding of life support, duration of MV, and length of stay are reported in Table 4. SDD was not independently associated with mortality. Logistic regression analysis was performed to examine the influence of predictor variables on the incidence of HAIs (Table 5).
Incidence of Hospital-Acquired Infections for Patients With a Length of BU Stay More Than 2 Days.
| Regimen | ||||
|---|---|---|---|---|
| Non-SDD group(n=27) | SDD group(n=45) | OR (95% CI)SDD vs no SDD | p | |
| Source of Infection, No. (%) | ||||
| Any | 21 (77.8) | 21 (46.7) | 0.25 (0.09–0.72) | 0.009 |
| Bacteremia | 7 (25.9) | 8 (17.8) | 0.62 (0.2–1.89) | 0.409 |
| Pneumonia | 12 (44.4) | 10 (22.2) | 0.36 (0.13–0.99) | 0.048 |
| Skin or soft tissue | 11 (40.7) | 13 (28.9) | 0.59 (0.22–1.59) | 0.302 |
| Gram-positive Infections, No. (%) | ||||
| Any | 15 (55.6) | 11 (24.4) | 0.26 (0.09–0.71) | 0.008 |
| Staphylococcus aureus | 2 (7.4) | 5 (11.1) | 1.56 (0.32–17.49) | 0.608 |
| Other Staphylococci | 12 (44.4) | 6 (13.3) | 0.19 (0.06–0.59) | 0.003 |
| Streptococcus pneumoniae | 3 (11.1) | 0 (0) | 0 (0–0.72) | 0.022 |
| Gram-negative Infections, No. (%) | ||||
| Any | 15 (55.6) | 11 (24.4) | 0.26 (0.09–0.71) | 0.008 |
| Enterobacteriaceae | 10 (37) | 3 (6.7) | 0.12 (0.03–0.47) | 0.001 |
| Nonfermenting Gram-negative bacilli | 7 (25.9) | 7 (15.6) | 0.53 (0.17–1.65) | 0.282 |
| Other Gram-negative bacteria | 5 (18.5) | 1 (2.2) | 0.1 (0–0.7) | 0.015 |
| Fungal Infections, No. (%) | ||||
| Any | 5 (18.5) | 7 (15.6) | 0.81 (0.24–2.72) | 0.744 |
Number of Hospital-Acquired Infectious Episodes Per Patient and Time to Infection for Patients with a Length of BU Stay More Than 2 Days.
| Regimen | |||
|---|---|---|---|
| Non-SDD group(n=27) | SDD group(n=45) | p | |
| Any BU-acquired infection | |||
| Number of episodes per patient, Mean (95% CI) | 2.52 (1.21–3.82) | 1.13 (0.54–1.73) | 0.029 |
| Time to infection (days), Median (IQR) | 7 (5–13) | 16 (6–29) | 0.040 |
| Bacteremia | |||
| Number of episodes per patient, Mean (95% CI) | 0.37 (0.08–0.66) | 0.22 (0.07–0.38) | 0.322 |
| Time to infection (days), Median (IQR) | 22 (1–37) | 17 (12–49) | 0.807 |
| Pneumonia | |||
| Number of episodes per patient, Mean (95% CI) | 1 (0.36–1.64) | 0.33 (0.12–0.55) | 0.018 |
| Time to infection (days), Median (IQR) | 5 (4–10) | 9 (5–17) | 0.220 |
| Skin or soft tissue | |||
| Number of episodes per patient, Mean (95% CI) | 1.15 (0.37–1.92) | 0.58 (0.22–0.93) | 0.126 |
| Time to infection (days), Median (IQR) | 15 (10–31) | 25 (14–30) | 0.505 |
Safety Endpoints.
| Regimen | |||
|---|---|---|---|
| Non-SDD group(n=27) | SDD group(n=45) | p | |
| Acquisition of MDRB during BU stay, No. (%) | 8 (26.6) | 10 (22.2) | 0.482 |
| HAI produced by MDRB during BU stay, No. (%) | 5 (18.5) | 3 (6.7) | 0.121 |
| Duration of MV (days), Median (IQR) | 13.5 (6.5–29) | 11.5 (4–31) | 0.755 |
| Length of stay (days), Median (IQR) | |||
| BU | 42 (17–54) | 29 (13–58) | 0.762 |
| Hospital | 42 (20–55) | 38 (21–64) | 0.830 |
| Withdrawal/withholding of life support, No. (%) | 4 (14.8) | 5 (11.1) | 0.645 |
| Mortality, No. (%) | |||
| Day 28 | 3 (11.1) | 6 (13.3) | 0.783 |
| BU | 4 (14.8) | 7 (15.6) | 0.942 |
| Hospital | 5 (18.5) | 7 (15.6) | 0.744 |
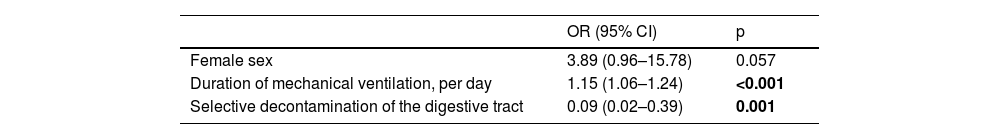
Logistic regression analysis examining the influence of predictor variables on the incidence of HAIs. The model as a whole was significant (n=72, LR χ2(3)=35.02, pseudo-R2=0.36, p<0.001, Akaike’s information criterion [AIC]=70.79).
| OR (95% CI) | p | |
|---|---|---|
| Female sex | 3.89 (0.96–15.78) | 0.057 |
| Duration of mechanical ventilation, per day | 1.15 (1.06–1.24) | <0.001 |
| Selective decontamination of the digestive tract | 0.09 (0.02–0.39) | 0.001 |
We found SDD was associated with a lower incidence of HAIs during the BU stay. SDD acted as an independent protective factor against BU-acquired infection, even after adjusting for confounding factors. This finding is probably explained by a significant reduction in the incidence of pneumonia and a downtrend in the incidence of other infections. SDD showed a significant decrease in Gram-positive and Gram-negative infections, with no observed effect on fungal infections. Moreover, patients who received SDD developed fewer episodes of infection per patient compared to those who did not, and these infections occurred significantly later. Finally, SDD was not associated with improved survival, decreased duration of MV, or reduced length of stay.
Relationship to previous studiesInfections remain among the leading causes of mortality in burn patients, but they may be reduced by adopting prevention strategies.38 In this regard, the only single-center randomized, controlled trial (RCT) conducted in a Spanish BU showed SDD was associated with a reduction in both BU and hospital mortality, and a lower incidence of pneumonia.39 Besides, observational studies have shown a possible mortality benefit of SDD in critically ill burn patients.15,40,41 In addition, SDD has proved to reduce the burden of organ dysfunction in the burn patient.42 According to a recent systematic review of RCTs and observational studies,14 SDD may improve the survival of critically ill burn patients by reducing the incidence of infections such as pneumonia and bloodstream infections. Despite these findings, implementation of SDD in BUs is scarce. Although some experts have postulated a link between SDD and an increased risk of MDRB, neither contemporary literature14 nor our study provide results that support this hypothesis in burn patients.
While the strengths of the RCT conducted by De la Cal et al.39 are undeniable, the study did not address the benefits of implementing SDD as a unit-wide infection prevention policy. Therefore, not including all patients in the burn unit may have resulted in selection bias. In contrast, our before-and-after study exhibits a more pragmatic approach, as it investigates the effect of SDD on all the patients admitted during the study period. Besides, the implementation of the “Zero Programs”, aiming to reduce the incidence of catheter-related bloodstream infections, VAP, and multidrug resistance in Spanish ICUs,11,32–34 as well as the participation in ASPs,35 may affect the external validity and extrapolation of results from studies conducted a few years ago to the present moment.
Preventing pneumonia is a primary goal of SDD.10 De la Cal et al.39 observed a decreasing trend in pneumonia incidence among burn patients receiving SDD (48% vs. 34%, p=0.14) and a reduction in the mean number of pneumonia episodes per patient from 0.67 (0.54–0.79) to 0.41 (0.28–0.55), p<0.01. Similarly, Mackie et al.15 reported a substantial decrease in pneumonia incidence among burn patients on SDD (27% vs. 7%, p=0.03). However, their study’s generalizability may be limited as follow-up was censored at 28 days and only five categories of microorganisms were examined. In contrast, our study offers additional insights, as patients were monitored until discharge and all microorganisms were documented. We found a lower pneumonia incidence in the SDD group (44.4% vs. 22.2%, p=0.048) and a decrease in the mean number of pneumonia episodes per patient from 1 (0.36–1.64) to 0.33 (0.12–0.55), p=0.018. These findings hold particular relevance, especially in light of the implementation of a national multimodal intervention designed to prevent VAP in our BU in 2011.33 Our logistic regression analysis showed that both SDD and the duration of MV were independently associated with the risk of developing infection, consistent with previous studies.43
The effect of SDD on bloodstream infections in critically ill burn patients is controversial, with observational studies suggesting benefit,15,44–46 but with no effect in the only RCT.39 In line with the findings of the before-mentioned RCT, we did not find differences in the incidence of bacteremia or the mean number of episodes of bacteremia per patient between both groups. However, the incidence of bacteremia in our non-SDD group was only 25.9%, compared to 26–80% in the other studies.15,39,44–46 The potential benefit of SDD in reducing bloodstream infections may have been weakened by the introduction of a national multimodal intervention aimed at preventing catheter-related bloodstream infections in our BU in 2014.32 Of note, we found a downtrend in the incidence of bacteremia in our SDD group, despite a higher rate of central venous catheterization, close to statistical significance.
Some studies have hypothesized that SDD may influence the prevention of skin and soft tissue infections or burn wound infections,15 while others have demonstrated no discernible effect.39,47 Consistent with the latter, we observed comparable rates in both the non-SDD (40.7%) and SDD groups (28.9%).
A reduction in mortality has been linked to SDD in burn patients, decreasing from 28% to 9% in an RCT39 and from 23% to 3% in an observational study.15 However, we found similar hospital mortality rates in the non-SDD group (18.5%) and the SDD group (15.6%). Our study was underpowered to detect differences in mortality because of its low sample size and the low mortality observed in both groups.
Clinical implicationsThis study implies that SDD reduces the incidence of HAIs and the number of infectious episodes per patient during BU stay, together with an increase in the time to the development of infections. Therefore, SDD represents a reasonable strategy to reduce the burden of infections in this population. Since infectious complications are common in severely ill burn patients, our finding has an impact on the cost of burn care9 and the potential to reduce its associated morbidity and disability.
Strengths and limitationsThis study evaluated the effect of SDD as a unit-wide infection prevention policy applied to all the patients admitted to a BU. Thus, the patient population was less likely to be subject to selection bias than in previous studies. Furthermore, our study is the first to address the effect of SDD in the setting of modern BU care, where further infection prevention strategies and ASPs are commonly implemented. Finally, the pragmatic approach of our work makes it more generalizable.
We acknowledge several limitations. Although the before-and-after study design utilized in this research implies a quasi-experimental design, it also introduces acknowledged biases. The absence of a concurrent control group presents challenges in establishing a direct causal relationship between the intervention and outcomes, potentially allowing confounding by external factors and temporal trends. Randomization was not employed due to the unit-wide implementation of SDD, making a control group unfeasible. Concerns about selection bias arise from the non-random assignment of participants, which is mitigated by reporting baseline characteristics. We attribute the significantly lower APACHE II score in the SDD group to the higher number of patients referred from a non-specialized ICU, leading to a lower score calculation within the first 24hours of BU admission. Despite the potential for information bias, data collection methods and surveillance practices were kept consistent across the before and after periods.
ConclusionsSelective decontamination of the digestive tract in a Burns Unit is associated with a reduced incidence of hospital-acquired bacterial infections and a decrease in the number of infectious episodes per patient, which is not associated with reduced mortality.
Authors’ contributionsDPT, AIML and JABG designed the study. DPT, AIML, JABG, MLFR, JSB, PBS and JMPP participated in the management of the patients during the study period. DPT, AIML, CCR, JABG, CDR, ICP, MLFR, CCC, JSB, PBS and TGTE extracted the data from the patients from the electronic medical record. DPT, AIML, JABG, PBS and JMPP critically interpreted the data. DPT drafted the manuscript. All authors read and approved the final text.
Ethics approval and consent to participateThe study was approved by the Institutional Review Board (Comité de Ética de la Investigación con Medicamentos del Área de Salud Valladolid Oeste, reference 21-EO195) with a waiver for informed consent, according to local regulations.
Consent for publicationNot applicable.
Availability of data and materialsThe datasets analyzed during the current study are available from the corresponding author on reasonable request.
Competing interestsThe authors declare that they have no competing interests.
FundingThe authors conducted this research without any funding.
Please cite this article as: Pérez-Torres D, Martín-Luengo AI, Cuenca-Rubio C, Berezo-García JÁ, Díaz-Rodríguez C, Canas-Pérez I et al. La descontaminación digestiva selectiva en una Unidad de Quemados disminuye la incidencia de infecciones de adquisición hospitalaria: estudio de cohortes retrospectivo antes-después. Med Intensiva. 2024. https://doi.org/10.1016/j.medin.2024.05.006