La enfermedad traumática es un gran problema de salud pública. La monitorización de la calidad de los servicios prestados es esencial para el mantenimiento y la mejora de los mismos. La evaluación y monitorización de la calidad asistencial en la atención al paciente traumatizado, a través de indicadores de calidad, permitiría la detección de oportunidades de mejora cuya implementación mejoraría los resultados en mortalidad hospitalaria, resultados funcionales y calidad de vida de los supervivientes. Se han usado muchos indicadores de calidad en esta patología, aunque muy pocos tienen un nivel de evidencia científica sólido para recomendar su uso rutinario. La información recogida en los registros de trauma, de importante difusión en el mundo en las últimas décadas, es fundamental para conocer la realidad asistencial actual, detectar oportunidades de mejora y contribuir en la investigación clínica y epidemiológica.
Traumatic disease is a major public health concern. Monitoring the quality of services provided is essential for the maintenance and improvement thereof. Assessing and monitoring the quality of care in trauma patient through quality indicators would allow identifying opportunities for improvement whose implementation would improve outcomes in hospital mortality, functional outcomes and quality of life of survivors. Many quality indicators have been used in this condition, although very few ones have a solid level of scientific evidence to recommend their routine use. The information contained in the trauma registries, spread around the world in recent decades, is essential to know the current health care reality, identify opportunities for improvement and contribute to the clinical and epidemiological research.
Los traumatismos son la causa más frecuente de muerte en menores de 45 años de edad en la mayoría de países, así como una causa importante de discapacidad, sufrimiento y consumo de recursos económicos1-3. Aunque la prevención primaria y secundaria de las lesiones puede ser el enfoque más eficiente de este problema, los profesionales que atienden patología traumática y el sistema sanitario en su conjunto tienen la obligación de monitorizar los cuidados proporcionados a las víctimas del traumatismo. Solo conociendo lo que se hace y los resultados que se obtienen se pueden plantear acciones de mejora. La monitorización efectiva de la calidad de los servicios prestados es esencial para el mantenimiento y la mejora de los mismos. Esto implica definir objetivos, monitorizar los resultados comparándolos con estándares establecidos, evaluar e interpretar los resultados, identificar áreas de mejora e implantar acciones correctoras, que a su vez puedan ser reevaluadas completando el ciclo de mejora continua de la calidad.
La enfermedad traumática grave representa un verdadero reto para los sistemas sanitarios debido a que es un gran problema de salud pública1-3. La diversidad de su presentación, la variabilidad en la asistencia suministrada, el que muchos pacientes no reciban la atención recomendada, que los errores sean frecuentes4,5 y que parte de la mortalidad sea evitable6,7 subrayan la necesidad de conocer la calidad de los cuidados administrados, con el fin de establecer líneas de actuación que permitan proporcionar una mejor asistencia y, en consecuencia, mejorar la morbimortalidad, situación funcional y calidad de vida en los supervivientes.
Según la definición de la International Organization for Standarization, calidad es el grado en que las características de un producto o servicio cumplen los objetivos para los que fue creado8. Esta definición transmite 2 conceptos fundamentales: 1) la calidad de la asistencia puede medirse, y 2) la calidad es el grado de cumplimiento de un objetivo y, por tanto, depende de cómo se define este.
Para la Organización Mundial de la Salud (OMS), la calidad de la atención consiste en el desempeño adecuado (según los estándares) de intervenciones confirmadas como seguras, que sean económicamente accesibles a la sociedad en cuestión y capaces de producir un impacto sobre las tasas de mortalidad, morbilidad o discapacidad.
La patología traumática grave, por su elevada incidencia, mortalidad y secuelas, requiere una adecuada monitorización de la calidad de la atención sanitaria prestada que permita detectar áreas de mejora cuya implementación proporcione resultados más idóneos.
Calidad en la atención al traumaEvaluación de la calidad asistencialLa mejora de la calidad de la asistencia urgente constituye un objetivo genérico de cualquier sistema de salud, especialmente cuando la enfermedad tiene una alta incidencia. Es importante evaluar la calidad para establecer estrategias de mejora.
Según el modelo de Donabedian9, la evaluación de la calidad en la asistencia tiene 3 componentes: evaluación de la estructura, del proceso asistencial y de los resultados. La evaluación de la estructura es probablemente el método más sencillo y objetivo de las 3. Son los requisitos mínimos que se deben cumplir para que sea posible una buena calidad asistencial, aunque su presencia no la garantiza. La evaluación del proceso asistencial, de cómo se dispensa la asistencia sanitaria, es el método más utilizado hoy en día. Es más complejo que la evaluación de la estructura pero más fácil de medir que la calidad de los resultados y lo que se obtiene es una medida indirecta de la calidad de aquellos. La evaluación de resultados parece el método ideal de medir la asistencia sanitaria y, aunque tiene una gran complejidad10, es de especial importancia en patologías de elevada incidencia y gravedad como la traumática.
Tradicionalmente, se han distinguido 2 métodos de valoración del proceso asistencial: la auditoría médica y la monitorización.
La auditoría médica es el análisis crítico y sistemático de la calidad de la atención médica evaluando, de forma retrospectiva y por los propios profesionales responsables de la asistencia, la práctica asistencial. En 2009 una revisión Cochrane no encontró ningún estudio de suficiente calidad científica que aclarase si la auditoría en trauma es efectiva para mejorar la atención a los pacientes traumatizados graves, o si sirve para reducir la mortalidad11.
La monitorización es un sistema de medida continua y planificada de la calidad, a través de instrumentos denominados indicadores, para los que se establecen unos determinados niveles óptimos. Un indicador es un parámetro cuantificable y objetivable que especifica las actividades asistenciales y resultados cuya calidad se quiere valorar. Permiten detectar situaciones problemáticas o mejorables, informan si se producen mejoras y si estas se mantienen en el tiempo. La monitorización tiene 2 componentes: 1) identificación, selección y construcción de los indicadores, y 2) definición del plan de monitorización (incluye, al menos, la periodicidad de recogida del indicador, los mecanismos para la recogida de los datos y los métodos para la interpretación de los mismos)12.
Indicadores de calidadUn indicador no es una frase, sino que exige una definición precisa de todos sus términos. La construcción de indicadores no es un proceso simple y debe contar con una serie de apartados y definiciones: denominación del indicador, dimensión, justificación, fórmula, explicación de términos, tipo de indicador, población del indicador, fuentes de datos, estándares disponibles12.
Para mejorar la atención a los pacientes y salvar vidas, necesitamos indicadores accesibles, fiables y válidos, que puedan utilizarse para establecer puntos de referencia de la calidad de la atención, que detecten posibles problemas o éxitos y que sigan las tendencias en el tiempo para así poder identificar desigualdades que requieran actuación. Hussey et al.13, identificaron 4 características generales para evaluar indicadores de calidad: importancia, utilidad, solidez científica y factibilidad.
Los indicadores de calidad se pueden clasificar según el tipo de información que aportan (indicadores basados en sucesos centinelas, basados en índices e indicadores trazadores) o por la fase de la atención sanitaria a que se refieren (indicadores de estructura, de proceso y de resultados) (tabla 1).
Tipos de indicadores
| Por el tipo de información que aportan | Por la fase de la atención sanitaria a que se refieren |
|---|---|
| Indicadores centinela: detectan todos los casos producidos de sucesos con resultados graves y, a menudo evitables, que requieren la revisión de cada una de sus incidencias Indicadores basados en índices: miden sucesos en los que se puede aceptar una cierta frecuencia de aparición, y que solo requieren valoración individual si el índice muestra unas desviaciones significativas a lo largo del tiempo o en comparación con otros centros similares Indicadores trazadores: patrón para evaluar la atención que se brinda en el sistema de salud y refleja de forma fiable la globalidad de la asistencia; se refiere a una situación frecuente, en la que las deficiencias en la asistencia son evitables y en las que se pueda lograr el máximo beneficio al corregirlas | Indicadores de estructura: miden la existencia (o no) de los medios físicos necesarios para realizar una actividad Indicadores de proceso: miden el funcionamiento (eficacia y/o eficiencia) de alguna actividad o aspecto interno del proceso que es crítico para el resultado final del mismo. Son una medida complementaria a la evaluación de resultados. Informan sobre tiempos de ejecución de los procesos, calidad científica técnica, producción de servicios Indicadores de resultado: miden el funcionamiento (eficacia y/o eficiencia) del proceso. Miden lo que pasa (o no) después de haber realizado una actividad (proceso) |
En el ámbito del enfermo crítico, desde hace ya algunos años se han propuesto estrategias para la mejora de la calidad asistencial incorporando el uso de indicadores de calidad como instrumentos de medida14. En el paciente traumatizado se han definido y usado un gran número de indicadores, que intentan recoger todos los cuidados administrados al paciente desde el momento del traumatismo hasta su recuperación. En la década de los 80, el Colegio Americano de Cirujanos (American College of Surgeons [ACS]) propuso indicadores de calidad para la asistencia de pacientes traumatizados graves y posteriormente se publicaron revisiones15,16. Diversas iniciativas en el ámbito de la Medicina Intensiva de nuestro país se pusieron en marcha para evaluar la calidad de la asistencia dada a los enfermos con trauma grave. Azaldegui Berroeta et al.17 llevaron a cabo un estudio para analizar la calidad asistencial de los pacientes con enfermedad grave traumática atendidos en la provincia de Guipúzcoa (Proyecto POLIGUITANIA). Muñoz Sánchez et al.18 publicaron, como parte del proyecto GITAN, un estudio sobre la calidad de la prestación sanitaria urgente al traumatismo grave en 3 provincias de Andalucía evaluando 17 indicadores propuestos por el ACS, centrados en la atención prehospitalaria y hospitalaria. En el año 2005, la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC), en una iniciativa dirigida a la mejora de la calidad, elaboró 120 indicadores de calidad que se actualizaron en el año 2011 adaptándolos de forma dinámica a la práctica asistencial y a la evidencia científica19. Con dicha iniciativa también se pretendía lograr uniformidad en la calidad de la asistencia del enfermo crítico y la comparabilidad entre las distintas Unidades. Se recogieron los indicadores clave en la atención al enfermo crítico, incluyendo los referidos a la atención de pacientes traumatizados (tabla 2).
Indicadores de calidad en trauma y valores del estándar (SEMICYUC, 2011)19
| Indicador | Estándar |
|---|---|
| Trauma potencialmente grave atendidos por el Servicio de Medicina Intensiva | 95% |
| Intubaciones traqueales en el TCE grave con GCS<9 durante las primeras 24 h | 95% |
| Intervención quirúrgica en el TCE con hematoma epidural y/o subdural | 100% |
| Incidencia de síndrome distrés respiratorio del adulto en el traumatismo grave | 10% |
| Monitorización de la presión intracraneal en el TCE grave con TC patológico | 95% |
| Mortalidad en el TCE grave | < 40% |
| Osteosíntesis precoz de fracturas diafisarias de fémur | 95% |
| Fijación quirúrgica precoz de las fracturas abiertas | 95% |
TCE: Traumatismo craneoencefálico; GCS: Escala de coma de Glasgow; TC: Tomografía computarizada.
Tomado de Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias19.
Hay muchos indicadores de calidad en la atención a pacientes traumatizados, algunos de los cuales aparecen representados en las tablas 2–4. En una revisión publicada por Stelfox et al.20 sobre indicadores de calidad en la atención al trauma, se identificaron 1.572 indicadores, que se clasificaban en 8 categorías: filtros de auditoria del Comité de Trauma del Colegio Americano de Cirujanos (American College of Surgeons Committee on Trauma [ACS-COT]) (19,1%), filtros de auditoría de otros Comités de Trauma de Colegios de Cirujanos (42%), indicadores de seguridad del paciente (13,2%), indicadores de comparación de resultados de cuidados (7,4%), revisión por expertos (5,5%), medidas de auditoría generales (1,8%) y adherencia a guías de práctica clínica (0,8%). Las medidas más comunes eran las de los procesos prehospitalarios y hospitalarios (60,4%), y los resultados (22,8%), mientras que los indicadores de atención posthospitalaria y de prevención de daño secundario eran menores del 5%20.
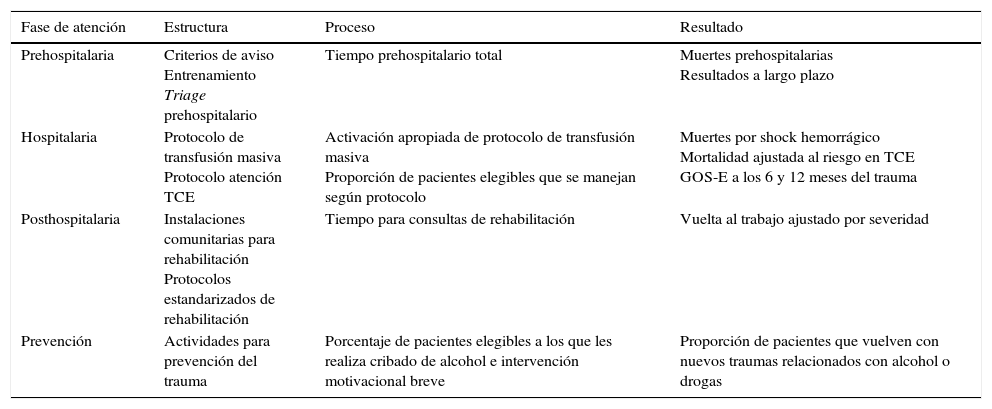
Indicadores de riesgo de estructura, proceso y resultado según el momento de atención
| Fase de atención | Estructura | Proceso | Resultado |
|---|---|---|---|
| Prehospitalaria | Criterios de aviso Entrenamiento Triage prehospitalario | Tiempo prehospitalario total | Muertes prehospitalarias Resultados a largo plazo |
| Hospitalaria | Protocolo de transfusión masiva Protocolo atención TCE | Activación apropiada de protocolo de transfusión masiva Proporción de pacientes elegibles que se manejan según protocolo | Muertes por shock hemorrágico Mortalidad ajustada al riesgo en TCE GOS-E a los 6 y 12 meses del trauma |
| Posthospitalaria | Instalaciones comunitarias para rehabilitación Protocolos estandarizados de rehabilitación | Tiempo para consultas de rehabilitación | Vuelta al trabajo ajustado por severidad |
| Prevención | Actividades para prevención del trauma | Porcentaje de pacientes elegibles a los que les realiza cribado de alcohol e intervención motivacional breve | Proporción de pacientes que vuelven con nuevos traumas relacionados con alcohol o drogas |
GOS-E: Glasgow Outcome Scale extendida; TCE: traumatismo craneoencefálico.
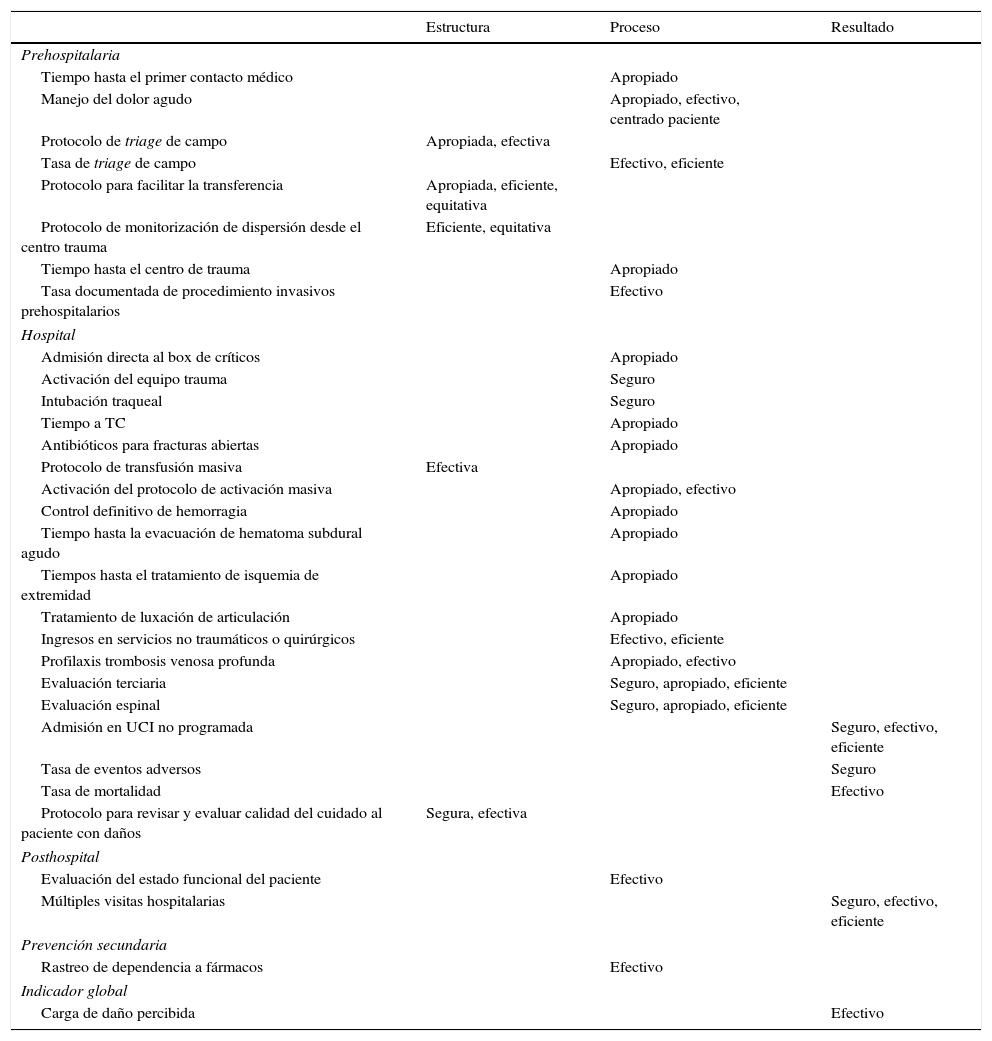
Dimensiones de la asistencia sanitaria evaluadas con indicadores de calidad
| Estructura | Proceso | Resultado | |
|---|---|---|---|
| Prehospitalaria | |||
| Tiempo hasta el primer contacto médico | Apropiado | ||
| Manejo del dolor agudo | Apropiado, efectivo, centrado paciente | ||
| Protocolo de triage de campo | Apropiada, efectiva | ||
| Tasa de triage de campo | Efectivo, eficiente | ||
| Protocolo para facilitar la transferencia | Apropiada, eficiente, equitativa | ||
| Protocolo de monitorización de dispersión desde el centro trauma | Eficiente, equitativa | ||
| Tiempo hasta el centro de trauma | Apropiado | ||
| Tasa documentada de procedimiento invasivos prehospitalarios | Efectivo | ||
| Hospital | |||
| Admisión directa al box de críticos | Apropiado | ||
| Activación del equipo trauma | Seguro | ||
| Intubación traqueal | Seguro | ||
| Tiempo a TC | Apropiado | ||
| Antibióticos para fracturas abiertas | Apropiado | ||
| Protocolo de transfusión masiva | Efectiva | ||
| Activación del protocolo de activación masiva | Apropiado, efectivo | ||
| Control definitivo de hemorragia | Apropiado | ||
| Tiempo hasta la evacuación de hematoma subdural agudo | Apropiado | ||
| Tiempos hasta el tratamiento de isquemia de extremidad | Apropiado | ||
| Tratamiento de luxación de articulación | Apropiado | ||
| Ingresos en servicios no traumáticos o quirúrgicos | Efectivo, eficiente | ||
| Profilaxis trombosis venosa profunda | Apropiado, efectivo | ||
| Evaluación terciaria | Seguro, apropiado, eficiente | ||
| Evaluación espinal | Seguro, apropiado, eficiente | ||
| Admisión en UCI no programada | Seguro, efectivo, eficiente | ||
| Tasa de eventos adversos | Seguro | ||
| Tasa de mortalidad | Efectivo | ||
| Protocolo para revisar y evaluar calidad del cuidado al paciente con daños | Segura, efectiva | ||
| Posthospital | |||
| Evaluación del estado funcional del paciente | Efectivo | ||
| Múltiples visitas hospitalarias | Seguro, efectivo, eficiente | ||
| Prevención secundaria | |||
| Rastreo de dependencia a fármacos | Efectivo | ||
| Indicador global | |||
| Carga de daño percibida | Efectivo | ||
TC: tomografía computarizada; UCI: Unidad de Cuidados Intensivos.
Adaptado de Santana y Stelfox, 201421.
En otro estudio reciente21, un comité de expertos revisa la literatura existente sobre indicadores de calidad en la asistencia al trauma, identificando inicialmente por consenso 84 indicadores, que envían a 133 centros certificados en la atención al trauma en EE. UU., Canadá, Australia y Nueva Zelanda, para que los evalúen en cuanto a que supusieran una mejoría importante en salud, fuesen fáciles de implementar e interpretar y que globalmente fuesen buenos indicadores. Finalmente, quedaron 31 indicadores que mostraron tener validez de contenido, pudiendo ser utilizados como guía en las prácticas de mejora de la calidad en la asistencia a los traumatizados21 (tabla 4).
Se debe medir la calidad en el manejo del paciente con traumatismo grave, pero el potencial conjunto de indicadores empleado plantea diferentes problemas: escasa evidencia científica de muchos de ellos, génesis específica de cada institución con difícil generalización y empleo de variables muy básicas y limitadas en ocasiones. Esta evidencia limitada de indicadores de calidad indica que existen oportunidades para mejorar y estandarizar los indicadores de calidad y para medir y gestionar la calidad de la atención en pacientes traumatizados. Para poder realizar comparaciones entre distintos centros es necesario contar con indicadores estandarizados. Además de la supervivencia hospitalaria, se deben buscar indicadores de rendimiento que incluyan calidad de supervivencia pasado el episodio hospitalario agudo y necesidad de rehabilitación y cuidados a largo plazo10.
La mayoría de los indicadores de calidad que se usan en la atención al paciente traumatizado tienen poco soporte científico20-23. Por ejemplo, la única medida que ha mostrado tener evidencia fiable y válida ha sido la revisión por expertos de las muertes evitables22. En este mismo trabajo, se señalan 7 indicadores de calidad con evidencia prometedora, pero no completa, sobre los que se podrían plantear estudios controlados: 1) tiempo para asistencia en el lugar del accidente; 2) tiempo para laparotomía urgente; 3) reintervención no programada dentro de las primeras 48 h de la intervención inicial; 4) complicaciones; 5) reintubación dentro de las primeras 48 h tras extubación; 6) lesiones no detectadas, y 7) revisión por expertos de morbilidad evitable. Por el contrario, muchos de los cuidados clínicos en pacientes traumatizados no tienen una evidencia sólida como para hacer uso de ellos para el desarrollo de indicadores de calidad, como por ejemplo el tiempo para realizar craneotomía en el traumatismo craneoencefálico grave, por lo que deberían desestimarse hasta que surjan evidencias que los apoyen.
Mejora de la calidadLa mejora de la calidad es el compromiso y el método utilizado para mejorar de forma continua cualquier proceso de la organización, con el propósito de alcanzar y superar las expectativas y necesidades de los pacientes. La mejora continua de la calidad está centrada en el paciente y forma parte del ciclo de la calidad, que se inicia con la detección de oportunidades de mejora; de ellas, hay que priorizar aquellas en las que obtengamos unos resultados más eficientes, realizar un análisis de las causas que las provocan, definir criterios, diseñar estudios de evaluación, realizar un análisis de las acciones de mejora, e implantarlas. Finalmente, realizaremos una reevaluación, y en función de ella priorizaremos las posibilidades de mejora nuevamente.
La comparación de resultados con otros sistemas de atención sanitaria puede detectar diferencias que induzcan a realizar evaluaciones internas que encuentren deficiencias en las prácticas habituales, a través de cuya modificación se consiga mejorar los resultados. Tradicionalmente, estas comparaciones se realizaban por las cifras de mortalidad. Aunque la mortalidad es un resultado robusto, la mortalidad cruda no es un buen indicador para la comparación intercentros. La muerte se puede producir en distintos momentos de la atención (prehospitalaria, durante el traslado interhospitalario o tras la hospitalización aguda), por lo que la mortalidad intrahospitalaria es solo una parte del cuadro; se pueden utilizar distintos scores para cuantificar la gravedad del trauma, por lo que se necesita estandarizar la recogida de los datos para confrontar grupos de pacientes homogéneos24. La utilidad de la mortalidad hospitalaria como indicador de calidad es limitada, ya que no traduce la carga de daño percibida a nivel extra e intrahospitalario ni el coste por paciente para el hospital, el sistema sanitario y la comunidad. A pesar de los argumentos existentes que dan prioridad a los resultados funcionales y de calidad de vida sobre la mortalidad, muchos registros de trauma (RT) siguen sin recoger de forma rutinaria estos datos25.
Las comparaciones de resultados de rendimiento de centros de trauma incluyen morbilidad a corto plazo, así como complicaciones y situación funcional al alta. La funcionalidad al alta es variable según el instrumento que se utilice para medirla y el momento de hacerlo. Los estudios que usan funcionalidad al alta para evaluar calidad de cuidados deben interpretarse con cautela, dada la amplia variación de prácticas al alta, disponibilidad de camas de rehabilitación y casuística de pacientes. Las evaluaciones de resultados funcionales y calidad de vida relacionada con la salud se deben realizar en tiempos estándar después del trauma, y no al alta del hospital o al alta de rehabilitación, dado que esos tiempos de estancia pueden variar considerablemente entre pacientes26 y entre instituciones.
La validez para predecir resultados a largo plazo del índice de capacidad funcional, única medida específica de funcionalidad desarrollada para un contexto general de trauma, ha sido cuestionada, por lo que no se recomienda su empleo27. La medida de independencia funcional se suele usar en Rehabilitación y puede ser útil para medir funcionalidad al alta hospitalaria, pero da menos información que otras escalas como la escala de resultados de Glasgow (Glasgow Outcome Scale [GOS]) o su versión extendida, GOS-E, que consideran niveles más elevados de funcionalidad y participación del enfermo en distintas esferas. En pacientes traumatizados, se recomienda el uso de medidas generales del estado de salud o la calidad de vida relacionada con la salud (como el SF-12 y el SF-36, el EQ-5D, la escala de calidad de Wellbeing, etc.). Estas medidas permiten comparar a estos pacientes con otros grupos de patologías y con la población general10. Hay experiencia con algunos RT, como el Victorian State Trauma Registry, de medición de calidad de vida y resultados funcionales a los 6, 12 y 24 meses del alta, donde se ha visto que estos resultados son fiables, relativamente poco costosos y útiles, si se invierte en integrar los sistemas de medición de calidad de vida y resultados funcionales con el sistema de atención al trauma28.
El uso de indicadores de calidad basados en los resultados a largo plazo es fundamental y a lo que se debe tender. La situación clínica y funcional del enfermo al alta no suele ser la definitiva (los datos disponibles indican que hasta pasado un año no se consigue una situación clínica estable en este tipo de pacientes)29, por lo que evaluar los cuidados administrados por la situación al alta no traduciría la realidad; la mortalidad y la funcionalidad al alta son variables modificables por normas de cada centro, disponibilidad de camas en los servicios de Rehabilitación y casuística de pacientes. La mortalidad al año del trauma es más significativa. La mortalidad hospitalaria no se correlaciona con los costes, puesto que los pacientes menos costosos son los que mueren pronto o los que se recuperan bien y vuelven a ser independientes, mientras que la mayoría de cargas a largo plazo vienen de los cuidados relacionados con la discapacidad de pacientes afectados permanentemente30.
Resulta llamativa la escasez de estudios sobre indicadores de calidad basados en la prevención secundaria del trauma y se deberían dirigir más esfuerzos a este tema. Estudios sobre detección de tóxicos en traumatizados graves muestran que el consumo de estas sustancias favorece la recurrencia de traumatismos31.
Información de la atención al traumaRegistros de traumaLos RT son bases de datos que contienen información uniforme y homogénea consensuada por expertos implicados en la atención al paciente traumatizado. Documentan los cuidados agudos proporcionados a los pacientes hospitalizados por traumatismo que han sido incluidos en esas bases de datos de acuerdo con unos criterios específicos de inclusión. Están diseñados para proporcionar información utilizable para mejorar la eficiencia y calidad de los cuidados del trauma, la investigación epidemiológica y clínica, y la evaluación de resultados32,33.
Los aspectos más importantes en la creación de un RT son: selección de las variables a recoger; definición precisa de los criterios de inclusión y exclusión; elección del software que se va a usar para el registro; personal que se encargará del registro y formación del mismo, y estrategias de control y mantenimiento de la calidad de los datos. El tipo de variables ha de ser homogéneo, consensuado por los profesionales interesados33-36; deben incluirse las variables de mayor impacto y cobertura para conseguir la máxima representación, en número lo suficientemente reducido para facilitar la participación y lo suficientemente amplio para poder analizar de forma objetiva resultados relacionados con mortalidad, escalas funcionales y de calidad de vida, así como factores médico-sanitarios, sociales y económicos relacionados con el paciente traumatizado. Incluir pocas variables o muy fundamentales puede no dar respuesta a los objetivos de conocimiento planteados; incrementar el número de variables aumenta la complejidad y los costos, y puede comprometer su mantenimiento.
El RT debe ser una herramienta flexible y adaptable a las características de las diferentes áreas geográficas y sanitarias, y modificable en función de los resultados y los cambios científicos durante el periodo de registro.
Los RT generalmente incluyen información de las datos demográficos de los pacientes, las circunstancias que rodean al accidente (mecanismo y causas del mismo), la atención prehospitalaria y el transporte al hospital, las intervenciones recibidas en las áreas de urgencias y durante el ingreso hospitalario, la descripción anatómica de las lesiones, las medidas de las consecuencias fisiológicas y gravedad, complicaciones, resultados y destinos de los pacientes. Además, pueden incluir información sobre enfermedades preexistentes, reconocidas como importantes determinantes de los resultados. Con frecuencia, la información contenida en los registros concluye en la mortalidad intrahospitalaria o el destino del paciente tras el alta de los centros de atención de agudos y las estancias en UCI y hospitalarias; sin embargo, esta información, siendo muy importante, es incompleta y variable o manipulable según las políticas de altas de los centros de agudos que atienden a pacientes traumatizados37; sería deseable que se recogiera información de la mortalidad a medio plazo (al menos 6 meses o un año), de la situación funcional al alta y de la calidad de vida tras el episodio agudo38-41.
Los objetivos principales de los RT son la mejora de la salud, la prevención de la enfermedad traumática y la reducción de sus costes relacionados. Se usan para conocer la epidemiología de las lesiones y sus tendencias, y para indicar estrategias de prevención eficaces (primaria y secundaria)42; para evaluar el funcionamiento de los sistemas y centros de trauma, y mejorar la calidad y eficiencia de la asistencia prestada (pre, intra y posthospitalaria); para evaluación de las necesidades de recursos asistenciales materiales y humanos en todo el proceso de atención; para evaluar la eficacia de las intervenciones clínicas en los pacientes traumatizados y mejorar los cuidados suministrados a los mismos; para documentar los efectos médicos, económicos y sociales del trauma, elaborar escalas que determinen la morbimortalidad durante todo el periodo de la enfermedad traumática y plantear hipótesis de investigación, así como determinar centros preparados para la realización de ensayos clínicos. Los RT son útiles a médicos asistenciales, hospitales, aseguradoras, diseñadores de ensayos clínicos, pero también a legisladores, planificadores sanitarios e incluso a la industria automovilística.
Las bases de datos administrativas de los hospitales y de los sistemas de salud no tienen ni la cantidad ni la calidad de datos suficientes para dar respuesta adecuada a las preguntas de investigación que se pueden responder con los registros. Sin embargo, pueden contribuir, junto con los mismos, a mejorar nuestra comprensión del trauma.
Registros de trauma en el mundoLos RT son parte esencial de los sistemas integrados de trauma maduros. En EE: UU., el desarrollo de los RT coincidió con la introducción de los centros de trauma y sistemas de trauma, en los años 70 del siglo pasado. La consolidación de los RT basados en hospitales dentro de bases de datos regionales y nacionales junto con la capacidad creciente de los ordenadores y los programas estadísticos para su análisis condujo a la rápida expansión de esta potente fuente de información. En 1982, el ACS-COT coordinó el estudio Major Trauma Outcome Study, que recogió datos de pacientes traumatizados durante 5 años de 139 hospitales de Norteamérica, con más de 80.000 casos, con el objetivo principal de desarrollar unos estándares de referencia para los cuidados del traumatizado que pudieran usarse por los hospitales para asegurar la calidad. Posteriormente, el ACS-COT estableció el National Trauma Data Bank, que recoge información actualmente de aproximadamente 3 millones de pacientes y unos 900 centros de trauma. Pero los RT no se han limitado a EE. UU., sino que se han ido creando en diferentes países, tanto desarrollados (Reino Unido, Alemania, Australia, Nueva Zelanda, Canadá, resto de Europa, etc.), como en desarrollo. En el año 2004, la OMS recomendó unificar la información de los resultados de los países en vías de desarrollo y los desarrollados43. En 2009, publicó las guías para la mejora de la calidad en trauma y declaró la necesidad de crear los RT36. Sin embargo, la inmensa mayoría de las publicaciones de los RT, los registros de más calidad, con mayor número de variables y de información, proceden de los países más desarrollados, mientras que en los países en desarrollo existen menos registros, de menor calidad y aportan menos publicaciones; donde hay más traumatismos y más mortalidad por los mismos es donde se tienen menos registros (países en desarrollo)44,45.
En Europa, existen diferentes RT surgidos en las últimas décadas; muchos son unicéntricos, aunque algunos, como el alemán (German National Trauma Registry)46, el británico (Trauma Adult Research Network47) o el de los países escandinavos (Scandinavian Networking Group for Trauma and Emergency Management)48 son multicéntricos y contienen gran cantidad de pacientes e información. Han surgido iniciativas para llegar a un consenso sobre los datos que debe contener un RT europeo, la forma de recoger esos datos y el manejo estadístico de los mismos (Utstein Template for Uniform Reporting of Data following Major Trauma)49,50, paso previo hacia un registro europeo, que es factible con mínima infraestructura adicional y usando un sistema basado en la web51, aunque de momento no ha avanzado suficientemente. Desde 2008, se intenta unificar todos estos RT europeos para elaborar en el futuro, y de acuerdo con todos los profesionales implicados en el manejo del paciente politraumatizado, una única base de datos, el European Trauma Registry Network52.
En España, en las últimas décadas, se han realizado y publicado iniciativas de RT, la mayoría de ellos de ámbito provincial (estudio Poliguitania53 [estudio amplio y prolongado de la atención a pacientes traumatizados en la provincia de Guipúzcoa], RETRATO54 [REgistro de TRAuma de la provincia de TOledo] o el estudio de Belzunegui et al. en la provincia de Navarra55, por citar unos ejemplos recientes…) y uno de ámbito autonómico (estudio GITAN)56, que analiza la atención a pacientes traumatizados en la comunidad autónoma andaluza.
Recientemente, se ha puesto en marcha un registro de ámbito estatal y participación voluntaria que incluye a pacientes traumatizados ingresados en la UCI, desarrollado por el grupo de trabajo de Neurointensivismo y Traumatología de SEMICYUC, y avalado por la misma: RETRAUCI33. El objetivo de este proyecto es el conocimiento de la epidemiología de los traumatismos graves (que requieren ingreso en UCI por al menos 24 h o provocan la muerte en estas Unidades) en nuestro país, el manejo que se hace de ellos, el consumo de recursos y los resultados ajustados a gravedad. Es un proyecto voluntario que intenta reclutar al máximo número de hospitales colaboradores. La información recogida en este proyecto incluye datos epidemiológicos y demográficos (edad, sexo y características accidente), implicación de tóxicos, transporte prehospitalario, tipo de lesiones traumáticas codificadas por escalas, gravedad de las lesiones cuantificadas por scores, tratamiento y complicaciones en la UCI y destino final del enfermo traumático, y del que ya se empiezan a ver resultados57.
Limitaciones de los registros de traumaLos RT requieren una sustancial cantidad de dinero, tiempo y esfuerzo para su implementación y mantenimiento; los costos económicos deberían ser sufragados por aquellas instituciones públicas y privadas que más se pueden beneficiar de la explotación de la información y, en última instancia, de la sociedad en que se desarrollan y sus poderes públicos. Para que este esfuerzo financiero merezca la pena se debe asegurar una adecuada calidad de los datos, intentando evitar o reducir los sesgos de información y selección con una adecuada definición de las variables incluidas, formación del personal encargado de su recogida, centralización de los datos y estrategias de control de su calidad incluido el tratamiento de los datos faltantes.
Los datos agregados de pacientes traumatizados raramente representan a una muestra de traumatizados de base poblacional; habitualmente los registros son de base hospitalaria, no incluyendo a los pacientes menos graves, que no requieren ingreso hospitalario, ni los más graves, con fallecimiento en el lugar de producción del trauma o en camino al hospital. Por otra parte, la participación voluntaria de los centros en los registros puede plantear problemas de representatividad de la muestra, salvo que en la zona de implantación existan centros únicos o un sistema de trauma bien organizado que pueda controlar la participación. Para que la muestra sea representativa, se debe garantizar la confidencialidad de los datos y el necesario anonimato de los pacientes sin requerir consentimiento informado individual para su inclusión en el registro.
La interpretación de los resultados de estudios derivados de registros requiere prudencia por la posible disparidad en los datos registrados, en los criterios de inclusión, el número y el tipo de variables, el uso y el tipo de escalas o las características de la población incluida. No obstante, la información que suministran los RT es muy superior y de mayor calidad a la obtenida de las bases de datos administrativas de los hospitales.
Futuro de los registros de traumaAlgunos centros de trauma tienen RT institucionales que contribuyen a las bases de datos de trauma de ámbitos más amplios como regionales y/o nacionales. Lo ideal sería tener un sistema integrado, con una definición de variables y estructura idénticas, de tal manera que los datos aportados por cada centro alimentarán al RT de su propio centro, al de su provincia, comunidad autónoma, Estado y al conjunto plurinacional de los países de su entorno (Europa, en nuestro caso). Es deseable la participación voluntaria de todos los centros o, en su defecto, participación obligatoria de los centros correspondientes para tener una muestra representativa de la población atendida.
El futuro de los RT pasa por convertirse en registros abiertos en donde la gran cantidad de información almacenada en los mismos quede disponible para los investigadores con ideas adecuadas para su explotación; por una mejoría en la calidad de los datos, estandarizando los criterios de inclusión, con definiciones precisas de las variables, con programas de entrenamiento de las personas encargadas del mantenimiento del registro, la utilización de un software adecuado a los propósitos del mismo que permita la máxima eficiencia en la recogida de la información (evitar recogidas duplicadas y pérdidas de información). Una buena calidad de los datos permitiría la comparación de los centros y la validez de las evaluaciones.
Se debe intentar afinar más en los resultados del trauma y la atención recibida58,59 y no limitarse solo a la estancia hospitalaria y mortalidad intrahospitalaria, buscando incluir como resultados la mortalidad a un tiempo determinado tras el alta hospitalaria, resultados funcionales, retorno a las actividades previas y calidad de vida.
El envejecimiento de la población en los países desarrollados hace cambiar el perfil de pacientes traumatizados y puede cambiar los criterios de inclusión de pacientes en los registros o generarse registros específicos (trauma geriátrico, fracturas de cadera en ancianos).
Es probable que el conocimiento conseguido con los RT conduzca a un descenso de los costes directos e indirectos provocados por el traumatismo (servicios de salud, días de trabajo perdidos, indemnizaciones, etc.) y para aliviar el sufrimiento humano provocado por el mismo (mortalidad y discapacidad). Futuros estudios deberían cuantificar estas ganancias para proporcionar una evidencia concreta del valor de los RT.
ConclusionesConocer la realidad de lo que hacemos es el primer paso para la mejora continua en la asistencia al paciente traumatizado grave.
Existe una gran variedad de indicadores de calidad de la atención al trauma, con escaso nivel de soporte científico de los mismos y gran variabilidad en su uso, lo que dificulta la comparación de resultados entre distintos sistemas de atención al trauma.
Los indicadores de calidad no captan «toda» la atención del paciente traumatizado. Los indicadores más analizados se centran procesos y resultados de la atención prehospitalaria y hospitalaria, siendo muy pocos los relacionados con la atención tras el alta hospitalaria, la situación funcional y calidad de vida o la prevención secundaria de traumatismos. La mortalidad intrahospitalaria como indicador de calidad es insuficiente, pero las revisiones de mortalidad y morbilidad ayudan a la mejora de la calidad.
Con un enfoque internacional y consensuado para el desarrollo de RT bien diseñados, y un sistema de indicadores útiles y de relevancia que faciliten las comparaciones de resultados, se puede mejorar la calidad de la asistencia a estos pacientes. La presencia de diferencias en resultados debe llevar a buscar las causas de los mismos y posibilidades de mejora.
La gran cantidad de información recopilable en los RT debe servir para aumentar el conocimiento de todos los aspectos de la atención al trauma y de la efectividad de las medidas aplicadas.
FinanciaciónEste trabajo no ha contado con financiación alguna.
Conflicto de interesesTodos los autores del manuscrito declaran no tener conflicto de intereses en el mismo.