La administración de nutrición por vía parenteral en pacientes críticos está indicada en casos de insuficiencia intestinal que impiden la administración de nutrición enteral (NE) o en situaciones que condicionan un aporte insuficiente1,2. A pesar de que existen pocos estudios en pacientes críticos, se asume que el reposo intestinal asociado al uso exclusivo de nutrición parenteral total (NPT) afecta a la estructura y a las funciones de la mucosa intestinal3-5. En este contexto, la tolerancia al inicio del soporte enteral podría estar influenciada por estos cambios anatómicos y funcionales. Las implicaciones clínicas de estas alteraciones han sido poco estudiadas y se mencionan escasamente en las guías de práctica clínica y en la literatura disponible. Se desconoce la incidencia de complicaciones durante la transición de NPT a NE (TNPANE) o si es posible influir mediante la práctica clínica en la tolerancia al reinicio de la NE.
El objetivo de nuestro trabajo es conocer la práctica clínica habitual en la TNPANE en pacientes críticos en la unidad de cuidados intensivos (UCI). Para ello se elaboró una encuesta en línea anonimizada que se envió una sola vez a través del Grupo de Trabajo de Nutrición Clínica de la Sociedad Española de Farmacia Hospitalaria (SEFH) y la lista SEFH, a través del Grupo de Trabajo de Metabolismo y Nutrición (GTMyN) de la Sociedad Española de Medicina Intensiva Crítica y Unidades Coronarias (SEMICYUC) y a aquellos hospitales españoles interesados en participar. La encuesta se realizó entre el 20 de enero y el 20 de febrero de 2021 mediante el uso de un formulario online. Diferentes profesionales de una misma unidad pudieron participar. La encuesta consistió en veinte preguntas agrupadas en tres categorías (tabla 1 del material suplementario [MS]): datos del participante, definición y grado de protocolización y tipo de formulación enteral a utilizar. Se realizó un análisis estadístico descriptivo de la muestra. Las variables se expresaron mediante porcentajes.
Ciento cinco profesionales sanitarios de España contestaron la encuesta. El 61,90% de los encuestados pertenecían al servicio de medicina intensiva, el 34,29% al servicio de farmacia hospitalaria y el 3,81% al servicio de dietética o endocrinología. Las características de los participantes se recogen en la tabla 2 del MS.
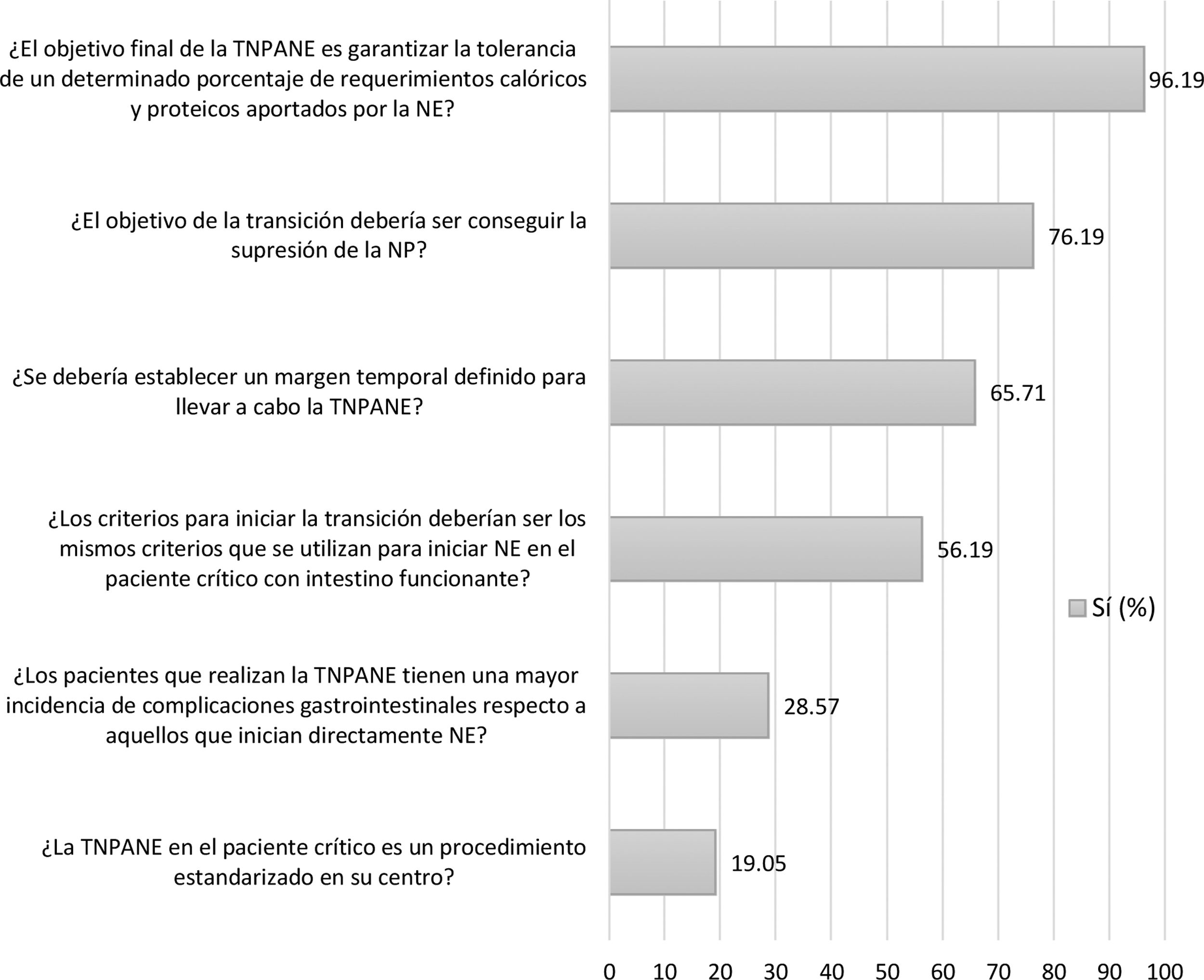
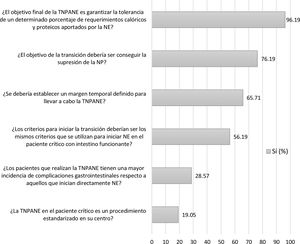
El 96,19% de los encuestados afirmaron que el objetivo de la transición es garantizar la tolerancia de un determinado porcentaje de requerimientos calóricos y proteicos aportados por la NE (fig. 1). Aunque el rango de respuestas sobre cuál es el umbral para suspender el aporte por vía parenteral estaba entre el 40 y el 100% de los requerimientos enterales teóricos, el 74,26% de los encuestados consideraron el rango entre el 60 y el 75% (fig. 1 del MS). El 65,71% consideraron que se debería establecer un margen temporal definido para llevar a cabo la transición, siendo el período más sugerido el de 72h (fig. 1 y fig. 2 del MS). El 56,19% respondieron que los criterios para iniciar la NE deberían ser los mismos que se utilizan para el paciente crítico con intestino funcionante (fig. 1).
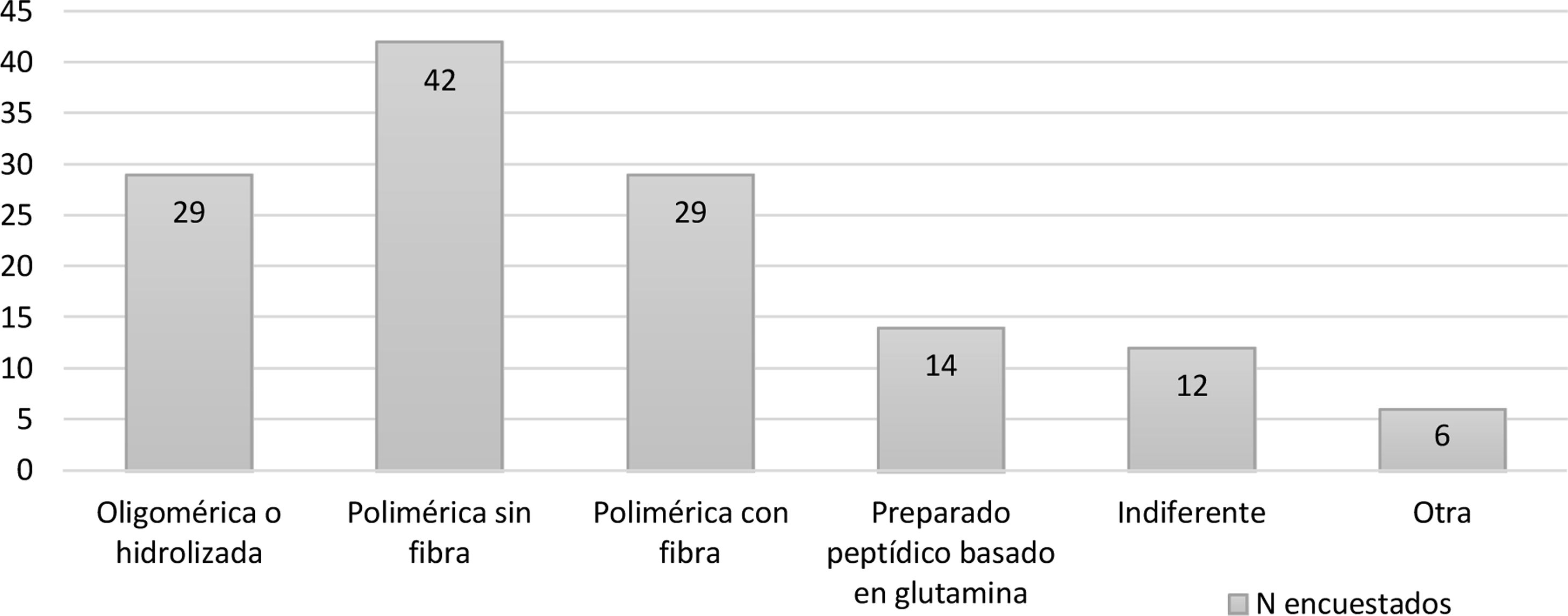
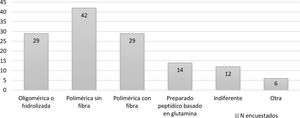
Se evidenció una gran variabilidad en la elección del tipo de dieta (fig. 2). Los encuestados consideraron que las dietas para iniciar la TNPANE en el paciente crítico deberían ser: dieta polimérica sin fibra (n=42), dieta polimérica con fibra (n=29), dieta oligomérica o hidrolizada (n=29) y preparado peptídico basado en glutamina (n=14). En la práctica clínica el 94,29% inician la NE a volúmenes progresivos, frente al 5,71% que la inician a dosis plenas. El 45,71% respondieron que existe evidencia científica para afirmar que aumentar progresivamente el volumen y la complejidad de la dieta podría mejorar la tolerancia enteral (fig. 3 del MS).
Durante el proceso de la transición, el 61,90% de los encuestados respondieron que descuentan las calorías administradas por vía enteral a la nutrición parenteral calculando y ajustando ambos aportes, a diferencia del 35,24% que lo realizan de forma aproximada (fig. 4 del MS). El 71,43% respondieron que, en base a la experiencia, los pacientes que realizan la transición no deberían tener una mayor incidencia de complicaciones gastrointestinales que los que inician directamente la NE (fig. 1). Respecto a las complicaciones gastrointestinales6, consideraron que las más frecuentes son: aumento del residuo gástrico (n=69), distensión abdominal (n=60), diarrea (n=48), regurgitación de la dieta (n=27), vómitos (n=16) y estreñimiento (n=15).
Nuestros resultados muestran una variabilidad importante entre los distintos hospitales que participaron en la encuesta respecto a la TNPANE. Actualmente existen escasas recomendaciones en las guías de práctica clínica y en la literatura científica sobre cuál es el mejor momento para iniciar la transición, cómo progresar en el procedimiento, el efecto de la dieta enteral en la tolerancia o el manejo y la duración necesaria de dicho procedimiento.
Los participantes de la encuesta consideraron que la transición debería conseguir la tolerancia de entre el 60-75% de los requerimientos calóricos y proteicos por vía enteral en un periodo de tiempo que estaría alrededor de las 72h, y debería permitir retirar el aporte nutricional por vía parenteral, sin que exista consenso en el tipo de dieta enteral a utilizar.
El proceso debería ser progresivo durante 48-72h, aunque con una duración variable en base a las características del paciente y el grado de tolerancia a la NE. Cabe considerar que no existiría una necesidad perentoria de suspender inmediatamente el aporte por vía parenteral, aunque se deberían monitorizar estrechamente los aportes calóricos y proteicos de ambos soportes nutricionales para evitar la sobrenutrición7. La transición debería considerarse finalizada una vez el paciente tolere más del 60-75% de la dieta enteral prescrita durante al menos 48-72h.
El desarrollo y la implementación de protocolos basados en la evidencia científica sobre el manejo del tratamiento médico nutricional mejoran la práctica clínica e impactan en el pronóstico de los pacientes críticos8. La falta de evidencia y de consenso en el manejo de esta situación clínica, junto con los resultados de esta encuesta, respaldan la importancia de revisar cuál podría ser la mejor estrategia para optimizar la TNPANE en el paciente crítico.
FinanciaciónNinguna institución proporcionó financiación económica para la realización de esta investigación o preparación de este artículo.
Conflicto de interesesNo hay conflicto de intereses que declarar.
Agradecer a todos los miembros del Grupo de Trabajo de Nutrición Clínica de la Sociedad Española de Farmacia Hospitalaria (SEFH), al Grupo de Trabajo de Metabolismo y Nutrición (GTMyN) de la Sociedad Española de Medicina Intensiva Crítica y Unidades Coronarias (SEMICYUC) y a todos los que han colaborado en la difusión y participación de la elaboración de la encuesta. Este trabajo está hecho en el marco de una tesis doctoral en el Departamento de Medicina de la Universidad Autónoma de Barcelona.