INTRODUCCIÓN
La incidencia de la sepsis grave es elevada (alrededor de 3/1.000 habitantes) con una mortalidad de alrededor del 30%1. La sepsis grave es responsable en EE.UU. de mayor número de muertes anuales que el infarto agudo de miocardio1,2. Datos recientes indican que la incidencia anual de la sepsis grave está aumentando3.
Hasta recientemente no existía ninguna terapia específica disponible para el tratamiento de esta condición. El hallazgo de que el tratamiento con proteína C activada mejora la supervivencia de estos enfermos4, ha renovado el interés por el estudio de terapias que modifican la respuesta coagulopática y proinflamatoria. Por otro lado, revisando el antiguo concepto de que el desequilibrio entre el transporte y el consumo de oxígeno determina un peor pronóstico en la sepsis, otro estudio reciente5 ha demostrado que la resucitación precoz utilizando variables sensibles a la oxigenación tisular (por ejemplo, la saturación venosa central de oxígeno) mejora marcadamente la supervivencia de enfermos con shock que acuden a Urgencias. Finalmente, otros ensayos clínicos han demostrado que la administración de esteroides a dosis bajas en pacientes con shock séptico mejora la supervivencia en estos enfermos6.
Estos avances han conducido, tras décadas durante las cuales no existía evidencia sobre la efectividad de ningún tratamiento de la sepsis, a la propuesta de guías terapéuticas que incluyen estas intervenciones, junto con el control de la glucemia y el uso de volúmenes corrientes ventilatorios de 6 ml/kg (frente a 12 ml/kg), para mejorar la supervivencia de enfermos con sepsis grave en la Unidad de Cuidados Intensivos (UCI)7.
En este contexto, resulta de gran interés el estudio de aspectos epidemiológicos de la sepsis para conocer cuántos enfermos se pueden beneficiar de estos nuevos tratamientos, dónde se encuentran en el hospital y qué factores determinan el pronóstico.
El objetivo primario de este estudio fue estimar la asociación entre parámetros indicativos de retraso y fracaso en la resucitación (como el retraso en la administración de fluidos, y la presencia y duración de la oliguria, la hipotensión y el shock) con la mortalidad en pacientes con sepsis grave. El objetivo secundario fue describir el patrón de algunos aspectos del tratamiento de la sepsis grave, particularmente el tipo de fluidos y de fármacos vasoactivos utilizados.
PACIENTES Y MÉTODO
Se reclutaron enfermos con el diagnóstico de sepsis grave ingresados de forma consecutiva en 7 UCI en España. El diagnóstico de systemic inflammatory response syndrome (SIRS), sepsis y sepsis grave, se hizo de acuerdo con los criterios de la American College of Chest Physicians/Society of Critical Care Medicine (ACCP/SCCM)8. Se requirió la presencia de dos criterios de SIRS y de una disfunción orgánica para el diagnóstico de la sepsis grave. Se definió el momento de diagnóstico de sepsis grave como aquel en el cual se cumplió el último de los tres criterios requeridos. Además, los tres criterios debían estar presentes de forma conjunta en un período de 24 horas. Los signos/síntomas de sepsis grave habían de ser, a juicio del investigador, atribuibles al episodio de sepsis.
Los criterios de SIRS considerados fueron: a) leucocitosis > 12.000/µl o leucopenia < 4.000/µl; b) taquicardia > 90 latidos por minuto; c) fiebre > 38,0º o hipotermia < 35,0º, y d) taquipnea > 20 respiraciones por minuto, necesidad de ventilación mecánica o PaCO2 < 30 mmHg.
Los criterios de disfunción orgánica al ingreso fueron: a) acidosis (pH ≤ 7,30 o EB≤ -5 mEq/l o lactato superior al límite de la normalidad del laboratorio); b) oliguria (diuresis < 0,5 ml/kg ≥ 2 horas tras 500 ml de suero salino, o con presión venosa central [PVC] ≥ 12 mmHg, o el clínico consideró que la volemia era normal); c) hipotensión presión arterial sistólica [PAS] < 100 mmHg durante ≥ 2 horas con volemia considerada normal de acuerdo con los criterios previos); d) cociente presión arterial de O2/fracción inspirada de O2 (PaO2/FiO2) < 250 mmHg; e) deterioro del nivel de conciencia considerado clínicamente significativo; f) ratios internacional normalizado (INR) > 1,20; f) plaquetas < 100.000/µl. Se consideró resolución de la acidosis, oliguria e hipotensión cuando, respectivamente, se reunieron los siguientes criterios: pH ≥ 7,32, lactato ≤ 2 mmol/l, EB ≥ -2 mmol/l, diuresis ≥ 0,5 ml/kg/h, PAS ≥ 100 mmHg (lo cual podía conseguirse con fluidos o con fármacos presores).
Se consideró el inicio de la resucitación cuando se administraron fluidos con la intención de corregir la hipotensión. Específicamente, cuando se administraron al menos 500 ml de suero salino al 0,9% (o 250 ml de coloides) en un máximo de 30 minutos.
Se consideró infección microbiológicamente documentada aquella que se confirmó mediante algún cultivo positivo, y clínicamente documentada aquella cuyo diagnóstico se fundamentó en la visualización de pus (por ejemplo, durante una laparotomía) o en alguna prueba diagnóstica altamente sugerente de infección (por ejemplo, ecografía indicando colecistitis). Se consideró antibioticoterapia adecuada si los microorganismos aislados durante el episodio de sepsis eran susceptibles a los antibióticos administrados durante las primeras 24 horas del episodio.
Se recogió en cada paciente información demográfica, clínica y parámetros de disfunción de órganos. Específicamente, se registró la puntuación Simplified Acute Physiology Score II (SAPS II)9 en las primeras 24 horas tras ingreso en la UCI, la clasificación de McCabe y Jackson10, y la hora de administración de antibióticos, fluidos y fármacos vasoactivos.
Reconociendo la dificultad de determinar con precisión la causa de muerte en pacientes con sepsis grave, se requirió a los investigadores que eligieran una de entre varias posibles causas como la más inmediatamente responsable de la muerte del paciente.
Las diferentes variables se compararon entre supervivientes y fallecidos mediante pruebas no paramétricas (variables cuantitativas) o la prueba del Chi cuadrado (variables cualitativas). El riesgo se expresa como la odds ratio (OR) y su intervalo de confianza al 95% (IC 95%).
Se realizó un análisis multivariante mediante regresión logística binaria para determinar la asociación de cada disfunción orgánica con la mortalidad, ajustando para la presencia de las otras variables indicativas de disfunción orgánica, según un modelo estimativo. Las variables se fueron eliminando (estrategia hacia atrás) del modelo máximo si no modificaban significativamente el Chi cuadrado de la prueba ommibus de los coeficientes del modelo, y si no se observaban cambios en la capacidad discriminativa del modelo (prueba de Hosmer-Lemeshow). El criterio para dejar o eliminar cada variable era un valor de p < 0,05 o de p < 0,10, respectivamente. El diagnóstico de colinealidad no indicó la existencia de este problema en las variables que componen el modelo máximo. El modelo máximo consistía en variables que mostraban asociación con la mortalidad (p < 0,10) de forma univariante (SAPS II, y las variables categóricas oliguria, necesidad de agentes presores y disminución del nivel de conciencia). Otras variables indicativas de disfunción orgánica (cociente PaO2/FiO2 < 250 mmHg, trombocitopenia, prolongación del INR y acidosis) no se incluyeron por no asociarse con la mortalidad en el análisis univariante (p > 0,10). La hipotensión no se incluyó por representar clínicamente la misma información que la necesidad de agentes presores. El retraso en la administración de fluidos, aun cuando no se relacionaba significativamente con la mortalidad, se introdujo en el modelo máximo por ser una variable de interés clínico.
La puntuación SAPS II se categorizó en décadas de puntos. La duración de las diversas disfunciones se midió en horas, hasta un máximo de 168 horas de duración de la disfunción. A los enfermos que fallecieron antes de ese tiempo se les adjudicó una duración máxima de la disfunción (168 horas). De esta forma, se evita que un enfermo presente una corta duración de una disfunción de órgano debido a que fallece de forma precoz.
Los datos se expresan como mediana e intercuartiles, y como OR con los IC 95%, según se indique. Se consideró significativo un valor de p < 0,05.
RESULTADOS
Características demográficas
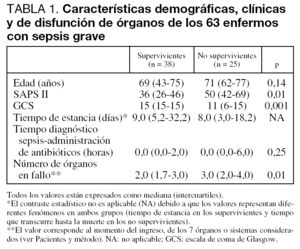
En el grupo estudiado la mediana de edad de los enfermos fue de 69 años (tabla 1). El 55% eran hombres. La mortalidad global del grupo de enfermos con sepsis grave fue del 40%.
La mayor parte de los ingresos fueron médicos (65%) y quirúrgicos no programados (22%). Las infecciones más frecuentes fueron las abdominales y pulmonares (tabla 2).
El 55% de los enfermos presentaban alguna comorbilidad (diabetes mellitus, enfermedad pulmonar obstructiva crónica, hipertensión, insuficiencia renal crónica o inmunodeficiencia), con una mortalidad del 43%, frente al 36% de los enfermos sin comorbilidad (p = 0,37).
La mortalidad según la gravedad de la enfermedad subyacente fue del 38% para enfermedad ausente o no fatal 57% para enfermedad últimamente fatal, y 50% para enfermedad rápidamente fatal.
En comparación con los enfermos que sobrevivieron, los que fallecieron presentaron mayor puntuación SAPS II (p = 0,01), mayor número de órganos disfuncionantes (p = 0,01) y menor puntuación en la escala de coma de Glasgow (GCS) en el momento del ingreso (p = 0,001) (tabla 1).
Disfunción de órganos
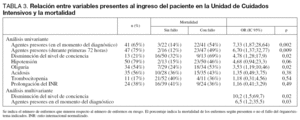
Por lo que respecta a la disfunción de órganos (tabla 3), la mortalidad de los enfermos con fallo de 1, 2, 3, 4 y 5 órganos en el momento del ingreso fue del 18%, 32%, 42%, 62% y 67%, respectivamente.
De entre las disfunciones orgánicas consideradas en el momento del diagnóstico de sepsis, la oliguria y la disminución del nivel de conciencia se relacionaban significativamente con el pronóstico, así como el requerimiento de fármacos presores en el momento del diagnóstico o durante las primeras 72 horas desde el diagnóstico de sepsis grave.
En el análisis multivariante, partiendo del modelo máximo definido previamente, la disminución del nivel de conciencia y la necesidad de agentes presores en el momento del ingreso se relacionaron de forma independiente con la mortalidad (tabla 3).
Tiempo de normalización de la disfunción de órganos
Los enfermos que fallecieron presentaron una mayor duración del tiempo de oliguria (p = 0,01) y de hipotensión (p = 0,06) (tabla 4).
Episodio de sepsis grave
De los 63 episodios de sepsis grave, 52 se desarrollaron dentro de la UCI y 11 ingresaron con sepsis (tabla 1). Sólo 1 caso de los 11 diagnosticados de sepsis grave antes de ingresar en la UCI falleció. La administración de fluidos se inició en el momento del diagnóstico de sepsis grave en la mayoría de los casos (mediana 0,0 tanto para supervivientes como para no supervivientes). Estos hallazgos limitaron gravemente la consecución de uno de los objetivos del estudio (detectar diferencias en la precocidad en la administración de fluidos entre supervivientes y fallecidos).
En el 68% de los casos la infección fue documentada microbiológicamente. Estos enfermos presentaron una mortalidad del 44% (19/43), mientras que la mortalidad de los enfermos en los que no se documentó la infección fue del 30% (6/20, p = 0,21).
Tan sólo 7 enfermos (11%) no recibieron antibióticos adecuados, y presentaron una mortalidad del 57% (4/7), en comparación con una mortalidad del 39% (22/56) de los enfermos que recibieron antibióticos adecuados (p = 0,35).
No se observó una diferencia significativa en la precocidad de la administración de antibióticos en los supervivientes en comparación con los no supervivientes (tabla 1).
Uso de fluidos
Todos los enfermos recibieron suero salino isotónico (tabla 5), el 40% albúmina u otros coloides, 9 pacientes recibieron plasma fresco (2 de ellos no presentaban coagulopatía) y 7 suero salino hipertónico como parte de la resucitación.
Shock y uso de agentes vasoactivos
Cincuenta enfermos presentaron hipotensión como criterio de gravedad de la sepsis, de los cuales 3 respondieron a fluidos sólo, y 47 (75%) precisaron además la administración de agentes presores (tabla 6).
La mortalidad de los enfermos con shock en el momento del diagnóstico fue del 54%, frente al 14% de los enfermos sin shock (p = 0,009).
Los únicos agentes vasoactivos utilizados en los 47 pacientes que los precisaron durante las primeras 72 horas tras el diagnóstico fueron la noradrenalina, la dopamina y la dobutamina. El único caso que recibió dopamina como único agente presentó una corta duración del shock (2 días). Todos los demás casos recibieron noradrenalina sola (60% de los enfermos con hipotensión) o en combinación con dopamina a dosis inferiores a 5 µg/kg/min (32% de los enfermos con hipotensión). Sólo 4 casos (6% del total de enfermos con sepsis grave) recibieron dobutamina, todos ellos en conjunción con noradrenalina.
Causa de muerte
El 72% de los enfermos no supervivientes murieron de causa cardiovascular (hipotensión refractaria o parada cardíaca), y el 20% de limitación del esfuerzo terapéutico. Sólo un caso murió de hipoxemia refractaria (tabla 7).
DISCUSIÓN
Los principales hallazgos de este estudio son: a) la asociación entre el tiempo de normalización de parámetros de resucitación con la mortalidad; b) la mayor asociación del fallo cardiovascular con la mortalidad en comparación con la disfunción de otros órganos, y c) la descripción del patrón de uso de agentes presores en pacientes en shock.
Por lo que respecta a los datos generales de la serie estudiada, la edad media de nuestros pacientes, puntuación SAPS II, tiempo de estancia en la UCI y mortalidad se encuentra en el rango descrito en otros estudios sobre sepsis grave2-4,11.
La relación de la disfunción de órganos con la mortalidad ha sido descrita previamente3,11. En efecto, el número medio de órganos que fallan al ingreso es mayor en no supervivientes que en supervivientes, y encontramos una mortalidad creciente de acuerdo con el fallo de mayor número de órganos al ingreso. El análisis de la relación de la mortalidad con las variables presentes al ingreso indicó que la oliguria, la disminución del nivel de conciencia y la necesidad de fármacos presores se asociaban con el aumento de la mortalidad. En el análisis multivariante, tanto la disminución del nivel de conciencia como la necesidad de fármacos presores se asociaban con el incremento de la mortalidad. Estos datos reflejan la importancia de la hipoperfusión tisular y el shock como factores asociados al pronóstico final.
Cincuenta enfermos presentaron hipotensión como criterio de gravedad de la sepsis. De ellos, 3 respondieron a fluidos sólo, y 47 (75% del total de pacientes con sepsis grave) precisaron además la administración de agentes presores. El shock es el principal criterio de gravedad de nuestra serie de enfermos con sepsis grave. La mortalidad de los enfermos que carecen de cualquier fracaso de órganos es considerablemente elevada. Sin embargo, la mortalidad de los pacientes sin necesidad de fármacos presores en el momento del diagnóstico es tan sólo del 14% (disminuyendo al 12% si no precisan agentes presores durante las primeras 72 horas desde el diagnóstico), en comparación con un 54% de aquellos que precisan soporte presor. Considerando las disfunciones de órganos presentes al ingreso y su relación con la mortalidad, la mayor OR es la correspondiente a la necesidad inicial de fármacos presores. Finalmente, en un modelo estimativo multivariante, la necesidad inicial de fármacos presores, en conjunción con la disminución del nivel de conciencia, se asoció con un aumento de la mortalidad tras ajustar para la gravedad de la enfermedad medida por la puntuación SAPS II. Estos hallazgos soportan el concepto de que es el shock, como manifestación de la disfunción cardiovascular, el factor más fuertemente asociado con la mortalidad de la sepsis grave, de forma más íntima que la disfunción de otros órganos.
En la actualidad no se dispone de información sobre cómo son resucitados los enfermos con sepsis grave en nuestro medio. Esta información es muy relevante a la luz de la insuficiente evidencia para soportar el uso de un tipo u otro de fluidos, y de que el uso de albúmina podría asociarse con un mejor pronóstico, tal como sugiere un análisis de subgrupos de un ensayo clínico recientemente publicado12. Nuestros datos, aun cuando corresponden a un pequeño tamaño muestral, indican una preponderancia del uso de fluidos cristaloides isotónicos. Es interesante observar que un elevado número de pacientes reciben coloides como parte de la resucitación: un 40% de los pacientes reciben coloides, incluyendo un 8% que recibieron albúmina. Otra opción, aunque poco frecuente, fue el uso de fluidos hipertónicos.
En lo que se refiere al uso de los fármacos presores, podemos concluir que la preferencia en España sobre el soporte presor de pacientes con shock séptico en los centros participantes es claramente la administración de noradrenalina como único agente (en aproximadamente los dos tercios de los casos en shock), o en conjunción con dosis bajas de dopamina (en un tercio de los casos).
Un objetivo principal de este estudio observacional era estimar la asociación entre parámetros indicativos de retraso y fracaso en la resucitación con la mortalidad en pacientes con sepsis grave. Entre las variables relacionadas con la precocidad en el tratamiento y el éxito en la resucitación se pueden encontrar el tiempo de retraso en la administración de fluidos; el tiempo de retraso en la administración de antibióticos; el tiempo de normalización de la acidosis, la oliguria y la hipotensión, y el tiempo durante el que se requieren fármacos presores. En nuestro estudio, debido al pequeño número de enfermos diagnosticados de sepsis grave antes de ingresar en la UCI (n = 11), sólo uno de los cuales falleció, no hemos podido valorar la diferencia en el tiempo de retraso de administración de fluidos desde el momento del diagnóstico de sepsis grave. No obstante estas limitaciones, hemos encontrado que los enfermos con sepsis grave que fallecen presentan una mayor duración del tiempo de oliguria y, de forma casi significativa, del tiempo de hipotensión, indicando una relación entre una resucitación deficiente y el pronóstico.
La principal causa de muerte fue la de origen cardiovascular (hipotensión refractaria o parada cardíaca), en el 72% de los casos que fallecieron. La siguiente causa de muerte a considerar, atribuida en un 20% de los fallecidos, fue la limitación del esfuerzo terapéutico. Otras causas, como la hemorragia o la hipoxemia refractaria, fueron mucho menos frecuentes. Estos datos indican que, entre todos los fracasos posibles de órganos, el fracaso cardiovascular es el que más frecuentemente se considera implicado en la muerte del paciente con sepsis grave.
Este estudio fue diseñado con el objetivo de llevar a cabo una experiencia piloto para el estudio de la sepsis y el shock por un grupo multicéntrico formado por especialistas interesados en el estudio de este tema. Algunos de los resultados de nuestro estudio no alcanzan la significación estadística debido a falta de poder estadístico con relación al pequeño tamaño muestral. Muchas preguntas quedan aún por contestar, incluyendo la relación de la mortalidad con variables como el tiempo de retraso desde el diagnóstico de sepsis grave hasta la admisión en la UCI, el tiempo de retraso de la administración de fluidos, el tipo de documentación de la sepsis (microbiológica o no), el tipo de fluidos y fármacos vasoactivos empleados durante la resucitación, etc.
El presente estudio demuestra la relación entre la duración de la hipoperfusión tisular y el shock con la mortalidad en la sepsis grave. Debido posiblemente a las limitaciones comentadas de este estudio, no hemos podido demostrar una relación entre el retraso en la resucitación y el pronóstico. Nuestros hallazgos soportan el concepto de que la aplicación de medidas terapéuticas que eviten o disminuyan la duración de la hipoperfusión tisular puede mejorar el pronóstico de la sepsis grave.