Evaluar la calidad de la reanimación cardiopulmonar (RCP) de personas no expertas guiada por una aplicación móvil con retroalimentación en tiempo real.
DiseñoEstudio cuasi-experimental de corte transversal.
ParticipantesUna muestra de 113 estudiantes de enfermería sin experiencia ni formación en RCP participaron en el estudio.
IntervencionesSe realizaron tres test de RCP solo manos con compresiones continuas: 1)RCP sin dispositivo; 2)RCP con el teléfono apagado, y 3)RCP guiada por APP. Se aleatorizaron tres aplicaciones diferentes (Pocket CPR®, CPR Pro® y Massage cardiaque et DSA®). Los tres test se realizaron de forma consecutiva, aleatorizados y separados 30min entre cada uno. Se utilizó el maniquí Laerdal Resusci Anne QCPR (Stavanger, Noruega) software 2.0.0.14.
Variables de interés principalesAplicaciones utilizadas. Variables demográficas para caracterizar a la muestra. Variables independientes: media de profundidad, ritmo medio, porcentaje de posición correcta de mano, porcentaje de compresiones con reexpansión correcta, porcentaje de compresiones con profundidad correcta, porcentaje de compresiones al ritmo correcto, calidad global de la RCP.
ResultadosLa calidad global de la RCP fue del 33,3%±32,7 para Pocket CPR, del 10,9%±22,72 para CPR Pro y del 7,8%±9,2 para Massage cardiaque et DSA. Con ninguna de las APP se consiguen mejorías estadísticamente significativas. El porcentaje de tiempo que el reanimador consiguió mantener el ritmo correcto mejoró con el uso de las tres APP.
ConclusionesLa RCP guiada por APP no mejoró la calidad global de las compresiones durante la reanimación, si bien mejoró el porcentaje de compresiones realizadas a un ritmo correcto.
To evaluate the quality of cardiopulmonary resuscitation (CPR) by lay people when guided by a mobile phone application with real-time feedback, with the comparison of three different mobile phone applications (APPs).
DesignA cross-sectional quasi-experimental study was carried out.
ParticipantsA sample of 113 nursing students participated in the study.
InterventionsThree hands-only CPR tests with continuous compressions were performed: (i)without external help; (ii)with the mobile phone turned off; and (iii)guided by APP. Three different APPs were randomly assigned (Pocket CPR®, CPR Pro®> and Massage cardiaque et DSA®). The mannequin Laerdal Resusci Anne QCPR (Stavanger, Norway) 2.0.0.14 software was used.
Variables of primary interestAPPs used. Demographic variables characterizing the study sample. Independent variables: mean depth, mean rate, percentage of correct hand positioning, percentage of compressions with correct re-expansion, percentage of compressions with correct depth, percentage of compressions at the correct rate, and overall quality of CPR.
ResultsOverall CPR quality was 33.3% ± 32.7 using Pocket CPR, 10.9% ± 22.72% using CPR Pro and 7.8% ± 9.2 using Massage cardiaque et DSA. None of the APPs produced a statistically significant improvement. The percentage of time that the resuscitator managed to maintain a correct compression rate improved when using all three APPs.
ConclusionsCardiopulmonary resuscitation guided by phone APPs did not improve the overall quality of compressions during resuscitation, though it improved the percentage of compressions performed at the correct rate.
Se estima que en España se producen anualmente unas 50.000 paradas cardiorrespiratorias (PCR) a nivel extrahospitalario que originan hasta el 10% del número total de fallecidos1,2. Uno de los retos actuales es aumentar la tasa de testigos que intervienen en la parada cardiaca extrahospitalaria (PCEH)3-5 y mejorar la calidad de la reanimación cardiopulmonar (RCP), pues con frecuencia no cumple con las recomendaciones actuales6,7.
En este esfuerzo por transformar la sociedad hacia una conciencia proactiva hacia la RCP, la tecnología móvil, las redes sociales y los soportes digitales están contribuyendo al aprendizaje y entrenamiento en resucitación de la población especialmente joven8.
Las aplicaciones móviles para teléfonos inteligentes (APP) se han posicionado como plataformas para el aprendizaje9, para la localización de testigos próximos al incidente10, y también han pretendido simular a los dispositivos que proveen feedback en la realización de las compresiones torácicas y ventilaciones11,12, ya que estos han demostrado una mejora en la calidad de la RCP13.
Gran parte de estas APP utilizan la información del acelerómetro en los diferentes ejes para traducir esos datos en los valores de profundidad, ritmo y número de compresiones, por lo que se necesita mantener el dispositivo en contacto con las manos durante las RCP. Sin embargo, poco se sabe de las interferencias que pueda suponer realizar compresiones torácicas con un teléfono móvil en las manos o de la capacidad de seguimiento de la información de la APP y si esto puede influir en la calidad de la RCP.
El objetivo de este estudio ha sido evaluar la calidad de la RCP de personas no expertas guiada por aplicación móvil (APP) con retroalimentación en tiempo real.
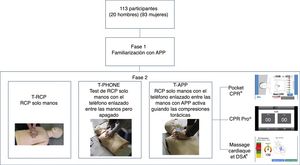
Material y métodoSe realizó un estudio cuasi-experimental de corte transversal. La aleatorización se llevó a cabo de manera intergrupal (asignar la APP a utilizar) e intragrupo (asignar el orden de los test). Se comparó la calidad de la RCP en tres situaciones: 1)RCP sin dispositivo [T-RCP]; 2)RCP con el teléfono apagado [T-PHONE], y 3)RCP guiada por APP aleatorizando tres aplicaciones diferentes [T-APP].
MuestraUna muestra de conveniencia de 113 estudiantes de primer curso del grado de enfermería fue invitada a participar en este estudio. Los criterios de inclusión fueron que usasen de forma habitual un Smartphone y que no tuviesen formación y/o conocimientos de RCP. Los criterios de exclusión fueron que tuviesen formación o experiencia en RCP o cualquier impedimento físico que les limitase para realizar el experimento.
Todos los sujetos fueron informados por escrito de los objetivos del estudio y otorgaron su consentimiento informado. Se les indicó que no serían ni recompensados ni perjudicados por participar. Los resultados fueron anonimizados mediante código aleatorio. Esta investigación respetó los principios éticos de la declaración de Helsinki.
Por tratarse de un estudio de simulación con maniquís no fue necesaria la aprobación por el Comité de Ética.
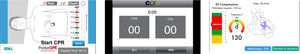
APP y SmartphoneLas siguientes APP gratuitas para IOS con feedback durante la RCP fueron usadas en esta investigación(fig. 1):
- a)
Pocket CPR® (Zoll Medical Coporation, Chelmsford, MA, EE.UU.). Ofrece retroalimentación sonora con mensajes de voz, información visual con ritmo de compresiones por minuto y profundidad de las compresiones, metrónomo y mide el tiempo de RCP.
- b)
CPR Pro® (Ivor Medical, Leeds, Reino Unido). Ofrece feedback del ritmo de compresiones por minuto, metrónomo y cuenta el número de compresiones.
- c)
Massage cardiaque et DSA® (MC et DSA) (Imaios, Montpellier, Francia). Ofrece feedback de profundidad y ritmo de compresiones por minuto, cuenta el número de compresiones, metrónomo y mide el tiempo de RCP.
Todas la aplicaciones fueron instaladas en un teléfono Iphone5S® (Apple Inc, Cupertino, CA, EE.UU.).
Familiarización técnicaPara no incurrir en un sesgo de uso y poder testar la aplicación con mayor fiabilidad, se realizó una fase de familiarización con las indicaciones de la APP con la que realizarían la prueba y con la forma de sujetar el teléfono durante las compresiones. En el momento en el que se iba a iniciar el test un instructor acreditado por el Plan Nacional de RCP indicó a los sujetos «debe comprimir en el centro del pecho de forma ininterrumpida». Ningún participante realizó compresiones sobre el maniquí antes de los diferentes test.
Test de RCP y maniquíCada participante realizó tres test de RCP solo manos de dos minutos de duración cada uno(fig. 2):
- 1)
Test de RCP sin dispositivo [T-RCP].
- 2)
Test de RCP con el teléfono enlazado entre las manos pero apagado [T-PHONE].
- 3)
Test de RCP con teléfono enlazado entre las manos con APP activa guiando las compresiones torácicas [T-APP].
Para evitar el efecto del aprendizaje se aleatorizó el orden de los test, y para minimizar el efecto de la fatiga, cada RCP fue distanciada 30min.
El maniquí usado para la medición de la RCP ha sido Laerdal Resusci Anne QCPR (Stavanger, Noruega).
VariablesSe recogieron los datos demográficos para caracterizar a la muestra. Las variables independientes fueron la media de profundidad en mm (MP), el ritmo medio de compresiones por minuto (RM), el porcentaje de posición correcta de manos (CPM), el porcentaje de compresiones con reexpansión correcta (CRC), el porcentaje de compresiones con profundidad correcta (CPC), el porcentaje de compresiones al ritmo correcto (RC) y la calidad global (QRCP) de acuerdo a las guías ERC 201514. Estas variables fueron recogidas con el software Laerdal Resusci Anne Wireless SkillReporter versión 2.0.0.14 (Stavanger, Noruega). El software Resusci Anne Wireless SkillReporter® proporciona un parámetro general, denominado calidad de la reanimación (QRCP), calculado en base a cuatro variables del masaje cardiaco (profundidad, ritmo, posición de manos y reexpansión). Esta es una variable de uso muy frecuente en la investigación con simuladores Laerdal15-17. El resultado proporcionado va del 0 al 100%. Si el rendimiento de RCP se desvía del estándar, la puntuación se reduce. Cuanto mayor es la desviación, más se reduce la puntuación. Para la variable QRCP se aceptó como RCP de calidad la que superara el 70%18.
Análisis estadísticoEl análisis estadístico se realizó con el software IBM SPSS Statistics versión 20 (SPSS, INC, Chicago, Illinois, EE.UU.). Los resultados son presentados en medidas de tendencia central (media) y de dispersión (desviación típica e intervalo de confianza). Para comprobar la normalidad de la muestra se realizó el test de Kolmogorov-Smirnov. Para el análisis intragrupo se usó un ANOVA de medidas repetidas con corrección de Bonferroni para las variables con distribución normal, y el test de Friedman para las que no cumplían este supuesto. Para realizar la comparación por pares en estas variables se utilizó el test de suma de rangos de Wilcoxon. Se estableció un nivel de significación <0,05.
Por último, se comprobó el tamaño del efecto en todas las comparaciones por pares. Para ello se utilizó el test de Cohen para las variables con distribución normal y el test de Rosenthal para las variables con distribución no normal. Para describir el tamaño del efecto (ES) se siguieron los parámetros asignados por Cohen19 y ampliados por Rosenthal20: trivial (<0,2), pequeño (0,2-0,5), moderado (0,5-0,8), grande (0,8-1,3) y muy grande (>1,3).
ResultadosLa muestra total (n=113) estaba compuesta por un 82,3% de mujeres (n=93) y un 17,7% de hombres (n=20). La edad media de las mujeres participantes fue de 19,7±4,2años; la de los hombres, de 18,9±1,4años.
Los datos correspondientes a la realización de los test de RCP se muestran en las tablas 1 y 2.
Resultados de las variables que muestran los promedios en las pruebas de reanimación cardiopulmonar (RCP)
| T-RCP | T-PHONE | APP | T-APP | T-RCP×T-PHONE (ES) | T-RCP×T-APP (ES) | T-PHONE×T-APP (ES) | |
|---|---|---|---|---|---|---|---|
| Media (DT) | Media (DT) | Media (DT) | |||||
| MP | |||||||
| (n = 38) | 36,8 (12,1) | 37,2 (11,9) | Pocket CPRa | 39,3 (9,8) | NS | NS | NS |
| (n = 39) | 35,2 (12,1) | 34,0 (12,8) | CPR Prob | 29,8 (12,1) | NS | 0,34 (0,003) | 0,35 (0,002) |
| (n = 36) | 30,8 (11,2) | 33,4 (10,0) | MC et DSAa | 29,2 (9,3) | NS | NS | 0,45 (0,01) |
| RM | |||||||
| (n = 38) | 115,4 (19,5) | 114,3 (21,2) | Pocket CPRb | 111,0 (8,8) | NS | NS | NS |
| (n = 39) | 123,4 (24,6) | 124,1 (22,7) | CPR Prob | 113,7 (13,7) | NS | 0,30 (0,01) | 0,35 (0,002) |
| (n = 36) | 118,7 (23,5) | 114,1 (19,7) | MC et DSAb | 109,0 (20,2) | NS | NS | NS |
DT: desviación típica; MP: media de profundidad, en milímetros; NS: no significativo; RM: ritmo medio, en compresiones por minuto; T-APP: test de RCP con el teléfono enlazado entre las manos con APP activa; T-PHONE: test de RCP con el teléfono entre las manos pero apagado; T-RCP: test de RCP sin dispositivo.
ANOVA de un factor con corrección de Bonferroni (p<0,05). Tamaño del efecto (ES) con test de Cohen para calcular el tamaño del efecto: trivial (<0,2), pequeño (0,2-0,5), moderado (0,5-0,8), grande (0,8-1,3) y muy grande (>1,3).
Test de Friedman. Para la comparación por pares se utilizó el test de suma de rangos de Wilcoxon con corrección de Bonferroni (p<0,017). Tamaño del efecto (ES) con test r de Rosenthal para calcular el tamaño del efecto: trivial (<0,2), pequeño (0,2-0,5), moderado (0,5-0,8), grande (0,8-1,3) y muy grande (>1,3).
Resultados de las variables porcentuales en las pruebas de reanimación cardiopulmonar (RCP)
| T-RCP | T-PHONE | APP | T-APP | T-RCP×T-PHONE (ES) | T-RCP×T-APP (ES) | T-PHONE×T-APP (ES) | |
|---|---|---|---|---|---|---|---|
| Media (DT) | Media (DT) | Media (DT) | |||||
| CPM | |||||||
| (n = 38) | 77,7 (39,4) | 69,8 (39,5) | Pocket CPRa | 84,9 (28,4) | NS | NS | NS |
| (n = 39) | 84,7 (36,4) | 92,0 (26,9) | CPR Proa | 85,8 (33,6) | NS | NS | NS |
| (n = 36) | 77,9 (39,1) | 86,7 (30,4) | MC et DSAa | 92,8 (21,9) | NS | NS | NS |
| CRC | |||||||
| (n = 38) | 69,6 (33,6) | 70,7 (37,8) | Pocket CPRa | 75,3 (32,6) | NS | NS | NS |
| (n = 39) | 69,4 (35,1) | 64,9 (36,9) | CPR Proa | 72,9 (37,4) | NS | NS | NS |
| (n = 36) | 75,4 (29,8) | 71,0 (37,5) | MC et DSAa | 78,1 (32,3) | NS | NS | NS |
| CPC | |||||||
| (n = 38) | 17,8 (26,5) | 14,5 (28,1) | Pocket CPRa | 19,8 (29,1) | NS | NS | NS |
| (n = 39) | 14,2 (27,6) | 5,6 (16,7) | CPR Proa | 7,2 (18,5) | NS | NS | NS |
| (n = 36) | 3,9 (9,9) | 5,8 (12,0) | MC et DSAa | 3,1 (16,7) | NS | NS | NS |
| RC | |||||||
| (n = 38) | 43,16 (37,7) | 28,3 (34,2) | Pocket CPRa | 76,3 (28,7) | NS | 0,44 (<0,001) | 0,53 (<0,001) |
| (n = 39) | 42,4 (39,0) | 34,5 (39,5) | CPR Proa | 68,1 (37,4) | NS | 0,35 (0,002) | 0,41 (<0,001) |
| (n = 36) | 27,7 (35,9) | 39,1 (38,9) | MC et DSAa | 59,1 (37,9) | NS | 0,34 (0,004) | NS |
| QRCP | |||||||
| (n = 38) | 33,1 (34,6) | 21,0 (28,1) | Pocket CPRa | 33,3 (32,7) | NS | NS | NS |
| (n = 39) | 16,3 (24,9) | 19,5 (25,6) | CPR Proa | 10,9 (22,7) | NS | NS | NS |
| (n = 36) | 10,5 (18,9) | 18,3 (25,6) | MC et DSAa | 7,8 (9,2) | NS | NS | 0,30 (0,01) |
CPC: compresiones con profundidad correcta, en porcentaje; CPM: compresiones con posición de manos correcta, en porcentaje; CRC: compresiones con reexpansión correcta, en porcentaje; DT: desviación típica; NS: no significativo; QRCP: calidad de la RCP, en porcentaje; RC: ritmo correcto durante la prueba, en porcentaje; T-RCP: test de RCP sin dispositivo; T-PHONE: test de RCP con el teléfono entre las manos pero apagado; T-APP: test de RCP con el teléfono enlazado entre las manos con APP activa.
Test de Friedman. Para la comparación por pares se utilizó el test de suma de rangos de Wilcoxon con corrección de Bonferroni (p<0,017). Tamaño del efecto (ES) con test r de Rosenthal para calcular el tamaño del efecto: trivial (<0,2), pequeño (0,2-0,5), moderado (0,5-0,8), grande (0,8-1,3) y muy grande (>1,3).
Analizando los valores absolutos según las recomendaciones de la ERC14 (tabla 1) para la variable MP se encontraron valores significativamente inferiores al utilizar las APP CPR Pro y MC et DSA en comparación con T-PHONE, con un tamaño del efecto pequeño (0,35 y 0,45, respectivamente). La APP CPR Pro también mostró valores significativamente inferiores en comparación con T-RCP, con un tamaño del efecto pequeño (0,34).
En el análisis de RM se aprecia que los grupos Pocket CPR y MC et DSA mantienen la media de RM dentro de las recomendaciones de la ERC al realizar las tres pruebas (no se encuentran diferencias significativas). Sin embargo, en el grupo CPR Pro, en el que T-RCP y T-PHONE no alcanzan las recomendaciones de la ERC, se aprecian diferencias significativas al realizar T-APP (0,30 vs T-RCP y 0,35 vs T-PHONE), mostrándose un valor medio dentro de las recomendaciones (113,7 compresiones por minuto).
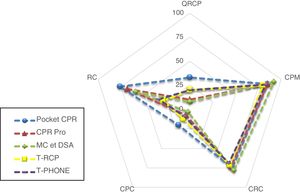
En el análisis de los valores porcentuales de la RCP (tabla 2 y fig. 3) se observa que para las variables CPM, CRC y CPC ninguna de las APP utilizada mostró mejorías o empeoramiento significativos al compararlos con T-RCP y T-PHONE (p>0,017).
Gráfico comparativo de valores porcentuales de RCP.
CPC: compresiones con profundidad correcta, en porcentaje; CPM: compresiones con posición de manos correcta, en porcentaje; CRC: compresiones con reexpansión correcta, en porcentaje; QRCP: calidad de la RCP, en porcentaje; RC: ritmo correcto durante la prueba, en porcentaje; T-APP: test de RCP con el teléfono enlazado entre las manos con APP activa; T-PHONE: test de RCP con el teléfono entre las manos pero apagado; T-RCP: test de RCP sin dispositivo;
En la variable RC, que representa el porcentaje de compresiones con un ritmo entre 100 y 120 compresiones por minuto, se encontraron resultados significativamente mayores al comparar T-APP con T-RCP. Los tamaños del efecto al utilizar las diferentes APP fueron los siguientes: Pocket CPR: 0,44; CPR Pro: 0,35; MC et DSA: 0,34.
Además, en las APP Pocket CPR y CPR Pro también se observaron porcentajes significativamente mayores al compararlos con la prueba T-PHONE, siendo el tamaño del efecto en el primer caso de 0,53 y en el segundo de 0,41.
Analizando la calidad global de la RCP, expresada en la variable QRCP, los valores obtenidos son siempre inferiores al 34% en todas las pruebas. Con ninguna de las APP se consiguen mejorías estadísticamente significativas, observándose incluso un descenso de la calidad significativo al comparar la APP MC et DSA con la prueba T-PHONE.
DiscusiónNuestro estudio investigó la eficacia de las compresiones torácicas comparando tres APP (T-APP): Pocket CPR®, CPR Pro® y MC et DSA® con RCP sin dispositivo (T-RCP) y RCP con el teléfono apagado (T-PHONE). Los sujetos de este estudio no mejoraron los resultados con la RCP guiada por APP y en algunos casos incluso empeoraron.
Este estudio surge de las numerosas investigaciones sobre la RCP con feedback y la mejora de la calidad de la reanimación tanto de legos como de profesionales de la salud12,21-24. Varios estudios han mostrado que diferentes dispositivos que ofrecen feedback aumentan la calidad de las compresiones torácicas, especialmente ritmo y profundidad, cuando son utilizados por personas con formación en RCP25,26. Los estudiantes de esta investigación no tenían formación previa y su primer contacto con la RCP fue la familiarización inicial con la APP antes de los test. La falta de práctica instrumental puede ser un importante factor limitante, al igual que en estudios con socorristas en los que se ventila mejor boca a boca y no con balón resucitador27, o en estudios sobre intubación en los que se obtienen mejores resultados sin intubar28. En ocasiones los mecanismos diseñados para mejorar la RCP, si no se tiene la formación, el entrenamiento o la experiencia, no consiguen su finalidad.
Un dispositivo de retroalimentación debe utilizarse cuando existen pruebas estadísticas de validez y fiabilidad como herramienta de medición29. En esta línea, y siguiendo las recomendaciones de la US Food and Drug Administration30, es necesaria una regulación sobre las APP médicas de forma que se asegure su validez y fiabilidad. Las APP de este estudio no mejoraron la profundidad de la compresión, quizá por la falta de habilidad de los reanimadores, por la falta de precisión de la APP o por la incomodidad que puede generar realizar RCP con el teléfono enlazado en las manos. Otros dispositivos que liberan las manos están disponibles en el mercado y pueden ser una alternativa31.
Aunque existen varias aplicaciones para entrenamiento en resucitación, no todas se ciñen a las recomendaciones de las sociedades científicas y no están testadas su precisión y usabilidad32. Debido a esto, la calidad de la reanimación puede variar dependiendo del dispositivo de feedback utilizado33. En este sentido, el estudio de Park et al.34 evaluó la utilización de la aplicación Pocket CPR colocando el smartphone en tres posiciones (agarrado con la mano, con un brazalete sobre la mano y con un brazalete en el brazo). En cualquiera de los tres casos las mediciones de profundidad de compresión torácica obtenidas no mostraron validez para ninguno de los tres sitios, atribuyendo el error al sistema por el cual se obtienen los datos, el acelerómetro.
En nuestro estudio, las APP han conseguido mantener la frecuencia de compresiones en valores significativamente superiores cuando fue comparada con los otros test. En la RCP guiada por dispositivos con retroalimentación se han encontrado mejoras en cuanto al ritmo35,36. Sin embargo, elementos simples como dispositivos led o metrónomos pueden mejorar esta variable35 sin la necesidad de ocupar las manos con un dispositivo móvil. La profundidad de las compresiones ha sido insuficiente en todos los test realizados, aun con el uso de las APP. No llegar a la profundidad adecuada es un factor concurrente en numerosos estudios con legos37. Diversos motivos pueden provocar una carencia en la profundidad de las compresiones: formación, experiencia o una retroalimentación inexacta.
Las aplicaciones móviles han revolucionado en muchos aspectos el aprendizaje de la RCP8 o la activación de testigos próximos a accidentes, logrando un incremento en la realización de RCP por partes de testigos10. Sin embargo, la utilización de APP como ayuda para la ejecución de la RCP de calidad debe ser estudiada y complementada con evidencias más sólidas.
Limitaciones del estudioLa muestra ha estado compuesta por estudiantes de enfermería, por lo que, a pesar de no tener formación, pueden tener una motivación hacia la RCP diferente a otras poblaciones. Este es un estudio con maniquíes, por lo que los resultados pueden no ser trasladables a la práctica clínica. Los resultados del uso de una APP en una víctima real o en un escenario que no sea simulado pueden generar datos diferentes. Todos los participantes usaron el mismo Smartphone, y esto también puede ser un factor limitante, ya que no todos los teléfonos tienen los mismos tamaños y las mismas prestaciones; por tanto, los hallazgos han de ser tomados con precaución. La falta de entrenamiento técnico para la sujeción del Smartphone o la falta de experiencia de los sujetos puede ser otro factor limitante.
ConclusiónA la vista de los resultados, en esta investigación de simulación y para la muestra estudiada, la RCP guiada por APP en dispositivos móviles no mejoró la calidad de las compresiones durante la reanimación. La única variable que experimentó mejoría usando APP fue el porcentaje de compresiones realizadas a un ritmo correcto. La profundidad media de la compresión parece ser el factor más limitante para alcanzar compresiones de calidad, independientemente del tipo de test o APP. Más estudios son necesarios para ahondar en la utilidad de las aplicaciones móviles como herramientas proveedoras de feedback en la RCP.
Contribución de los autoresFelipe Fernández-Méndez: concepción y diseño del estudio, adquisición de datos, análisis e interpretación de los datos, borrador del artículo y revisión crítica.
Roberto Barcala-Furelos: concepción y diseño del estudio, análisis e interpretación de los datos, revisión crítica.
Martín Otero-Agra: concepción y diseño del estudio, adquisición de datos, análisis e interpretación de los datos y revisión crítica.
María Fernández-Méndez: concepción y diseño del estudio, adquisición de datos, análisis e interpretación de los datos y revisión crítica.
Myriam Santos-Folgar: concepción y diseño del estudio, adquisición de datos, análisis e interpretación de los datos y revisión crítica.
Antonio Rodríguez-Núñez: concepción y diseño del estudio, análisis e interpretación de los datos, revisión crítica.
Todos los autores han aprobado la versión definitiva de este manuscrito.
FinanciaciónLos autores declaran no haber recibido financiación para la realización de este estudio.
Conflicto de interesesEl Dr. Roberto Barcala-Furelos ha participado en el desarrollo de una APP de enseñanza de la RCP (RCP coach®) que no fue testada ni mencionada en este estudio. Los autores declaran no tener conflicto de intereses.