Determinar los factores de riesgo asociados a candidemia en pacientes críticos de 7 unidades de cuidados intensivos de Colombia.
Materiales y métodosEstudio de casos y controles pareado, multicéntrico, retrospectivo, en 7 unidades de cuidados intensivos de 3 hospitales universitarios. Se tomaron datos de duración de la estancia hospitalaria global (incluyendo salas generales) y en la unidad de cuidados intensivos.
ResultadosSe incluyeron 243 participantes (81 casos y 162 controles) entre enero de 2008 y diciembre de 2012. Se aislaron en orden de frecuencia C. albicans, C. tropicalis y C. parapsilosis. Los principales factores de riesgo identificados fueron: tiempo de estancia hospitalaria global>25 días (OR 5,33; IC 95% 2,6-10,9), uso de meropenem (OR 3,75; IC 95% 1,86-7,5), cirugía abdominal (OR 2,9; IC 95% 1,39-6,06) y hemodiálisis (OR 3,35; IC 95% 1,5-7,7). No se encontraron diferencias en mortalidad entre los grupos de pacientes con candidemia y el grupo control (39,5 frente a 36,5%; p=0,66).
ConclusionesSe identificaron como factores de riesgo para candidemia en Colombia la larga estancia hospitalaria, la cirugía abdominal, el uso de meropenem y la hemodiálisis.
Due to the increase in isolation of Candida spp. in critically ill patients, and the high mortality and economic costs which this infection entails, a study was made of the risk factors associated to candidemia in critically ill patients from 7 intensive care units in Colombia.
Materials and methodsA multicenter matched case-control study was conducted in 7 intensive care units of 3 university hospitals. Data on overall length of hospital stay (including both general wards and the intensive care unit) were recorded.
ResultsA total of 243 subjects (81 cases and 162 controls) between January 2008 and December 2012 were included. In order of frequency, C. albicans, C. tropicalis and C. parapsilosis were isolated. The main identified risk factors were: overall length of hospital stay>25 days (OR 5.33, 95% CI 2.6-10.9), use of meropenem (OR 3.75, 95% CI 1.86-7.5), abdominal surgery (OR 2.9, 95% CI 1.39-6.06) and hemodialysis (OR 3.35, 95% CI 1.5-7.7). No differences in mortality between patients with candidemia and controls were found (39.5 vs. 36.5%, respectively, P=.66) were found.
ConclusionsIn Colombia, a long hospital stay, abdominal surgery, the use of meropenem and hemodialysis were identified as risk factors for candidemia.
Dentro de las infecciones adquiridas en la unidad de cuidados intensivos (UCI), el aislamiento de Candida spp. en hemocultivos caracteriza a una población con elevada morbimortalidad1,2. Un análisis retrospectivo del estudio de la prevalencia de infecciones en cuidado intensivo en Europa (EPIC II) encontró que las infecciones por Candida spp. en sangre estaban asociadas a altas tasas de mortalidad y uso de recursos en cuidado intensivo3,4. En Colombia, el género Candida abarca el 99% de las levaduras aisladas en sangre y representa el 5,2% del total de microorganismos aislados en sangre5. Gudlaugsson et al. reportan una mortalidad atribuible a 30 días del 38% y una mortalidad global del 49% en candidemia nosocomial6.
La candidemia ha aumentado en los últimos años en pacientes críticos debido al incremento en la población de riesgo y la sobrevida de los pacientes, la exposición a un mayor número de procedimientos invasivos, la inmunosupresión, el uso de antibióticos de amplio espectro, la alteración de los mecanismos de defensa del huésped, en su inmunidad innata o adquirida, o la alteración de las barreras mucosas relacionadas con el uso de catéteres centrales, la insuficiencia renal en hemodiálisis, la cirugía abdominal, o la neutropenia, entre otros7–12.
Se han desarrollado y validado diferentes reglas de predicción clínica4,13 que involucran tanto los índices de colonización como los factores de riesgo, y que sumados al juicio clínico facilitan el enfoque diagnóstico y el tratamiento oportuno y adecuado de esta afección14–17.
Consideramos que en Colombia, los factores de riesgo para candidemia en los pacientes críticos pueden ser distintos a los encontrados en regiones de Europa y América del Norte, dado que la población colombiana, al igual que la de otros países de América Latina, muestra diferencias en la epidemiología; las especies no albicans causan más del 50% de los episodios de candidemia, y de ellas, las predominantes son C. parapsilosis y C. tropicalis3,6,15. En consecuencia, esta hipótesis nos reta a plantear nuestra propia aproximación al diagnóstico y manejo de esta afección.
El objetivo del estudio es determinar los factores de riesgo asociados al aislamiento de Candida spp. en hemocultivos de pacientes hospitalizados en 7 UCI de 3 hospitales universitarios de Colombia, la frecuencia de las especies de Candida que causan candidemia en la UCI y describir las características epidemiológicas y clínicas de los pacientes que la presentaron, así como la mortalidad en la población estudiada.
Materiales y métodosEstudio observacional analítico de casos y controles, multicéntrico, pareado.
Se tomaron los datos microbiológicos y clínicos relacionados con el aislamiento de Candida spp. en hemocultivos de pacientes hospitalizados entre el año 2008 y el 2012 en una institución de alta complejidad de carácter privado con 2 UCI, una polivalente y otra cardiovascular (37 camas de UCI), un hospital público del mismo nivel de atención con 3 UCI, 2 polivalentes y una cardiovascular (23 camas de UCI), en la ciudad de Bogotá, y un hospital de similares características en la ciudad de Neiva, con 2 UCI polivalentes y un total de 21 camas de UCI. Las 3 instituciones comparten características en lo relacionado con el tipo de población que atienden, destacándose pacientes con enfermedades médicas complejas, cardiovasculares y traumáticas. Los hemocultivos en estas instituciones se procesaron en el Laboratorio de Microbiología de cada una de ellas, con los sistemas automatizados MicroScan®, de Siemens, o Vitek®, de bioMérieux.
Se definió caso como el paciente con aislamiento de Candida spp. en los hemocultivos realizados en la UCI después de 48h de estancia en la unidad, entre el año 2008 y el 2012. Para cada caso se seleccionaron 2 controles, mayores de 18 años, hospitalizados por más de 48h en la misma UCI, que no tuvieran aislamiento de Candida spp. en ningún cultivo ni uso de agentes antimicóticos. Se emparejaron por haber ingresado en la misma UCI de los casos, en la misma época (±3 días) y por edad (±5 años). De los 2 grupos se excluyeron las gestantes, dado que las instituciones no atienden usualmente esta población, y los pacientes con neutropenia, definida como recuento absoluto de neutrófilos menor de 500cél/mm3, para no incurrir en sesgos de selección en la población crítica. Los casos y controles se analizaron desde su ingreso a cada institución, contemplando su tiempo de estancia en salas de hospitalización previo al ingreso en cuidado intensivo, así como su estancia en la unidad.
Dentro de las variables se incluyó: edad, sexo, APACHE II al ingreso en la UCI y el día de la toma de los hemocultivos para los casos, y diabetes mellitus definida como el antecedente o diagnóstico de esta enfermedad en la historia clínica de ingreso. El diagnóstico de ingreso se definió como el diagnóstico principal en la historia clínica de admisión al hospital. Se determinó como tiempo de estancia total de hospitalización el transcurrido desde la admisión hasta el alta hospitalaria; la estancia hasta el desarrollo de la infección fúngica invasiva (para los casos) se consideró desde el ingreso al hospital hasta el día de la toma del hemocultivo positivo para Candida, y se evaluó también el tiempo de estancia en UCI en ambos grupos.
La variable inmunocompromiso se definió como el antecedente de cualquiera de las siguientes: quimioterapia, VIH/sida, trasplante de médula ósea o uso de corticoides por más de 7 días. Se definió antibiótico de amplio espectro como el uso de cualquiera de los siguientes: carbapenémicos, quinolonas, cefalosporinas de tercera y cuarta generación y piperacilina/tazobactam. Se identificaron los pacientes con cirugía abdominal y cirugía cardiovascular, dado que la población incluía 2 UCI cardiotorácicas. Otras cirugías fueron definidas como cualquier procedimiento quirúrgico que no involucrara el acceso a la cavidad abdominal durante la hospitalización. La terapia de diálisis incluyó tratamientos de reemplazo renal continuos e intermitentes en pacientes crónicos o agudos. También se registró el requerimiento de nutrición parenteral y la presencia de sepsis severa o choque séptico.
El desarrollo del estudio fue aprobado por el Comité de Ética y el Comité de Infecciones y Vigilancia Epidemiológica de cada institución participante. Se mantuvo la confidencialidad de la información seleccionada para efectos de datos particulares.
Análisis estadísticoEl tamaño de la muestra se calculó con la función StatCalc del programa Epi Info™, con una significación del 95%, un poder del 80%, un número de controles por caso de 2, un porcentaje de controles expuesto del 40% y un porcentaje de casos expuesto del 69%. Utilizando una OR de 3,3 a partir del estudio de Barberino et al. en Brasil para la variable uso de antibióticos y candidemia15, se obtuvo un tamaño muestral de 105; 35 casos y 70 controles.
Las variables fueron descritas según su categoría: se calcularon medidas de tendencia central y de dispersión para variables continuas, y frecuencias para variables categóricas.
Los datos se analizaron con el programa SPSS® v. 17. Para la comparación de las variables se empleó la t de Student para las de distribución normal y la de Mann-Whitney-Wilcoxon según el escenario, y la de Chi2 para variables categóricas. Se aplicó la prueba de normalidad de Kolmogorov-Smirnov para evaluar la distribución de las poblaciones. Se calculó el riesgo relativo indirecto (OR) como medida de asociación con sus intervalos de confianza y se consideró significación estadística p<0,05. Se realizó un análisis multivariado con las variables que alcanzaron significación estadística en el univariado.
ResultadosEn las 7 UCI de las 3 instituciones participantes se incluyeron un total de 81 casos y 162 controles. La institución con mayor número de camas de UCI aportó el 51% de los casos y controles, el hospital con 23 camas de UCI, el 31%, y el hospital con 21 camas, el 18%. Se incluyeron pacientes que requirieron manejo en cuidado intensivo ya fuera por ingreso directo a las unidades o procedentes de servicios de hospitalización general.
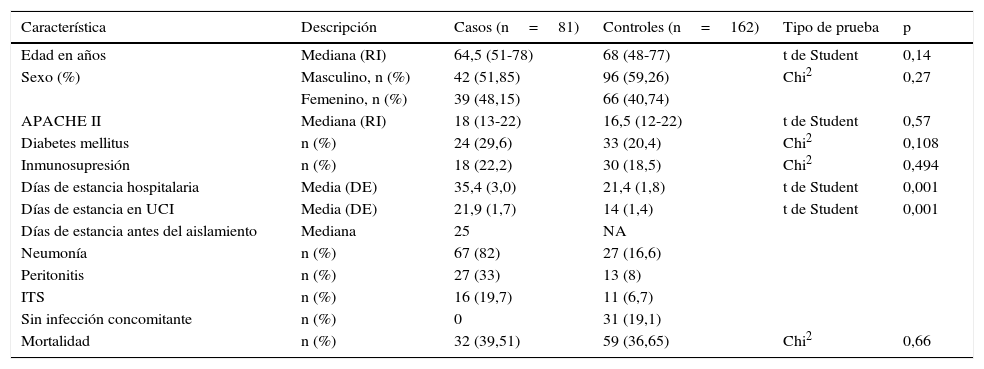
Las características clínicas de los participantes de ambos grupos no difirieron en cuanto a la severidad de la enfermedad, la edad, el género o las comorbilidades como la diabetes mellitus (tabla 1). La mediana de edad para los casos fue de 64,5 (RI 51-78) años y de 68 (RI 48-77) para los controles. La mediana de la puntuación de APACHE II fue de 18 (RI 13-22) para los casos y de 16,5 (12-22) para los controles. La mortalidad fue similar en los 2 grupos, con 32 eventos para los casos (39,51%) y 59 en el grupo de controles (36,65%), p=0,66.
Características de la población
| Característica | Descripción | Casos (n=81) | Controles (n=162) | Tipo de prueba | p |
|---|---|---|---|---|---|
| Edad en años | Mediana (RI) | 64,5 (51-78) | 68 (48-77) | t de Student | 0,14 |
| Sexo (%) | Masculino, n (%) | 42 (51,85) | 96 (59,26) | Chi2 | 0,27 |
| Femenino, n (%) | 39 (48,15) | 66 (40,74) | |||
| APACHE II | Mediana (RI) | 18 (13-22) | 16,5 (12-22) | t de Student | 0,57 |
| Diabetes mellitus | n (%) | 24 (29,6) | 33 (20,4) | Chi2 | 0,108 |
| Inmunosupresión | n (%) | 18 (22,2) | 30 (18,5) | Chi2 | 0,494 |
| Días de estancia hospitalaria | Media (DE) | 35,4 (3,0) | 21,4 (1,8) | t de Student | 0,001 |
| Días de estancia en UCI | Media (DE) | 21,9 (1,7) | 14 (1,4) | t de Student | 0,001 |
| Días de estancia antes del aislamiento | Mediana | 25 | NA | ||
| Neumonía | n (%) | 67 (82) | 27 (16,6) | ||
| Peritonitis | n (%) | 27 (33) | 13 (8) | ||
| ITS | n (%) | 16 (19,7) | 11 (6,7) | ||
| Sin infección concomitante | n (%) | 0 | 31 (19,1) | ||
| Mortalidad | n (%) | 32 (39,51) | 59 (36,65) | Chi2 | 0,66 |
DE: desviación estándar; ITS: infección del torrente sanguíneo; NA: no aplica; UCI: unidad de cuidados intensivos.
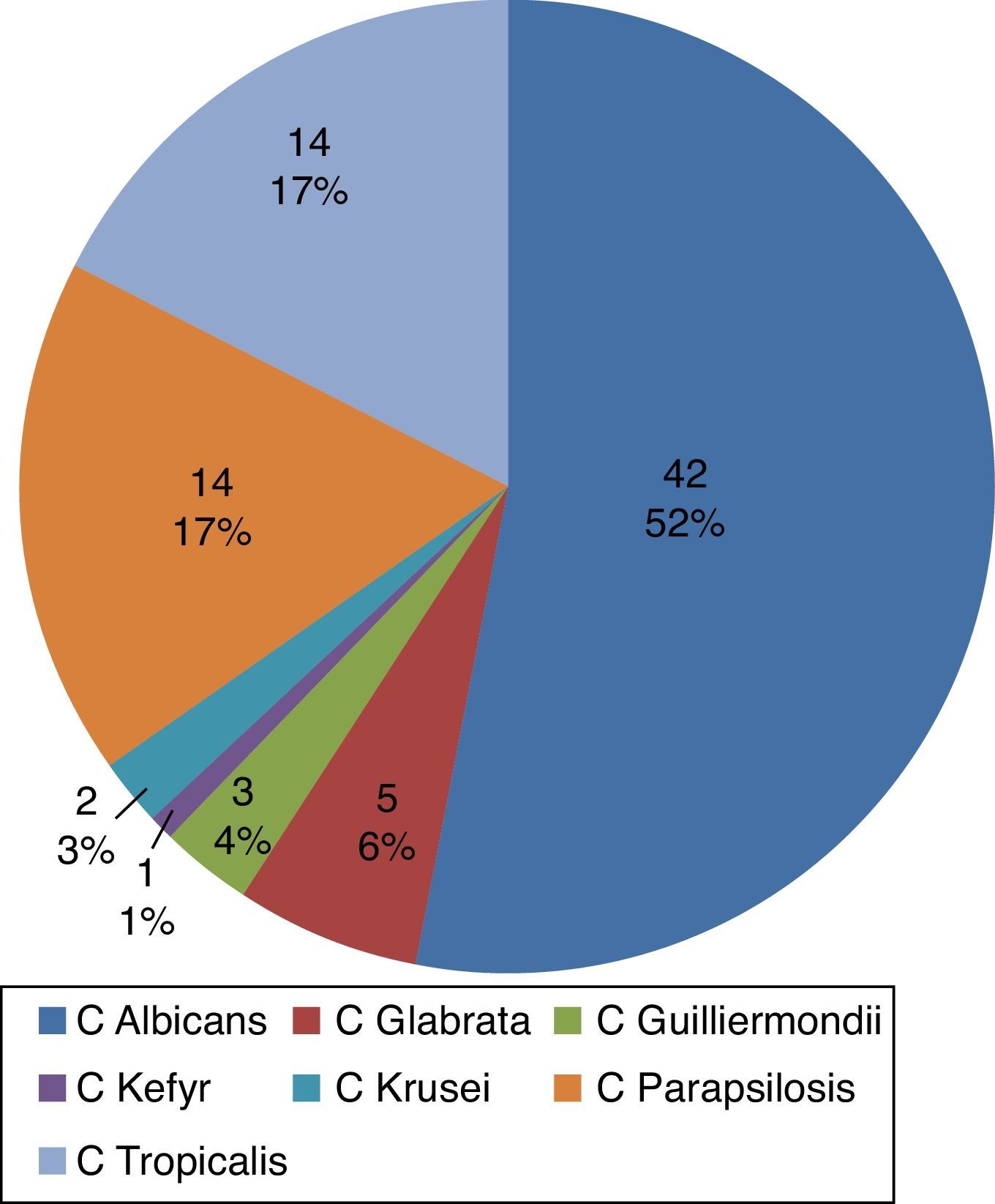
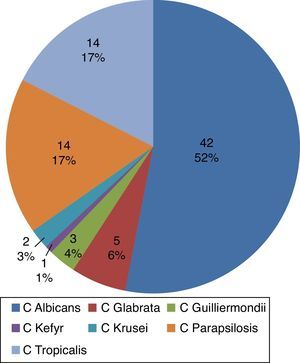
Las especies de Candida más frecuentemente aisladas en sangre fueron C. albicans, C. tropicalis y C. parapsilosis (fig. 1); los diagnósticos de ingreso se agruparon según el sistema funcional afectado; el cardiovascular estuvo comprometido en un 34,5%, seguido del gastrointestinal con un 24,6% y del pulmonar con el 25,3%. Los principales diagnósticos infecciosos concomitantes a la candidemia fueron neumonía (nosocomial o asociada a ventilación mecánica) en 33% de los casos e infección del torrente sanguíneo asociada a catéter (20%). En el grupo de los controles los principales diagnósticos infecciosos fueron peritonitis y neumonía.
Los antibióticos de amplio espectro fueron empleados en el grupo de casos del siguiente modo: meropenem (64%), piperacilina/tazobactam (41,9%) y cefalosporinas de cuarta generación (27,1%), mientras que en los controles, los principales antibióticos utilizados fueron: piperacilina/tazobactam (28,4%) y meropenem (27,6%).
La media de días de estancia hospitalaria para los controles fue de 21,4 (DE 1,4), y de 35,4 (DE 3,0) días para los casos; la media de días de estancia en UCI para los casos fue de 14 (DE 1,4), y en los controles, de 21,9 (DE 1,7), y la mediana de días de estancia antes del aislamiento de Candida spp. en hemocultivos para los casos fue de 25. Se consideraron estos datos (más de 14 días en la UCI o más de 25 días de estancia general de hospitalización) para establecer el punto de corte para comparar el peso de la variable entre los grupos, como factor de riesgo de candidemia.
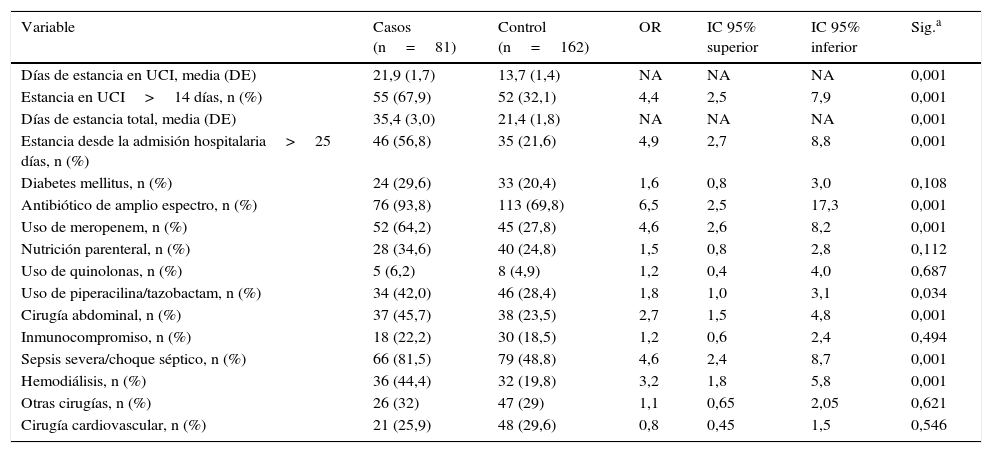
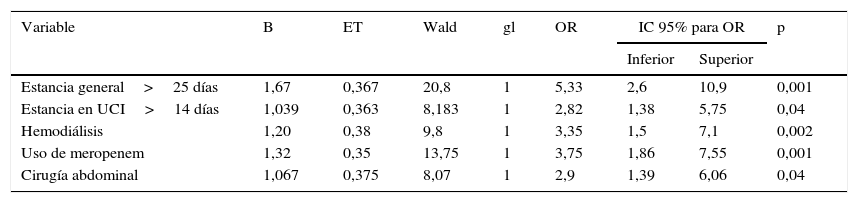
Se realizó inicialmente un análisis univariado (tabla 2). Los factores con significación estadística fueron incluidos en el modelo multivariado (tabla 3). Los factores de riesgo para candidemia identificados fueron el tiempo de estancia hospitalaria global>25 días (OR 5,33; IC 95% 2,6-10,9), la media de días de estancia en UCI para los casos fue de 21,9 (DE 1,7) y en los controles de 14 (DE 1,4), el uso de meropenem (OR 3,75; IC 95% 1,86-7,5), la cirugía abdominal previa (OR 2,9; IC 95% 1,39-6,06) y estar recibiendo terapia de hemodiálisis (OR 3,35; IC 95% 1,5-7,7).
Análisis univariado
| Variable | Casos (n=81) | Control (n=162) | OR | IC 95% superior | IC 95% inferior | Sig.a |
|---|---|---|---|---|---|---|
| Días de estancia en UCI, media (DE) | 21,9 (1,7) | 13,7 (1,4) | NA | NA | NA | 0,001 |
| Estancia en UCI>14 días, n (%) | 55 (67,9) | 52 (32,1) | 4,4 | 2,5 | 7,9 | 0,001 |
| Días de estancia total, media (DE) | 35,4 (3,0) | 21,4 (1,8) | NA | NA | NA | 0,001 |
| Estancia desde la admisión hospitalaria>25 días, n (%) | 46 (56,8) | 35 (21,6) | 4,9 | 2,7 | 8,8 | 0,001 |
| Diabetes mellitus, n (%) | 24 (29,6) | 33 (20,4) | 1,6 | 0,8 | 3,0 | 0,108 |
| Antibiótico de amplio espectro, n (%) | 76 (93,8) | 113 (69,8) | 6,5 | 2,5 | 17,3 | 0,001 |
| Uso de meropenem, n (%) | 52 (64,2) | 45 (27,8) | 4,6 | 2,6 | 8,2 | 0,001 |
| Nutrición parenteral, n (%) | 28 (34,6) | 40 (24,8) | 1,5 | 0,8 | 2,8 | 0,112 |
| Uso de quinolonas, n (%) | 5 (6,2) | 8 (4,9) | 1,2 | 0,4 | 4,0 | 0,687 |
| Uso de piperacilina/tazobactam, n (%) | 34 (42,0) | 46 (28,4) | 1,8 | 1,0 | 3,1 | 0,034 |
| Cirugía abdominal, n (%) | 37 (45,7) | 38 (23,5) | 2,7 | 1,5 | 4,8 | 0,001 |
| Inmunocompromiso, n (%) | 18 (22,2) | 30 (18,5) | 1,2 | 0,6 | 2,4 | 0,494 |
| Sepsis severa/choque séptico, n (%) | 66 (81,5) | 79 (48,8) | 4,6 | 2,4 | 8,7 | 0,001 |
| Hemodiálisis, n (%) | 36 (44,4) | 32 (19,8) | 3,2 | 1,8 | 5,8 | 0,001 |
| Otras cirugías, n (%) | 26 (32) | 47 (29) | 1,1 | 0,65 | 2,05 | 0,621 |
| Cirugía cardiovascular, n (%) | 21 (25,9) | 48 (29,6) | 0,8 | 0,45 | 1,5 | 0,546 |
DE: desviación estándar; IC: intervalo de confianza; NA: no aplica; OR: odds ratio; UCI: unidad de cuidados intensivos.
Análisis multivariado. Factores de riesgo para el desarrollo de candidemia
| Variable | B | ET | Wald | gl | OR | IC 95% para OR | p | |
|---|---|---|---|---|---|---|---|---|
| Inferior | Superior | |||||||
| Estancia general>25 días | 1,67 | 0,367 | 20,8 | 1 | 5,33 | 2,6 | 10,9 | 0,001 |
| Estancia en UCI>14 días | 1,039 | 0,363 | 8,183 | 1 | 2,82 | 1,38 | 5,75 | 0,04 |
| Hemodiálisis | 1,20 | 0,38 | 9,8 | 1 | 3,35 | 1,5 | 7,1 | 0,002 |
| Uso de meropenem | 1,32 | 0,35 | 13,75 | 1 | 3,75 | 1,86 | 7,55 | 0,001 |
| Cirugía abdominal | 1,067 | 0,375 | 8,07 | 1 | 2,9 | 1,39 | 6,06 | 0,04 |
IC: intervalo de confianza; OR: odds ratio; UCI: unidad de cuidados intensivos.
La cirugía abdominal y la terapia dialítica (hemodiálisis) fueron identificadas en nuestro estudio como factores de riesgo para el desarrollo de candidemia, de modo similar a lo que ha sido reportado por otros investigadores1. En comparación con otras publicaciones12,13, la nutrición parenteral no mostró significación como factor de riesgo, lo que puede estar justificado por la baja frecuencia de uso en ambos grupos; adicionalmente, el tiempo de estancia hospitalaria identificando los días de estancia previos al aislamiento en los controles y comparando los grupos basados en la mediana de este dato se evidenció como un factor de riesgo, lo que hace suponer la mayor probabilidad de exposición de los pacientes a múltiples antibióticos e intervenciones diagnósticas y terapéuticas, puesto que no sería plausible biológicamente que solamente la estancia prolongada, ya sea en salas generales de hospitalización o en UCI, fuera suficiente para generar vulnerabilidad a las infecciones.
En un estudio de casos y controles realizado en Nebraska, se buscó establecer una regla de predicción para candidiasis invasiva y se encontraron como factores de riesgo el uso de antibióticos de amplio espectro (p<0,005; OR 2,21; IC 95% 1,29-3,79); catéter venoso central (p<0,001; OR 4,42; IC 95% 1,95-10,02); cirugía abdominal (p<0,001; OR 3,40; IC 95% 2,02-5,70); nutrición parenteral (p<0,001; OR 3,80; IC 95% 2,18-6,63) e inmunosupresores (p<0,001; OR 3,80; IC 95% 2,18-6,63). Los resultados en Nebraska evidenciaron un alto valor predictivo negativo de la regla, lo cual genera un punto de partida y hace pensar en la necesidad de establecer una escala a nivel local que permita identificar la verdadera población en riesgo, disminuyendo así el uso inapropiado de antifúngicos16.
En cuanto al uso previo de antibióticos, el de meropenem tuvo significación estadística, lo que puede estar explicado por la elevada frecuencia de uso en todas la unidades, ya que se empleó en el 64% de los pacientes en el grupo de casos y en el 24% del grupo de controles, denotando que los individuos con candidemia habían sido expuestos previamente de forma importante a antibióticos13,18.
Pasero et al.19, mediante un análisis de regresión logística, evaluaron los principales predictores de candidemia en una UCI cardiovascular en pacientes con estancia mayor a 48h, encontrando la nutrición parenteral, la sepsis severa, el APACHE II y la estancia en UCI mayor de 20 días como factores de riesgo. Solo uno de estos factores, la estancia en UCI, fue identificado en nuestro estudio, donde participaron 2 UCI cardiovasculares.
Nuestros resultados también se asemejan a los hallados por Ostrosky-Zeichner et al.13,17 en un gran estudio de cohorte retrospectiva con pacientes que permanecieron al menos 4 días en UCI en 9 hospitales de Estados Unidos y Brasil, con una incidencia de infección fúngica del 3%, donde los principales factores de riesgo de candidemia fueron el uso de antibióticos sistémicos, catéter venoso central, nutrición parenteral y terapia de hemodiálisis15. Al igual que en este estudio, encontramos que el uso de antibióticos de amplio espectro estuvo asociado con el riesgo de desarrollar candidemia.
Otros factores de riesgo de candidiasis invasiva reconocidos en la literatura, como la diabetes mellitus, no tuvieron significación estadística en nuestro estudio. En lo concerniente a la nutrición parenteral, no encontramos asociación significativa probablemente debido a su baja frecuencia de uso en ambos grupos, relacionado con protocolos de inicio temprano de nutrición enteral en estas UCI. Del mismo modo, la ausencia de relación de candidemia con inmunosupresión como factor de riesgo podría explicarse por el escaso número de pacientes con enfermedades hematológicas malignas u otras condiciones de inmunocompromiso que fueron tratados en estas UCI durante el periodo de estudio.
Por otra parte, se observaron diferencias significativas en cuanto a la estancia en UCI, siendo esta mayor en los pacientes que desarrollaron candidemia en comparación con otros estudios, en los cuales la presentación de la candidemia ocurrió en los primeros 10 días de estadía en UCI. En nuestro estudio la infección fúngica del torrente sanguíneo tuvo una aparición tardía.
En concordancia con lo descrito por otros autores, la mortalidad fue elevada20,21, aunque sin diferencia significativa entre los 2 grupos. Creemos que esto puede ser explicado por el hecho de haber seleccionado los controles de la misma UCI y por ser estas postoperatorias y polivalentes, con pacientes con puntuaciones de APACHE II de ingreso similares.
De forma similar a lo reportado en la literatura mundial1,19 y a lo publicado en el año 2010 por Cortés et al.4 en un estudio epidemiológico de infecciones fúngicas sistémicas en hospitales de alta complejidad en Colombia y en el registro Latinoamericano2,15, en nuestro estudio se evidenció que la especie de Candida más frecuentemente aislada en sangre fue C. albicans (52%), con tendencia a disminuir su proporción con respecto a especies no albicans (C. parapsilosis, C. tropicalis, C. glabrata), encontradas en el 40% de los casos.
Entre las fortalezas del estudio destaca el control de sesgos. Hay que resaltar el adecuado tamaño muestral y que contó con poblaciones comparables en variables distintas a la presencia de candidemia, como edad, sexo, APACHE II, diabetes, inmunosupresión, etc.
Dentro de las limitaciones del estudio se encontró que en los antibióticos analizados como de amplio espectro no se incluyeron los destinados al cubrimiento exclusivo de grampositivos resistentes, como vancomicina; sin embargo, este factor ha sido más frecuentemente descrito en la población pediátrica. Tampoco fue posible analizar los días de exposición a dispositivo intravascular central, dado que no se contó con esta información. No obstante, se lograron identificar los principales factores de riesgo para el desarrollo de candidemia en pacientes críticos a nivel local.
ConclusionesLos factores asociados con la ocurrencia de candidemia en pacientes críticos de Colombia fueron: estancia hospitalaria global mayor a 25 días y mayor a 14 días en UCI, uso de antibióticos de amplio espectro, principalmente meropenem, antecedente de cirugía abdominal mayor y hemodiálisis. Resaltan 2 factores de riesgo que no están contemplados en las reglas de predicción más frecuentemente empleadas en cuidado intensivo, como es el «Candida score»: el uso de antibióticos y la estancia hospitalaria prolongada. No se evidenció asociación con el uso de nutrición parenteral. A pesar de la elevada mortalidad de esta condición, no se encontraron diferencias entre los 2 grupos de observación.
Conflicto de interesesLos autores del presente artículo manifestamos que no tenemos ningún conflicto de intereses para la presentación, evaluación y posible publicación del manuscrito.