La insuficiencia hepática aguda grave (IHAG) consiste en el rápido desarrollo de una insuficiencia hepatocelular en un paciente sin hepatopatía previa. En nuestro medio, la causa más frecuente de este síndrome es la infección por virus hepatotropos, especialmente el virus de la hepatitis B (VHB). Hasta en un tercio de los casos, no obstante, no llega a determinarse la causa de la IHAG1. La aparición de este síndrome tras la infección por el virus del herpes simple (VHS) es infrecuente. Desde la publicación del primer caso en 19692, su aparición ha sido comunicada predominantemente en pacientes inmunodeprimidos, neonatos y gestantes3, siendo excepcional en inmunocompetentes4. Presentamos el caso de una paciente joven y sana que en el transcurso de pocos días, desarrolla una insuficiencia hepática grave sin causa aparente, y desarrolla un fracaso multiorgánico progresivo, falleciendo a los pocos días de su ingreso. La autopsia informó finalmente de la existencia de una extensa necrosis hemorrágica hepática secundaria a infección por virus del herpes simple tipo 1 (VHS-1).
Mujer de 30 años, de nacionalidad italiana sin antecedentes médicos de interés que acude al servicio de urgencias de otro hospital refiriendo astenia y febrícula de 4 días de evolución. Había estado tomando paracetamol e ibuprofeno. Al ingreso presentaba febrícula (37,7°C), y en la exploración se evidenciaron adenopatías laterocervicales y una hepatomegalia dolorosa de 3 traveses de dedo, sin otros hallazgos. Se realiza analítica en la que se observa leucopenia (710 leucocitos/l con 340 neutrófilos) y trombocitopenia (80.000/l), así como una marcada elevación de las enzimas hepáticas (AST 7.611 U/l, ALT 4.040 U/l) con discreta hiperbilirrubinemia (bilirrubina total 2,11mg/dl, directa 2,05mg/dl). Ante la sospecha de una hepatitis aguda de etiología infecciosa o tóxica, la paciente queda ingresada y se solicitan niveles séricos de acetaminofén (indetectables), serología de virus hepatotropos (virus de la hepatitis A, B y C) y no hepatotropos (virus de la inmunodeficiencia humana, citomegalovirus y virus de Epstein-Barr). Todas las serologías arrojan resultados negativos, a excepción de la del VHB, que confirma un estado de inmunización conocido previamente. Dadas las alteraciones del hemograma, se realiza también un aspirado de médula ósea donde no se observan características patológicas. En el transcurso de las siguientes 72h, la paciente sufre un deterioro clínico importante, con aparición de disfunción renal (creatinina de 2,11mg/dl), coagulopatía (TP: 30s, TTPA: 99s, INR: 2,6) y anemización con requerimientos transfusionales (Hb 6g/dl). Ingresa en la unidad de cuidados intensivos (UCI), donde persiste el curso desfavorable, por lo que se decide traslado a nuestro centro para valorar la posibilidad de un trasplante hepático. A su llegada a nuestra unidad, la paciente está consciente y orientada, pero a los pocos minutos presenta disminución del nivel de conciencia e hipotensión refractaria a cristaloides, procediéndose a iniciar soporte vasoactivo e intubación orotraqueal, En la exploración se detecta distensión abdominal, evidenciándose en ecografía abdominal abundante líquido libre compatible con un hemoperitoneo. Se decide practicar una laparotomía exploradora que evidencia abundante derrame peritoneal (aproximadamente 2.500cc) y el hígado con aspecto isquémico, con consistencia indurada, por lo que se toma biopsia para valorar la enfermedad. No obstante, tras la intervención quirúrgica la paciente retorna a la UCI, donde su estado empeora a pesar de las medidas de soporte, falleciendo en situación de fracaso multiorgánico a las escasas 16h de su ingreso. Se solicita autopsia para esclarecer la causa del cuadro.
El hallazgo histopatológico fundamental consiste en la presencia de una extensa necrosis hemorrágica hepática (fig. 1), identificándose numerosos hepatocitos con núcleos de aspecto «en vidrio esmerilado» con marginación de la cromatina y algunos con cuerpos de inclusión eosinófilos intranucleares rodeados por un halo claro, con positividad inmunohistoquímica para el anticuerpo frente al VHS-1. Asimismo, a nivel cutáneo se evidencian lesiones ampollosas de alrededor de 0,5cm en cara lateral de los dedos y palmas de las manos (fig. 2), que habían pasado desapercibidas en el examen físico clínico, y en las que en el estudio histopatológico se evidencian queratinocitos acantolíticos con inclusiones nucleares eosinófilas con marcaje inmunohistoquímico para el anticuerpo frente al VHS-1. El resto de órganos no muestra otras alteraciones relevantes.
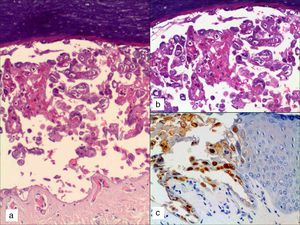
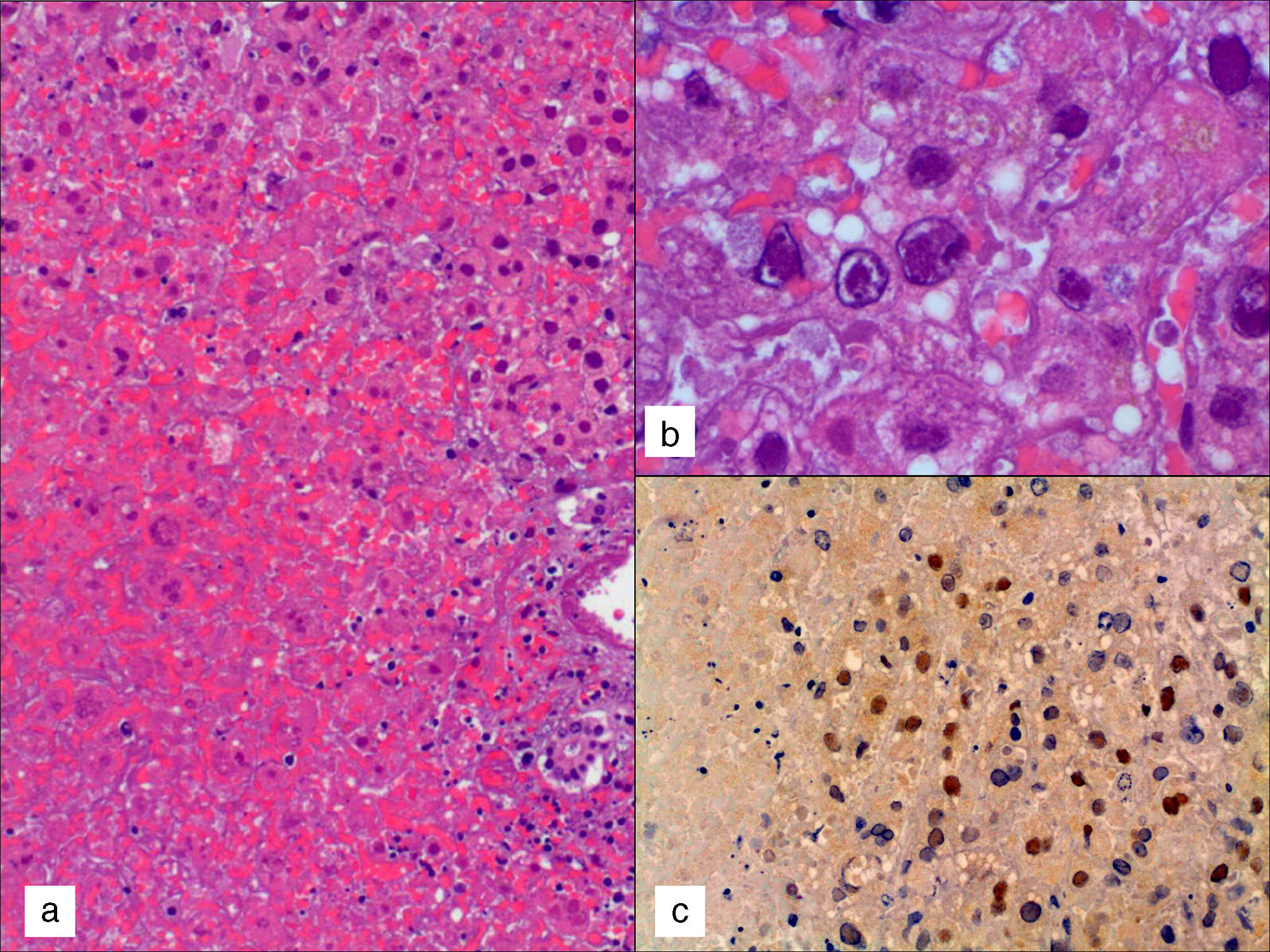
Hígado: a) imagen de la necrosis hemorrágica hepática masiva (hematoxilina-eosina [HE], 10×); b) detalle de los núcleos de hepatocitos con las inclusiones nucleares eosinófilas y el característico aspecto «en vidrio esmerilado» (HE, 40×); c) marcaje nuclear positivo frente al anticuerpo VHS-1 en hepatocitos (HE, 10×).
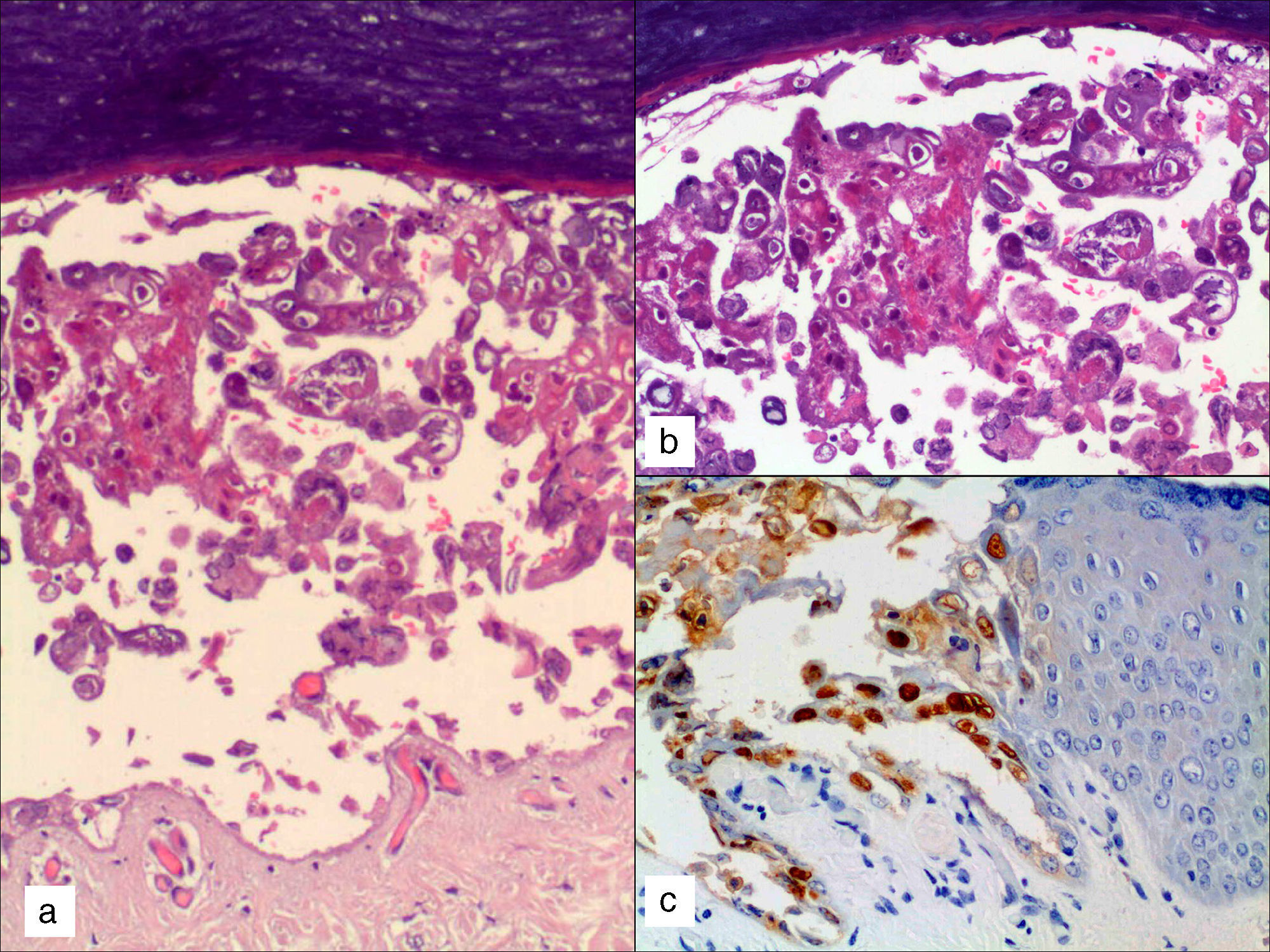
Piel: a) imagen histológica de una de las ampollas intraepidérmicas localizada en dedo de la mano (HE, 10×); b) detalle nuclear de las células epidérmicas acantolíticas con inclusiones nucleares eosinófilas y necrosis epitelial (HE, 20×); c) marcaje nuclear positivo frente al anticuerpo VHS-1 en queratinocitos (HE, 20×).
La IHAG no es una manifestación característica de la infección por VHS-1. En inmunocompetentes ha sido descrita la hepatitis asintomática durante la primoinfección, siendo lo más común una elevación moderada y autolimitada de las transaminasas5. La serie de casos más numerosa publicada hasta el momento6 incluye un total de 137 casos, recogidos durante 37 años, de los que solo 33 (el 24%) ocurrieron en inmunocompetentes. En ellos se repite la descripción de un cuadro de malestar general seudoviral que precede en días al cuadro de la IHAG. En la mitad de los casos no se observaron lesiones cutáneo-mucosas.
En la analítica se detecta leucopenia, trombocitopenia y coagulopatía, siendo característico el patrón de alteración de la bioquímica hepática, con transaminasas muy elevadas (AST mayor que ALT) y mínima hiperbilirrubinemia7. El método diagnóstico de elección por su mayor fiabilidad es la biopsia hepática, pudiendo practicarse asimismo exámenes serológicos (IgM e IgG anti VHS, PCR), cuyos resultados pueden resultar tardíos, dada la rápida evolución de casos como el descrito.
El pronóstico de la IHAG asociada a VHS es fatal: en la serie de casos antes citada6 la mortalidad ascendió al 74%. Es importante destacar, no obstante, que entre los pacientes que recibieron tratamiento con Aciclovir® disminuyó hasta el 51 frente al 88% de los que no lo recibieron. Por ello, parece razonable considerar el tratamiento empírico con Aciclovir® como una opción a tener en cuenta a la hora de enfrentarnos a la IHAG de etiología no filiada8.



![Hígado: a) imagen de la necrosis hemorrágica hepática masiva (hematoxilina-eosina [HE], 10×); b) detalle de los núcleos de hepatocitos con las inclusiones nucleares eosinófilas y el característico aspecto «en vidrio esmerilado» (HE, 40×); c) marcaje nuclear positivo frente al anticuerpo VHS-1 en hepatocitos (HE, 10×). Hígado: a) imagen de la necrosis hemorrágica hepática masiva (hematoxilina-eosina [HE], 10×); b) detalle de los núcleos de hepatocitos con las inclusiones nucleares eosinófilas y el característico aspecto «en vidrio esmerilado» (HE, 40×); c) marcaje nuclear positivo frente al anticuerpo VHS-1 en hepatocitos (HE, 10×).](https://static.elsevier.es/multimedia/02105691/0000003900000003/v2_201503200650/S0210569114001405/v2_201503200650/es/main.assets/thumbnail/gr1.jpeg?xkr=1dZuESKpnCAWr3yCSGZ24A==)