INTRODUCCION
Han transcurrido algo más de 8 años desde que en Andalucía las autoridades sanitarias decidieron modificar la actividad tradicional de los servicios de medicina intensiva (SMI), asignándoles las funciones asistenciales y organizativas de las unidades de urgencias hospitalarias, y dando lugar, por tanto, a la creación de un nuevo servicio denominado servicio de cuidados críticos y urgencias (SCCU)1. Asimismo, los gestores sanitarios modifican la forma habitual de ordenación de las urgencias, caracterizadas, precisamente, por la ausencia de un modelo organizativo funcional y homogéneo, no sólo en el Estado sino a veces en una misma ciudad donde convivían distintos hospitales.
Estos nuevos servicios, independientemente, de las adhesiones, resistencias, alabanzas o críticas recibidas, han supuesto un reto y una fuerte "revolución cultural" en la medicina crítica y de urgencias hasta tal punto que en el conjunto del Estado, e incluso fuera de nuestras fronteras, a esta nueva organización, denominada coloquialmente "modelo andaluz", se la observa con interés. Probablemente, la novedad y la atención suscitada estriba en que estos nuevos servicios no nacieron con el concepto de adscripción administrativa de las urgencias a los servicios de medicina intensiva, ni con la idea de unir administrativamente dos entidades con actividades independientes o en paralelo. La creación de los SCCU, por el contrario, obedeció a un concepto previamente desarrollado en el plan marco para la reforma de las urgencias del año 1993, en el que las necesidades y expectativas del paciente debían regir la organización del nuevo servicio2. Este plan marco pretendía dar una respuesta, por una parte, a un problema acuciante de gestión de las urgencias hospitalarias y, por otra, a la demanda de "ventanilla única" de los pacientes desde un doble planteamiento conceptual: a) la necesidad de garantizar la continuidad asistencial mediante un acto único de calidad, y b) aprovechar la experiencia organizativa, la cultura de decisiones rápidas fundamentadas en algoritmos asistenciales y el campo doctrinal de la medicina intensiva. La materialización de estas premisas fue la creación y el desarrollo de los SCCU.
Aunque en los últimos congresos de nuestra sociedad científica, el modelo andaluz ha sido parcialmente expuesto y debatido, creemos que es todavía poco conocido desde el punto de vista conceptual, organizativo y de resultados, por lo que hemos considerado oportuno presentarlo en un marco de mayor difusión como es nuestra revista.
MEDICINA DE URGENCIA, EMERGENCIA, CRITICA E INTENSIVA
Aunque para la mayoría de los lectores los términos referidos son suficientemente conocidos, pensamos que dado el amplio y no siempre preciso uso de ellos, al mismo tiempo que por constituir los pilares conceptuales de los SCCU, es conveniente definir los términos que acotan el campo asistencial en cuestión.
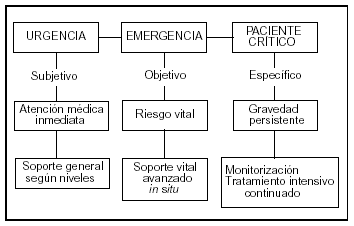
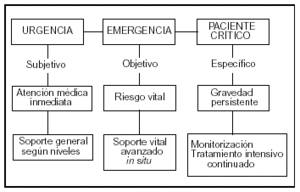
Siguiendo a Herrera et al3, podemos considerar urgencia toda alteración de la salud que, a juicio del paciente o sus allegados, necesita una atención médica inmediata. Entraña, por tanto, dos hechos característicos: subjetividad de la gravedad valorada desde el punto de vista del paciente o sus familiares, e inmediatez en su resolución. Muchas de estas situaciones se pueden solucionar en el domicilio del paciente (visita domiciliaria), en el consultorio habitual (asistencia continuada) o en los dispositivos periféricos ordinarios de urgencia. No obstante, algunas de ellas, por la incertidumbre diagnóstica, de evolución, terapéuticas necesarias, etc., precisarán un estudio en el hospital, y pueden constituir hasta el 80% de las urgencias hospitalarias. En consonancia con lo anterior, la medicina de urgencia abarca cualquier alteración de la salud, desde leve a muy grave, que en opinión o a criterio del paciente, o alguien responsable del mismo, precise atención médica. En las circunstancias actuales, casi se define más por el lugar donde se practica que por su contenido formal: todo individuo que acude o consulta en un enclave de urgencia hospitalario o primario es un caso de urgencia.
De acuerdo con los autores previamente citados3, emergencia es un tipo de urgencia en la que hay riesgo inmediato, actual o potencial, para la vida, debido a un compromiso de las funciones vitales (respiratoria, cardíaca, neurológica, etc.) o de secuelas graves permanentes. Es una noción asociada a la gravedad objetiva, habitualmente determinada por un testigo o por el personal sanitario, que es quien decide. Aunque el tratamiento debe iniciarse donde ocurre el episodio y durante el traslado, nunca se soluciona completamente in situ, y es imprescindible el apoyo técnico del hospital en las urgencias, en el quirófano o en la UCI. Representa alrededor del 5-10% de las urgencias hospitalarias. El ámbito de la medicina de emergencia serían los pacientes graves en el primer momento, en la "escena", y por eso compone la primera fase de la cadena asistencial del paciente crítico individual o múltiple y se desarrolla fundamentalmente en el escalón asistencial primario.
La persistencia de la gravedad y la amenaza para la vida o la posibilidad de secuelas importantes permanentes definen al paciente crítico. En el enfermo crítico, además del riesgo inmediato, la supervivencia puede estar en peligro de manera prolongada y, por ello, se precisa un nivel de asistencia especializada. La medicina crítica, por tanto, implica un concepto más amplio que el de medicina intensiva, pues se ocupa de pacientes en cualquier situación crítica, independientemente del lugar donde se produzca el episodio (vía pública, urgencias, quirófano, UCI, etc.) o de los profesionales que la resuelvan equipo de emergencia (médico o paramédico), cirujano, anestesista y, desde luego un intensivista, cuya especialidad está centrada en el enfermo crítico. La medicina intensiva atiende, pues, a los pacientes que persisten críticos, de forma actual o potencial, con permanencia de la inestabilidad de las funciones vitales; por ello, requieren un grado de esfuerzo asistencial mayor y continuado: vigilancia o tratamiento intensivo cuyos requerimientos de personal, intensidad y tecnología sólo pueden prestarse en la UCI. No se nos escapa que en algunos procesos agudos las fronteras entre las distintas categorías pueden ser ambiguas. El factor tiempo y el manejo correcto son claves, porque los retrasos y los errores diagnósticos o terapéuticos pueden transformar una situación aparentemente banal en otra grave. En las figuras 1 y 2 se resumen de manera esquemática todos estos conceptos y definiciones.
Figura 1. Se representa en esquema el concepto de urgencia, emergencia y paciente crítico expresado en el texto.
Figura 2. La medicina de emergencia actúa sobre el paciente grave en el lugar del episodio, mientras que la medicina intensiva continúa su tratamiento con la tecnología y los recursos humanos especializados de la unidad de cuidados intensivos (UCI). Ambas disciplinas son ramas de la medicina crítica que, a su vez, es parte esencial de la medicina de urgencia, que es el concepto más amplio y extenso.
La Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC) asume esta terminología al añadir recientemente la palabra "crítica" a la denominación de la Sociedad y, asimismo, cuando en la guía consensuada con el Ministerio de Sanidad y el Insalud4 expresa que son ámbitos de actuación de la medicina intensiva las UCI especializadas o polivalentes, médicas y quirúrgicas, y otras áreas donde existan pacientes críticos que requieran una atención integral. En otras palabras, la medicina intensiva debe practicarse bajo el concepto de atención a las necesidades del enfermo crítico, lo cual implica la actuación fuera de los límites físicos de las UCI. Su ejercicio puede ser tanto extrahospitalario como hospitalario: en el primer caso daría respuesta asistencial a la emergencia en el lugar del suceso agudo y en el segundo al paciente crítico.
CONCEPTO Y ORGANIZACION DE LOS SERVICIOS DE CUIDADOS CRITICOS Y URGENCIAS
Los SCCU se definen como un servicio central del hospital, en dependencia jerárquica directa de la dirección médica, con una dirección única que engloba varias áreas asistenciales integradas destinadas a satisfacer la demanda de atención sanitaria de los pacientes urgentes, emergentes y críticos, bajo un concepto de continuo asistencial. Abarca, por tanto, a los pacientes que requieren una atención inmediata a juicio suyo o de la familia, urgencia subjetiva, hasta el seguimiento y el control de aquellos que presentan un compromiso de las funciones vitales más lábiles, emergencias y enfermos críticos.
Para dar respuesta a un número tan elevado de pacientes, varios miles al año, se requiere un modelo organizativo de medicina crítica potente que incluya a su vez las ideas de graduación asistencial, asignación lógica de recursos compartidos, visión de la demanda asistencial como proceso y no como episodio, y todo ello dentro de un espacio laboral, necesariamente, multidisciplinario y multiprofesional. En este ambiente de trabajo es preciso olvidar viejos arquetipos de competición entre distintos especialistas, para dar paso a la cooperación de diversos conocimientos y habilidades en favor del paciente, como recientemente han sugerido Baigorri et al5.
La línea maestra organizativa del SCCU es, por consiguiente, la gravedad del enfermo, lo que vertebra la llamada "cadena de supervivencia". La procedencia de los pacientes es múltiple: puntos de urgencias de atención primaria, fija o móvil, equipos de emergencias (061), centros de salud y consultorios, plantas de hospitalización, quirófanos, reanimación postanestésica, otros hospitales, y un porcentaje destacado por iniciativa propia, etc. Los pacientes pueden presentar una amplia gama de enfermedades que se identifican, no por el órgano o sistema fisiológico afectado, como en las especialidades tradicionales, sino, como ocurre también en la medicina intensiva, por el carácter de la situación: aguda, con o sin gravedad, pero con necesidad de una valoración médica en poco tiempo, aunque esta apreciación sea subjetiva.
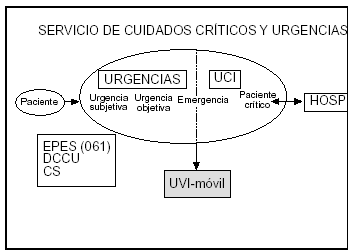
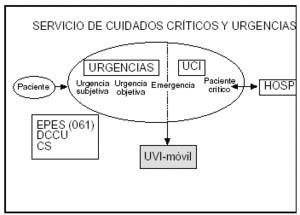
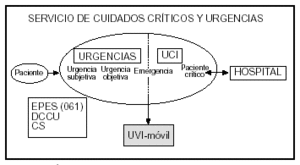
El SCCU se plantea, por tanto, como un sistema integral de asistencia con los recursos humanos, las técnicas diagnósticas y los medios terapéuticos estructurados en dos niveles: uno de actuación inmediata, la urgencia, y otro de monitorización y tratamiento intensivo para los enfermos más graves, la UCI. El sistema es abierto y se puede prolongar como UVI móvil si el paciente debe ser transferido al hospital de referencia o conectar con el resto de hospital u otros centros sanitarios (fig. 3).
Figura 3. Ámbito de actuación e interrelaciones del servicio de cuidados críticos y urgencias.
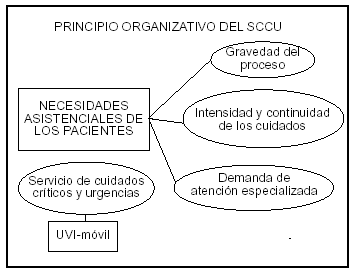
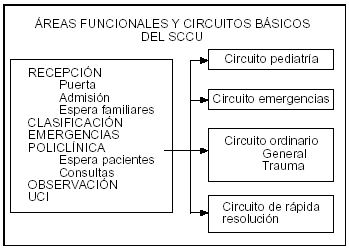
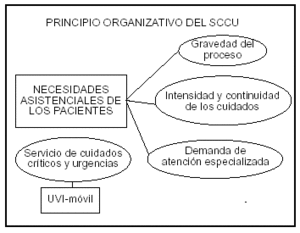
Para una correcta distribución de los pacientes, el SCCU se organiza funcionalmente en secciones urgencias, UCI cardiológica, UCI polivalente u otras que, según la complejidad de cada SCCU, se consideren oportunas. Este planteamiento no es ningún artificio, sino que refleja una cadena sanitaria, escalonada y natural, cuyo eje conductor continúa siendo, como en la filosofía que hizo nacer los cuidados intensivos, la gradación de la asistencia con arreglo a la gravedad del enfermo, la intensidad de los cuidados requeridos y la necesidad de atención especializada (fig. 4). A partir de este modelo cada sección debe elaborar y poner en práctica una cartera de servicios, complementaria con las demás, que cubra la demanda sanitaria de la población con las posibilidades presupuestarias del hospital. La experiencia ha demostrado, no obstante, que la complejidad de la sección de urgencias requiere un plan funcional muy bien preparado y ejecutado, liderado a su vez por un responsable con un perfil específico.
Figura 4. Principio rector del servicio de cuidados críticos y urgencias (SCCU). El SCCU debe satisfacer las necesidades asistenciales de los pacientes, las cuales dependen, fundamentalmente, de la gravedad del proceso y de la exigencia de asistencia intensiva, de la continuidad de los cuidados o de atención especializada.
Dentro de este marco de actuación, los fines principales del SCCU son: a) dar una asistencia de calidad en sus vertientes humana, científica y técnica; b) formar especialistas en medicina intensiva; c) enseñar el manejo de las enfermedades agudas y situaciones críticas a otros especialistas del hospital o del campo de las urgencias extrahospitalarias; d) promover la educación sanitaria de la población en el campo de su competencia, y e) fomentar las actividades de investigación que mejoren la gestión y la atención del paciente agudo o crítico.
¿QUÉ HAN APORTADO LOS SCCU A LAS URGENCIAS?
Es difícil comentar, e incluso explicar, la reflexión que llevó al Plan Andaluz de Urgencias y Emergencias (PAUE) al inicio de los años noventa a proponer a la Consejería de la Salud la creación de los SCCU sin, al menos, dedicar unas líneas a recordar en qué estado se encontraban específicamente las urgencias en la década de los ochenta y comienzos de los noventa.
No creemos exagerar si afirmamos que en los ochenta la situación de las urgencias en toda España constituía un motivo de debate de todo tipo y su ejercicio un clamor social. Diariamente aparecía en los medios de comunicación algún comentario, generalmente negativo, sobre el estado de las urgencias hospitalarias. Recuérdese que se solicitó, y fue realizado, un informe al Defensor del Pueblo ante la magnitud que el problema del funcionamiento de las urgencias hospitalarias había adquirido. En resumen, se destacaban en aquella época, por distintos colectivos e instituciones, los siguientes problemas:
Ausencia de sistemas de emergencias extrahospitalarios.
Desprestigio y masificación de las urgencias extrahospitalarias.
Saturación de las urgencias hospitalarias por excesiva demanda banal.
Infraestructura arquitectónica inadecuada con escasez de recursos técnicos y humanos. Sobre todo, se destacaba la falta de camas de observación y la presencia casi constante de camillas.
Aislamiento de las urgencias del resto del hospital. La sensación de los especialistas del hospital era que las urgencias constituían un "mal inevitable" para el correcto funcionamiento del hospital.
Falta de modelo organizativo y de dependencia jerárquica. En ocasiones, las urgencias eran regidas por coordinadores nombrados directamente por la dirección; en otras, la jefatura de urgencias, por tradición, se adscribía a los servicios de medicina interna, e incluso en ocasiones eran los propios directores o subdirectores los responsables de urgencias.
Ausencia de plantilla médica definida, no sólo en número sino en cualificación. Es preciso recordar que a partir de 1984 se había producido una imparable corriente migratoria interna de los especialistas desde la puerta a observación y desde ésta a la planta, siendo sustituidos por médicos generalistas con contratos eventuales de corta duración y residentes o por equipos fijos de urgencias desconectados del resto del hospital.
Consideramos que lo más destacado de la problemática expuesta era la falta de incardinación de las urgencias en la estructura del hospital, la ausencia de modelo organizativo y la inestabilidad de la plantilla médica. Podemos decir, sin mucho temor a equivocarnos, que en la mayoría de los hospitales las urgencias eran "tierra de nadie", con lo que en Andalucía el Servicio de Medicina Intensiva pasó a ocupar un espacio ya vacío. En resumen, muchas soluciones se han ensayado para dar respuesta al problema de las urgencias, pero sólo en Andalucía se ha puesto en práctica un modelo estructurado cuyos resultados están en disposición de ser evaluados.
¿Qué han aportado los SCCU a las urgencias? La pregunta tiene múltiples respuestas dependiendo de donde surja. Si la contestamos desde el punto de vista del paciente, podemos aseverar que el impacto asistencial ha sido notable, concretándose, sin ánimo de exhaustividad, en los siguientes aspectos: a) mejor organización de la atención a los pacientes en las áreas de urgencias; b) instauración de indicadores de calidad de obligado cumplimiento; c) mejora en la decisión de ingresos en la UCI; d) protocolización, para toda la comunidad autónoma, del transporte secundario de pacientes críticos; e) impulso a la docencia e investigación en el campo de la medicina de emergencia y urgencias, y f) mejoras profesionales para los médicos de urgencias.
Mejoras organizativas
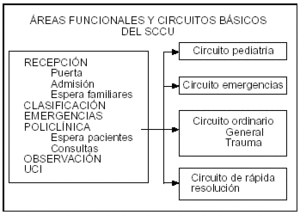
Han estado dirigidas a la creación y el desarrollo de áreas funcionales (fig. 5) que den la respuesta apropiada, en tiempo y recursos, a las necesidades asistenciales de los pacientes según la índole de su proceso agudo. El enfoque ha sido, como es habitual en nuestra filosofía asistencial, la gradación de la atención de acuerdo con el riesgo individual y el flujo de enfermos. Ello ha potenciado, además, la homogeneización creciente en la organización funcinal a partir de los fundamentos expuestos anteriormente. De forma paralela a la reorganización funcional, se ha producido una importante inversión en reforma arquitectónica, que aún prosigue, de las áreas de urgencias y en equipamiento electromédico estimada en más de 18 millones de A.
Figura 5. Áreas funcionales y circuitos básicos asistenciales del servicio de cuidados críticos y urgencias (SCCU).
Hay al menos tres espacios nuevos, normalizados ya en todos los hospitales, dentro de la sección de urgencias de los SCCU:
1. Clasificación inicial de los pacientes. Realizada por una enfermera entrenada según un protocolo previamente establecido, clasifica a los pacientes en cuatro niveles de gravedad (tabla 1) y decide la prioridad de atención y el área de asistencia6.
2. Consulta rápida o filtro. Los pacientes clasificados como de nivel IV con procesos banales que no requieren prácticamente ninguna intervención hospitalaria son atendidos por un facultativo experto que tras un somero examen resuelve el problema o lo deriva al dispositivo sanitario pertinente, evitando colas, tiempos de espera excesivos, acumulación de personas y caos.
3. Sala de cuidados mínimos o de tratamientos cortos. Las salas de observación de urgencias están sometidas a una fuerte presión asistencial diaria, que se incrementa en algunas épocas, como en el período invernal. Su número de camas es limitado y el hospital con demasiada frecuencia tiene poca o ninguna disponibilidad de las mismas, por lo que de manera habitual hay picos de saturación y los enfermos permanecen en camillas. Sin embargo, más de la mitad de los procesos que se atienden en las salas de observación necesitan menos de 8 h para su resolución o tomar una decisión de ingreso o alta, ya que son de menor gravedad, complejidad diagnóstica, requieren menos vigilancia o se resuelven de manera más sencilla, por lo que la habilitación de zonas específicas para estos pacientes ha demostrado ser muy rentable7.
Indicadores de calidad
Fruto de un grupo de trabajo convocado por el PAUE, en el que intervinieron médicos de urgencias e intensivistas, se establecieron los estándares, criterios e indicadores de calidad para la urgencia en cuanto a tiempos de respuesta en la atención, acontecimientos centinelas, tiempo entre comienzo de la enfermedad e instauración de la terapéutica efectiva (p. ej., fibrinólisis en el IAM, concordancia diagnóstica, etc.). Posteriormente, en reuniones de jefes de servicios y de las secciones de urgencias se han incrementado los criterios e indicadores al incluir algunos más referidos a resultados y proceso, como el porcentaje de ingreso en observación por urgencias atendidas o porcentaje de ingresos en el hospital por urgencias atendidas y que en la actualidad es el punto de medida para definir y comparar objetivamente la calidad de las secciones de urgencias8. Muchos de estos indicadores de calidad, recogidos en un libro publicado por el PAUE9, han sido asumidos por el Servicio Andaluz de Salud (tabla 2) y son de obligado cumplimiento por los SCCU, al estar incluidos en el contrato-programa de la institución. La instauración de estos parámetros de calidad ha tenido como consecuencia, sobre todo, el descenso en la clasificación inadecuada del nivel de gravedad, el acortamiento de los tiempos de respuesta, la disminución de la presión de urgencias y el incremento en la resolución finalista (sin ingreso hospitalario) de un gran número de enfermedades. Estos cambios, junto al plan de alta frecuentación que el PAUE y los responsables de los SCCU impulsan anualmente antes del inicio del invierno, preparan a las urgencias hospitalarias para épocas tan conflictivas como los períodos de otoño e invierno.
Ingresos en UCI
No obstante, a nuestro juicio, el mayor logro producido ha sido la mejoría en la atención a la emergencia y la detección rápida del paciente potencialmente grave. De esta forma, se han evitado numerosos ingresos innecesarios en UCI y se han admitido más precozmente en UCI pacientes que lo requerían. Actualmente, en muchas urgencias se practica lo que se ha denominado como "cuidados intensivos preventivos". Aunque podríamos explicitar muchos ejemplos de ello, sirvan como muestra algunos de los que existen datos disponibles. Así, se ha perfeccionado la atención al traumatismo craneoencefálico mediante un protocolo ya publicado10, que ha convertido en excepcional la omisión de lesiones ocupantes de espacio en traumatismos craneoencefálicos leves o la presencia de pacientes talk and die, entre otros logros. Asimismo, mediante la aplicación del estudio ARIAM (análisis del retraso en el infarto agudo de miocardio) se ha incrementado el porcentaje de pacientes y acortado el tiempo de realización de la fibrinólisis en el IAM; en pacientes con hemorragia subaracnoidea se ha conseguido detectar más precozmente ciertas complicaciones, como la hidrocefalia y el vasospasmo, y decidir más adecuadamente el destino de los pacientes (planta o UCI)11; fruto del estudio EVASCAN12, han aumentado los pacientes con accidentes cerebrovasculares que acuden al hospital dentro de las primeras 3 h, en ventana terapéutica para una posible fibrinólisis cerebral. Finalmente, pero no menos relevante, es que las encuestas realizada en algunos centros a los usuarios de las urgencias demuestran un grado muy elevado de satisfacción.
Transporte secundario
El transporte primario y secundario de pacientes críticos se ha beneficiado de la creación de los SCCU en los siguientes aspectos: a) adecuada estabilización del paciente en el hospital emisor; b) traslados más precoces, y c) criterios de transferencia más correctos13, lo que ha propiciado un descenso en el traslado de pacientes terminales y un aumento en los pacientes de alto riesgo.
Docencia e investigación
A pesar de que resta un amplio camino por recorrer, en el campo de la docencia e investigación, donde por múltiples razones había poca presencia y tradición de las áreas de urgencias, se han producido avances significativos desde el desarrollo de los SCCU. Basten como ejemplos los proyectos actualmente en curso, auspiciados por la Sociedad Andaluza de Medicina Intensiva, Urgencias y Unidades Coronarias (SAMIUC), como EVASCAN12, GITAN14, EHSA15 y anticoagulación en la fibrilación auricular crónica, entre otros. En la misma línea, se ha conseguido la financiación del FIS y de la Consejería de Salud de Andalucía para varios proyectos que abordan cuestiones específicas de urgencias. En docencia, sobre todo en el aspecto más concreto de formación continuada, se han efectuado numerosos cursos de actualización en tópicos definidos, algunos de ellos fomentados por la SAMIUC dentro y fuera de sus congresos, y la mayoría como programa de formación de los propios servicios. Asimismo, se ha prestado una especial atención a la formación de los médicos residentes rotantes, así como una estrecha colaboración docente con los médicos de los puntos de urgencias de atención primaria y de la empresa pública de emergencias sanitarias (061).
Mejoras profesionales para los médicos de urgencias
Si la pregunta que formulamos partiera de los profesionales no intensivistas que ejercían en las áreas de urgencias, la respuesta dependería del aspecto concreto que cuestionásemos. Así, hay un considerable consenso en: ganancia en calidad de los resultados, formación, recursos y prestigio de los médicos que actualmente trabajan en ellas. Los médicos generalistas se han encontrado con una situación profesional diferente, puesto que de refuerzo del especialista de guardia, sin vínculos o sentimientos de pertenencia a ningún servicio, ahora se encuentran incluidos en uno que, para muchos, les es completamente extraño y, además, se les exige mayor formación, polivalencia, toma de decisiones propias, labores docentes y de investigación, etc., esto es, convertirse en médico de urgencia con autonomía plena. Para muchos de estos facultativos, éste ha sido el primer contacto con los intensivos, ya que la mayoría pertenecen al colectivo de médicos de familia, que no rotan por la UCI durante su período de residencia (MIR). Sin embargo, como todo cambio, sobre todo cuando se efectúa sin tiempo de adaptación por ambas partes y casi sin condiciones previas, generó ciertos temores en la mayoría del colectivo, y frustración de su carrera profesional en aquellos que aspiraban, con la creación de los servicios independientes de urgencias, a jefaturas de servicio. Los miedos radicaban, fundamentalmente, en ser desalojados de su puesto de trabajo y ser sustituidos por intensivistas o en convertirse en médicos de segunda clase, al tener que convivir con facultativos con formación específica en pacientes críticos. Para otros, la creación de los SCCU podría impedir la aspiración de conseguir una especialidad de urgencias, a pesar del hecho de que un 80% de las urgencias hospitalarias constituyen tan sólo problemas de atención continuada o simplemente una manera rápida de acceder al sistema sanitario, sin un cuerpo doctrinal específico.
¿Y A LOS SERVICIOS DE MEDICINA INTENSIVA?
De la misma forma que dirigíamos una mirada retrospectiva a las urgencias a finales de los años ochenta y comienzos de los noventa, consideramos útil recordar las circunstancias que rodeaban el quehacer de los servicios de medicina intensiva. Estábamos ante una especialidad joven, horizontal, consolidada al disponer de un programa MIR de formación específica y de un título propio de especialista desde el año 1978, implantada en la gran mayoría de los hospitales y prestigiada ante la población general. Como amenazas más destacadas podemos enumerar las siguientes:
Cuestionamiento crónico, por parte de otros colectivos médicos, de la idoneidad de la existencia de la propia especialidad como entidad separada.
Competencia de otros especialistas interesados en el tratamiento de pacientes críticos, en ocasiones fomentada por las propias direcciones de los hospitales y derivada del alto coste, fundamentalmente en recursos humanos, de las unidades para el corto número de pacientes tratados.
Escasez de residentes en formación.
Pérdida de camas y de enfermedades críticas anteriormente tratadas en UCI.
Siguiendo el esquema anterior, podemos afirmar que el mayor beneficiado de la integración de críticos y urgencias ha sido el paciente. Ya indicábamos que se había producido una identificación más precoz del enfermo potencialmente crítico que ha redundado en un tratamiento más rápido, con una participación más temprana del intensivista, y en una mejoría de los criterios de ingreso en UCI. En general, se ha facilitado el ingreso en UCI del paciente crítico.
Para los servicios de medicina intensiva la introducción de los SCCU ha tenido un impacto enorme, de ser el último eslabón de la cadena (UCI) a estar en primera línea (puerta); de tener un número previsible y controlado de clientes a una demanda ilimitada y anárquica. Podemos citar como ejemplo que mientras en estos 8 años, en Andalucía, se habría atendido en los clásicos servicios de medicina intensiva aproximadamente a 135.000 pacientes críticos, en los actuales SCCU se ha atendido a los referidos enfermos, más a unos 25.000.000 de pacientes urgentes. Este enorme volumen de pacientes ha tenido los siguientes aspectos positivos:
Pasar de ser un servicio cuestionado por la dirección a ser un servicio clave para la imagen y el funcionamiento del hospital.
De ser un servicio cerrado, alejado de las estrategias corporativas, a participar en los objetivos principales del hospital, como listas de espera, externalización de pacientes, etc.
Ganancia de ventaja competitiva con relación a otros servicios.
Nueva cultura de ejercicio de la medicina crítica fuera de las paredes de la UCI.
Gestionar la propia demanda de pacientes críticos e incluso gestionar el ingreso del resto de las especialidades, lo cual posibilita alianzas estratégicas con otras disciplinas médicas.
Creación de nuevos SCCU en hospitales donde, con el anterior modelo, hubiese sido inviable disponer de UCI.
Si nos colocamos en la perspectiva del intensivista de a pie, existen elementos positivos y negativos en el desarrollo de los SCCU. Los positivos se resumen en mayores perspectivas profesionales, recuperación de enfermedades graves anteriormente perdidas y sensación de trabajar en un servicio clave en expansión. Al igual que ocurría con los facultativos de urgencias, el elemento negativo fundamental ha sido el miedo. Miedo a pertenecer a un servicio que integra una actividad tan penosa como son las urgencias, miedo a pensar que vamos a perder conocimientos y habilidades por dedicación a otras tareas que no son tan específicas de la formación adquirida en el MIR de medicina intensiva y, finalmente, para un colectivo menor, considerar que se produciría una pérdida de identidad de la especialidad que podría ser aprovechada por nuestros tradicionales competidores.
SITUACION ACTUAL DE LOS SSCU Y RETOS FUTUROS
El transcurrir de estos más de 8 años ha producido lógicamente sus efectos. El SCCU, que en etapa embrionaria, fue considerado por muchos una entelequia o un artificio burocrático, de vida breve, para dar salida a un problema social y sanitario acuciante, se ha convertido en una realidad cuyas bondades y problemas se han comentado. De ser combatida la idea del SCCU por no pocos intensivistas a ser defendida por una importante mayoría, que con su trabajo y aportaciones ayudan día a día a mejorar y consolidar el modelo. Sirva como ejemplo que en el congreso de la SAMIUC del año 2001, la asamblea decidió a propuesta de la junta directiva, conservando el acrónimo, modificar la denominación de la sociedad, pasando a llamarse Sociedad Andaluza de Medicina Intensiva, Urgencias y Unidades Coronarias.
Actualmente, el grado de desarrollo alcanzado por los SCCU es muy alto. Prácticamente se ha implantado en toda la región recuperándose camas de críticos, y se ha conseguido una buena valoración de ellos por la ciudadanía, los sanitarios y los gestores hospitalarios. Se ha impulsado un modelo de organización de los SCCU, expuesto en este artículo, que va homogeneizando la actividad de los servicios y, además, está en curso la consolidación de la plantilla de facultativos de urgencias mediante la oferta pública de empleo extraordinaria, lo cual debe producir una normalización en la estructura del SCCU.
El modelo, afortunadamente, no está terminado y tiene retos por delante. Como siempre, el más importante es su legitimación social a través de la demostración de su efectividad y eficiencia, puesto que, a diferencia de otros, tiene el valor añadido de poder evaluarse. Para ello, un trabajo promovido por el grupo de Gestión y Planificación de la SEMICYUC tratará de responder la pregunta de si los SCCU son eficientes.
Otro de los retos futuros es la integración total de urgencias y UCI en el modelo funcional propuesto. No es una exageración decir que las urgencias fueron encajadas, pero no integradas, en los servicios de medicina intensiva. Aunque se han dado pasos fundamentales en la integración, queda todavía mucho por realizar. En concreto, el área de urgencias tendrá que ser normalizada, es decir, constituir una sección más dentro del servicio con igualdad de condiciones que las otras: jefatura médica, régimen laboral y administrativo similar, plantilla estable y suficiente para asegurar la continuidad asistencial, la docencia y la investigación y no depender tanto de los MIR.
Se ha señalado que el SCCU tiene que ser necesariamente multiprofesional y multidisciplinario, por lo que hay que regular qué otros especialistas, además de intensivistas y médicos de familia deben trabajar, y en qué proporción, según el nivel hospitalario. Dado que no existe una especialidad que integre medicina intensiva, emergencias y urgencias, se ha desarrollado en nuestra región, con la participación de los profesionales de los SCCU, un mapa de competencias que integra conocimientos, habilidades y actitudes, que debería, lo antes posible, ponerse en práctica para la selección del personal conforme al puesto de trabajo a cubrir, y ser el eje del desarrollo profesional dentro del servicio. Aunque no es nuestra competencia, creemos interesante que desde la SAMIUC y SEMICYUC se impulsen cambios en la formación del MIR en medicina intensiva que lo capaciten para trabajar con pacientes críticos allí donde se encuentren: urgencias, emergencias, intensivos. En un futuro no sería descabellado que la especialidad se denominara "urgencias y medicina crítica".
CONCLUSIONES
El servicio de cuidados críticos y urgencias ha sido un intento innovador y rompedor en la atención médica a las urgencias, con una visión unitaria e integral de servicio. La gradación de la atención, en tiempo y nivel de asistencia, según las necesidades reales del enfermo, es el factor determinante de la organización del servicio. Su campo de actuación, por tanto, es un continuo que abarca desde la urgencia subjetiva al enfermo crítico, desde la puerta de urgencias hasta la UCI. Su cuerpo de doctrina, sus técnicas y procedimientos se nutren de la medicina intensiva y de urgencia. Los conocimientos y las habilidades requeridos para trabajar en el servicio son multidisciplinarios, pero su ejercicio exige una formación hospitalaria, una acreditación específica y un perfil clínico y humano adaptado al puesto de trabajo.
A pesar de los escollos y las dificultades citados, en estos años lo que nació como un intento es una realidad consolidada con resultados evidentes para los pacientes, los gestores y los profesionales.