INTRODUCCION
El intestino ocupa el tercer lugar entre los órganos lesionados en el traumatismo abdominal cerrado (TrAbC)1-3. Entre ellos, el colon resulta lesionado en un 3-5% de los casos3-5. El 25% de las laparotomías realizadas por TrAbC revelan la presencia de lesiones asociadas2. El TrAbC puede producir la perforación o devascularización del intestino y ser letal si no se diagnostica a tiempo. Excepcionalmente, la perforación puede ocurrir días después del traumatismo (entre 3 y 60 días), aunque la mitad se manifiesta en la primera semana; en estos casos, las complicaciones sépticas aparecen en el 58% de los casos y la mortalidad alcanza el 25%1. En los pacientes conscientes se produce un cambio en la exploración abdominal que alerta al clínico2-4, pero en los pacientes críticos bajo sedoanalgesia, la exploración abdominal está interferida y la morbimortalidad puede ser mayor, aunque no hay datos publicados. Presentamos el caso de un paciente politraumatizado ingresado en una unidad de cuidados intensivos que desarrolló perforación del sigma días después del traumatismo y discutimos las posibilidades diagnósticas.
CASO CLINICO
Se trata de un varón de 65 años, sin antecedentes personales de interés que, tras sufrir un accidente de tráfico, ingresó en el servicio de urgencias hemodinámicamente estable, con una puntuación Glasgow de 15, enfisema subcutáneo en el hemitórax derecho y un abdomen ligeramente doloroso. El estudio radiológico puso de manifiesto una contusión pulmonar derecha, un enfisema subcutáneo, fracturas costales derechas múltiples3-11, fractura de la rama iliopubiana derecha y luxación de la cadera izquierda. La ecografía abdominal fue normal. En la analítica destacaba un pH de 7,20, P02 de 56 mmHg y bicarbonato de 18 mmol/l. Bajo anestesia general se redujo la luxación de cadera. El paciente fue trasladado a la unidad de cuidados intensivos.
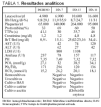
En su ingreso el paciente estaba sedado y relajado, pálido, con livideces, y las pupilas eran mióticas. La auscultación cardíaca era rítmica y ambos campos pulmonares ventilaban normalmente. El abdomen no estaba distendido, sin lesiones causadas por el cinturón de seguridad y era blando y depresible, con ruidos intestinales. Los pulsos femorales eran débiles. Un electrocardiograma reveló un ritmo sinusal a 80 lat/min y onda T plana generalizada. En la radiografía de tórax había fracturas desde la tercera a la onceava costillas derechas, contusión en el tercio inferior del pulmón derecho y enfisema subcutáneo. La analítica se expone en la tabla 1. Una tomografía axial computarizada (TAC) toracoabdominal objetivó neumotórax derecho, hemotórax bilateral con contusión pulmonar subyacente y fracturas costales múltiples derechas, enfisema subcutáneo, con una mínima cantidad de líquido libre intraperitoneal perihepático y fractura de la rama iliopubiana derecha y de las apófisis transversas de L4 y L5. Se colocaron drenajes pleurales bilaterales. En las primeras 24 h necesitó 7 concentrados de hematíes, 8 unidades de plasma fresco congelado y 4 unidades de plaquetas.
Entre los días primero y cuarto desarrolló un síndrome del distrés respiratorio agudo, fracaso renal agudo no oligúrico y afección hemodinámica (precisando noradrenalina a 0,2 μg/kg/min); presentó equimosis cutánea desde el flanco derecho hasta el glúteo. Inicialmente, recibió tratamiento con imipenem y el quinto día se añadió teicoplanina. Se objetivó hiperbilirrubinemia creciente que se consideró secundaria a la politransfusión, la reabsorción de hematomas, la nutrición parenteral total y a los fármacos, en un paciente sin tránsito intestinal. El cuarto día presentó peristaltismo abdominal, iniciándose dieta enteral por sonda nasogástrica que tuvo que suspenderse el día décimo por altos residuos; no presentó deposición a pesar de administrar activadores del tránsito intestinal y enemas rectales. Los soportes respiratorio y hemodinámico pudieron ir reduciéndose hasta el día undécimo.
Se realizaron ecografías abdominales los días 1, 2 y 7, que pusieron de manifiesto una moderada cantidad de líquido periesplénico y una dudosa imagen que hacía sospechar un hematoma en la raíz del meso o en la cola del páncreas.
El día 12 apareció fiebre sin cambios en la exploración clínica, con deterioro hemodinámico (precisando noradrenalina a 1,5 μg/kg/min), respiratorio (precisando Fi02 1 y PEEP de 12 cmH20) y renal, indicándose hemodiálisis. Al día siguiente, y aunque no existían datos de empeoramiento abdominal ni signos de peritonitis, se realizó una TAC abdominal, que reveló la presencia de líquido libre peritoneal. Una paracentesis diagnóstica realizada bajo control ecográfico evidenció 11.200 leucocitos/μl, con un 70% de polimorfonucleares, LDH 1.228 U, amilasa de 207 U, glucosa de 54 mg/dl y bilirrubina total 14 mg/dl. Tres días después se informó del crecimiento de Klebsiella oxytoca en el líquido ascítico, pero los hemocultivos fueron negativos. Se realizó una laparotomía exploradora objetivando una peritonitis generalizada con necrosis y perforación del sigma sin desgarro de mesos. No se objetivaron hematomas o lesiones vasculares responsables. El paciente sufrió una parada cardíaca, falleciendo en el quirófano.
DISCUSIÓN
El intestino ocupa el tercer lugar entre los órganos lesionados en el traumatismo abdominal cerrado y, de ellos, el colon se lesiona entre un 3 y un 5% de los casos3. En un 25% de las laparotomías realizadas en estos casos aparecen lesiones intestinales asociadas2. En estas situaciones la fuerza requerida para lesionar el colon es mayor que en los traumatismos penetrantes, por lo que las lesiones asociadas son más graves, ensombreciendo el pronóstico3. Excepcionalmente, la perforación intestinal puede ocurrir días después del traumatismo (entre 3 y 60 días), aunque la mitad se manifiestan dentro de la primera semana; en estos casos, las complicaciones sépticas aparecen en el 58% de los casos y la mortalidad alcanza el 25%1.
La lesión del colon secundaria a trauma abdominal cerrado suele ocurrir como resultado de un traumatismo directo sobre la pared intestinal o indirectamente por traumatismo sobre los vasos mesentéricos2. La lesión directa se debe a: a) aplastamiento del intestino entre las vértebras y la pared abdominal anterior y/o huesos de la pelvis; b) fuerzas tangenciales sobre estructuras fijas del intestino (ángulo esplénico y hepático del colon, o áreas fijas por hernias o adherencias), y c) incremento súbito de la presión intraluminal con estallido5. El sigma es especialmente vulnerable a estos mecanismos por su localización6-8. Se han descrito lesiones diferidas por los dos primeros mecanismos, que pueden conducir a la formación de un hematoma intramural, en la serosa o en el mesenterio; la mayoría cura sin complicaciones, pero en un desconocido número de casos se produce licuefacción del hematoma o compromiso del suministro sanguíneo intestinal; si el hematoma es intramural, la licuefacción o formación de absceso puede conducir a la perforación diferida del asa intestinal. Alternativamente, puede curar el área apareciendo una zona fibrosada que meses después podrá estenosar la luz intestinal8. La compresión vascular por un hematoma mesentérico puede conducir a un infarto gradual con necrosis de la pared intestinal y posible perforación. Hay otro mecanismo en el que las lesiones precoces se manifiestan tardíamente; esto ocurre cuando una perforación aguda inicial se cubre por el mesenterio o el intestino delgado.
El paciente presentó inicialmente una evolución favorable, mejoría clínica y analítica de la disfunción multiorgánica (afección pulmonar, renal, hematológica y hemodinámica) y peristaltismo abdominal que permitió el inicio de la nutrición enteral. En una segunda fase de la evolución presentó un deterioro súbito asociado a un cuadro séptico sin foco evidente, manifestándose con intolerancia a la nutrición enteral, ausencia de deposición, deterioro hemodinámico, empeoramiento respiratorio, insuficiencia renal oligúrica con necesidad de hemodiálisis, anasarca, coagulopatía, plaquetopenia, anemia y acidosis metabólica. No había datos clínicos o analíticos de afección intraabdominal. La primera exploración que orientó hacia el foco infeccioso fue una paracentesis. La ausencia de cambios en la exploración abdominal no alertó sobre la posible existencia de lesión intestinal secundaria al traumatismo y, aunque en el líquido ascítico creció K. oxytoca, las pruebas de imagen descartaban la perforación intestinal. El origen de la peritonitis pudo haber sido un íleo paralítico en un paciente sedoanalgesiado, una perforación rectal secundaria a la colocación repetida de enemas y/o una lesión de las vías biliares, aunque podría descartarse por la existencia de valores de bilirrubina en sangre mayores que en el líquido ascítico. El diagnóstico definitivo se estableció por laparotomía: había necrosis y perforación del sigma que se interpretó como secundaria a un hematoma de la pared del mismo, porque era una lesión focal y no existía desgarro ni hematomas en los mesos.
La perforación diferida del colon es fácil de sospechar en pacientes conscientes, ya que se manifiesta con dolor abdominal brusco, signos de peritonismo y/o sepsis3,4. Sin embargo, en pacientes críticos bajo sedoanalgesia, lesiones medulares y/o afección del nivel de conciencia es muy difícil de descubrir, pudiendo alertarnos la presencia de lesiones cutáneas sobre el abdomen bajo y las crestas ilíacas, secundarias a la colocación incorrecta del cinturón de seguridad4. Otros hallazgos que pueden hacer sospecharlo se exponen en la tabla 24, a los que podríamos añadir la hiperbilirrubinemia inexplicable (secundaria a la ausencia de actividad intestinal). Este caso reúne varios de estos factores: fractura de las apófisis transversas lumbares, fractura pélvica, íleo el séptimo día del ingreso, posible lesión de la cola del páncreas y sepsis.
En cuanto a la sensibilidad de las pruebas de imagen hay que tener en cuenta: a) en más del 50% de los pacientes con perforación intestinal no aparece aire libre; b) la TAC es útil en el diagnóstico del daño de un órgano sólido, pero es menos fiable para detectar lesiones de un órgano hueco, y c) los contrastes solubles en agua se utilizan para detectar lesiones del intestino delgado proximal. De esta manera, es muy difícil detectar de manera temprana mediante TAC la presencia de una necrosis de la pared intestinal por daño vascular2,6.
En el momento actual se está extendiendo la utilización de la laparoscopia diagnóstica y terapéutica en el traumatismo abdominal cerrado, ya que es un procedimiento adecuado (cuando se realiza tras una punción-lavado o TAC positivos) y especialmente útil en el caso de lesiones de órgano sólido, diafragma y retroperitoneo, aunque es mucho menos sensible para evaluar las perforaciones de víscera hueca9. En este caso, en la fase aguda no hubo indicación de laparoscopia diagnóstica, dado que no había lesiones cutáneas del cinturón de seguridad y la TAC abdominal descartaba la existencia de líquido o aire libre. En las series donde se utiliza la laparoscopia diagnóstica en la peritonitis aguda (en pacientes sin shock y sin íleo paralítico) se llega a establecer la causa de peritonitis en un 84,8% de los casos; de los 15,2% restantes, el 83% de las veces la peritonitis es secundaria a perforación de colon10. Además, la realización de laparoscopia en los pacientes inestables es más dificultosa debido a que en la peritonitis las asas de intestino pueden estar hiperémicas y dilatadas, siendo muy peligrosa su manipulación con los fórceps utilizados. Otro problema que puede plantear la laparoscopia es la hipercapnia, secundaria a la utilización de dióxido de carbono para crear el neumoperitoneo, ya que puede ser reabsorbido y producir problemas en su eliminación cuando existe alteración de la función pulmonar secundaria a la sepsis. Por tanto, en este paciente séptico, inestable y en anasarca hubiera dado importantes problemas diagnósticos y terapéuticos; en cambio, la laparotomía exploradora, a pesar de ser más agresiva, es más sensible y salva los problemas de tratamiento quirúrgico del colon. Sin embargo, los escasos estudios realizados11 demuestran una disminución de la morbimortalidad con la aplicación de la laparoscopia diagnóstica en pacientes críticos al evitar en gran número de ellos la laparotomía en blanco, pero con bajo éxito en el caso de lesiones de las vísceras huecas y el mesenterio, por lo que por el momento no siempre son óptimas para el diagnóstico de la peritonitis aguda en estos pacientes.
Como conclusión, en los pacientes politraumatizados críticos con traumatismo abdominal cerrado, cuya exploración abdominal puede estar interferida por traumatismo craneoencefálico, sedoanalgesia y/o lesión medular, las pruebas de imagen también pueden ser engañosas. Por tanto, cuando estos pacientes, en su evolución, presenten un cuadro séptico sin foco aparente, aunque la laparoscopia es menos agresiva, hay que valorar la realización de laparotomía diagnóstica, especialmente si: a) presentan signos asociados que se pueden considerar de "riesgo" (tabla 2) para presentar lesiones que, tardíamente, conduzcan a la perforación intestinal, y b) hay sospecha de lesión intestinal o mesentérica en las que la TAC y la laparoscopia son menos sensibles.