Los pacientes críticos sometidos a ventilación mecánica por diversas enfermedades pueden presentar a lo largo de su ingreso alteraciones cardiacas, dando lugar a distintos eventos cardiovasculares, que aun sin repercusión sintomática pueden manifestarse de diversas formas: elevación de marcadores cardiacos como troponina cardiaca-I (Tnc-I), alteraciones electrocardiográficas de la repolarización y arritmias. La presencia de alguna de ellas implica un aumento de la morbimortalidad que distintos estudios han reflejado1–3.
El paciente crítico con shock séptico puede presentar con mayor frecuencia estos eventos, asociándose a una mayor mortalidad4. Durante la sepsis se produce una respuesta inflamatoria que provoca por diferentes mecanismos y a través de mediadores inflamatorios, disfunción miocárdica5,6 manifestada como disfunción sistólica o diastólica, deterioro del gasto cardiaco, aporte inadecuado de oxígeno y daño celular miocárdico primario6. Debido a esto, la elevación plasmática de Tnc-I en la sepsis puede estar relacionada con la aparición de dicha disfunción miocárdica, y ser un marcador de la misma, asociándose a una mayor mortalidad7,8.
Presentamos un estudio de cohortes prospectivo observacional, sobre la aparición de eventos cardiovasculares en pacientes críticos en ventilación mecánica con procesos agudos no coronarios, realizado entre el 1 de febrero del 2012 y el 15 de marzo del 2014. Durante este periodo ingresaron 1.713 pacientes en la unidad de cuidados intensivos, descartándose 879 por enfermedad coronaria, 294 por no precisar ventilación mecánica y 36 por estancia menor de un día. Se perdieron durante el seguimiento 194 pacientes, siendo el tamaño muestral de 310 pacientes. Se recogieron diversas variables, datos demográficos, antecedentes personales, índice de gravedad mediante SAPS 3 y SOFA, aparición de eventos cardiovasculares (arritmias, cambios de la repolarización en el ECG en la monitorización continua, elevación de Tnc-I, estancia hospitalaria y en UCI, mortalidad hospitalaria y al año. Dichas variables se registraron desde la instauración de la ventilación mecánica, hasta un máximo de 72h después de la misma. El estudio recibió la aprobación del comité ético de investigación clínica, siendo eximido de la obtención de consentimiento informado por escrito.
Para la comparación de variables categóricas se utilizaron los test χ2 y test exacto de Fisher. Para la de variables continuas la t de Student o el test de Mann-Whitney, según su distribución normal o no. La comparación entre 3 o más grupos de variables se realizó con el test ANOVA o el test de Kruskal-Wallis. Así mismo, se desarrolló un modelo multivariante, de regresión logística para evaluar la aparición de eventos cardiovasculares precoces como variable independiente asociada a la mortalidad hospitalaria. Finalmente, se llevó a cabo un análisis de supervivencia al año, mediante el test de Kaplan-Meyer. Como significación estadística se estableció un valor de p<0,05.
De los 310 pacientes críticos en ventilación mecánica analizados, 197 (63,5%) fueron varones, y la edad media fue de 66,9±15,3 años. Los antecedentes que presentaban fueron, hipertensión (52,6%), diabetes (27,4%) y obesidad (24,5%), SAPS 3 61,5±15,7 y SOFA 7,3±3,4. El 55,2% presentaban enfermedades de tipo médico y los diagnósticos principales al ingreso más frecuentes fueron sepsis y shock séptico (33,4%), seguido de enfermedad quirúrgica no cardiaca (20,3%) y enfermedad respiratoria (20%). La estancia hospitalaria fue de 27,7±23,0 en UCI 13,5±13,0 días, la duración de la ventilación mecánica 10,4±11,4 días. La mortalidad hospitalaria del 31,3% y al año del 44,8%. En la tabla 1 se comparan las distintas variables con relación a la mortalidad hospitalaria.
Características generales de los pacientes estudiados, con relación a su evolución al alta hospitalaria
| Variables analizadas | Evolución al alta hospitalaria | Valor de p | |
|---|---|---|---|
| Exitus n=97 | Supervivientes n=213 | ||
| Edad (años), (media±DE) | 70,5±12,6 | 65,2±16,1 | 0,002 |
| SAPS3 al ingreso, (media±DE) | 65,1±1,0 | 59,8±15.7 | 0,005 |
| Estancia en la UCI (días), (media±DE) | 10,1±9,9 | 15,0±13,8 | 0,002 |
| Estancia hospitalaria (días), (media±DE) | 16,8±17.6 | 32,6±23,4 | <0,001 |
| Sexo, (%) | |||
| Mujer | 43,2 | 33,3 | 0,093 |
| Varón | 56,7 | 66,7 | - |
| Factores de riesgo | |||
| Hipertensión arterial, n (%) | 60 (61,9) | 104 (48,8) | 0,037 |
| Diabetes mellitus, n (%) | 31 (32,0) | 54 (25,4) | 0,270 |
| Tabaquismo, n (%) | 18 (18,8) | 56 (26,3) | 0,195 |
| Dislipemia, n (%) | 21 (21,6) | 53 (24,9) | 0,569 |
| Obesidad, n (%) | 30 (30,9) | 46 (21,6) | 0,172 |
| Motivo de ingreso | |||
| Sepsis y shock séptico, n (%) | 28 (28,9) | 76 (35,7) | 0,247 |
| Insuficiencia respiratoria, n (%) | 18 (18,6) | 44 (20,7) | 0,760 |
| Cirugía del TGI, n (%) | 19 (19,6) | 44 (20,7) | 0,880 |
| Otras causas, n (%) | 32 (33,0) | 49 (23,0) | 0,622 |
| Tipo de paciente | |||
| Médico, n (%) | 60 (61,9) | 111 (52,1) | 0,077 |
| Quirúrgico, n (%) | 36 (37,1) | 93 (43,7) | — |
| Traumático, n (%) | 1 (1) | 9 (4,2) | — |
| Eventos cardiovasculares precoces | |||
| Arritmias, n (%) | 64 (66,0) | 110 (51,6) | 0,019 |
| Cambios en segmento ST, n (%) | 9 (9,4) | 19 (9,0) | 1,0 |
| Troponina cardiaca I (pg/ml), n (%) | |||
| Hasta 45 | 71 (35,2) | 21 (21,6) | 0,039 |
| 46-200 | 32 (38,6) | 51 (23,9) | — |
| >200 | 44 (45,4) | 87 (40,8) | — |
| Algún evento cardiovascular precoz, n (%) | 89 (91,8) | 171 (80,3) | 0,012 |
TGI: tracto gastrointestinal.
El 83,9% (260 pacientes) presentaron algún evento cardiovascular precoz, al ingreso (69%) y en el primer día de ingreso (70,6%) fundamentalmente. El evento más frecuente fue la aparición de arritmias (56,1%) seguido de la elevación de Tnc-I (42,3%) y cambios de la repolarización (9%). Los pacientes con algún evento cardiovascular eran pacientes de mayor edad (67,9±15,2 vs. 61,6±15; p=0,008) y mayor índice de gravedad SAPS 3 (62,6±15,4 vs. 55,2±15,6; p=0,002). Las variables analizadas relacionadas a la mortalidad hospitalaria se presentan en la tabla 1.
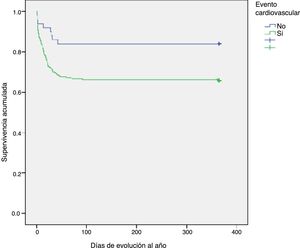
La mortalidad al alta hospitalaria fue mayor en los pacientes con algún evento cardiovascular (35,8 vs. 8,2%, p=0,007). Los resultados obtenidos del análisis multivariante mostraron que la aparición de cualquiera de los eventos cardiovasculares analizados se asociaba a una mayor mortalidad al alta hospitalaria (OR: 2,61; IC 95%: 1,124-6,096; p=0,026). Finalmente, en el análisis de supervivencia se observó una diferencia estadísticamente significativa en la evolución con una mayor mortalidad al año en los pacientes que mostraron eventos cardiovasculares (p=0,013) (fig. 1).
Dado que los pacientes incluidos en el estudio fueron de edad avanzada, con un porcentaje destacado de factores de riesgo cardiovascular, índices de gravedad elevados y cuyo diagnóstico principal más frecuente fue sepsis y shock séptico, orienta a que estas características conllevan una mayor probabilidad de desarrollar eventos cardiovasculares, así como disfunción miocárdica asociada9.
Creemos conveniente destacar que un alto porcentaje de ellos mostraban una elevación de troponina-I (TnI), que coincide con lo descrito en distintos estudios que muestran un aumento de la mortalidad asociada a eventos cardiovasculares, y más en concreto a dicha elevación de TnI7,10 Por otro lado, los hallazgos ecocardiográficos confirman la alteración de la función miocárdica asociada.
Por lo tanto, los resultados de nuestro estudio confirman que la aparición de eventos cardiovasculares, aparece en un porcentaje elevado de pacientes críticos. Por ello, consideramos que el control ecocardiográfico rutinario y la determinación de los niveles de Tnc-I en las primeras fases de su proceso deberían ser utilizados de forma sistemática en la práctica habitual para valorar las alteraciones cardiacas que pueden repercutir en una mayor mortalidad.
No parece claro, sin embargo, si el riesgo asociado a la aparición de estos eventos puede realmente ser paliado o refleja simplemente la mayor gravedad de los enfermos. Se pueden proponer algunas medidas preventivas por un lado, como la determinación previa de Tnc-I en pacientes quirúrgicos de alto riesgo, o terapéuticas por otro, como iniciar o ajustar dosis de antiagregantes, estatinas, IECA o betabloqueantes, si es posible. Finalmente, no sería sino a través de nuevos estudios cuando se podría confirmar o no la utilidad de estas medidas.