INTRODUCCIÓN
La lesión aguda del tronco común de la arteria coronaria izquierda (TCI) es un hallazgo angiográfico poco habitual1,2. A menos que previamente el tronco esté "protegido" por un injerto a la descendente anterior o existan colaterales desde la coronaria derecha que permitan una reperfusión rápida, el pronóstico suele ser fatal por muerte súbita secundaria a fibrilación ventricular o instauración de un fallo de bomba rápidamente letal2-4.
En otras ocasiones, sin embargo, la lesión se manifiesta como angina inestable5, y esta mejor condición clínica abre más posibilidades de intervención. En estos casos se ha demostrado que los pacientes con un síndrome coronario agudo sin elevación del segmento ST (SCASEST) identificados como de alto riesgo6,7 se pueden beneficiar de una estrategia invasiva precoz8-11. Por esta razón, hemos estimado de interés presentar el perfil clínico, electrocardiográfico y angiográfico de una serie de 6 pacientes con SCASEST y lesión aguda del TCI, ya que su reconocimiento temprano es importante dada la gravedad de esta afección y la opción de resolución, en casos particulares, durante el mismo cateterismo coronario.
PACIENTES Y MÉTODO
El estudio se llevó a cabo en la Unidad Coronaria del Servicio de Cuidados Críticos y Urgencias y la Unidad de Hemodinámica y Cardiología Intervencionista del Hospital General Juan Ramón Jiménez de Huelva, centro público perteneciente a la red sanitaria del Servicio Andaluz de Salud (SAS).
El diagnóstico de angina inestable de alto riesgo se estableció por la presencia de dolor torácico típico en reposo y prolongado (superior a 20 min), cambios dinámicos del segmento ST o elevación de la troponina T (TnT), tal como define la Guía de Práctica Clínica de la Sociedad Española de Cardiología7, y el de infarto agudo de miocardio sin onda Q (IAMNQ) al detectarse en determinaciones seriadas, hasta un máximo de 12 h después, valores de creatinfosfocinasa (CK) y su isoenzima MB (CK-MB) por encima del doble de los normales sin desarrollo de nuevas ondas Q patológicas en el electrocardiograma (ECG).
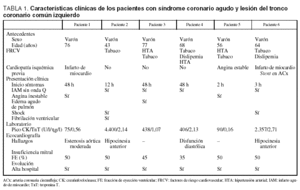
Los 6 pacientes de esta serie ingresaron de urgencia en el hospital entre enero de 2002 y febrero de 2003. En urgencias se realizó la historia clínica completa, en la cual se recogían la edad, el sexo, los factores de riesgo cardiovascular, la hora de comienzo de los síntomas, la anamnesis y el examen físico, el ECG convencional (trazado de 12 derivaciones, velocidad de registro 25 mm/s, calibración (1 mV = 10 mm) y extracción de sangre para hemograma, bioquímica, CK, CK-MB y TnT.
Todos los pacientes que cumplían estos criterios fueron trasladados a la Unidad Coronaria, donde se controlaron el ECG, la frecuencia cardíaca, la presión arterial no invasiva (PANI), la frecuencia respiratoria y la pulsioximetría (SpO2). El ECG se registraba cada 8 h y siempre que el paciente manifestaba dolor. En los ECG evolutivos se analizaron el ritmo, la conducción auriculoventricular e intraventricular, la presencia de ondas Q patológicas, la morfología y la polaridad de la onda T, la mayor desviación del segmento ST medida en el punto J y a 80 ms de éste usando el segmento PQ como línea isoeléctrica, y el sumatorio en valor absoluto del desnivel del ST (negativo y positivo) en las derivaciones DI, DII, aVR, V4, V5, V6 (ΣST [DI, DII, aVR, V4-V6]), ya que este parámetro se ha relacionado con la estenosis significativa del TCI o la enfermedad grave de las 3 arterias coronarias (afección multivaso)12. En todos los casos se registraron ECG basales y con episodios de dolor torácico. Los marcadores plasmáticos de daño celular miocárdico (CK, CK-MB y TnT) se seriaron cada 6 h. La ecocardiografía se practicó antes de la coronariografía, que se realizó en el laboratorio de hemodinámica a las 1-48 h del ingreso del paciente en la Unidad Coronaria. Se consideró estenosis significativa del TCI cuando reducía en un 50% o más la luz del vaso. Se consideraba que el procedimiento tenía éxito si la estenosis residual era menor del 50% del diámetro total de la arteria y el flujo TIMI final era de grado 3.
RESULTADOS
Diagnóstico
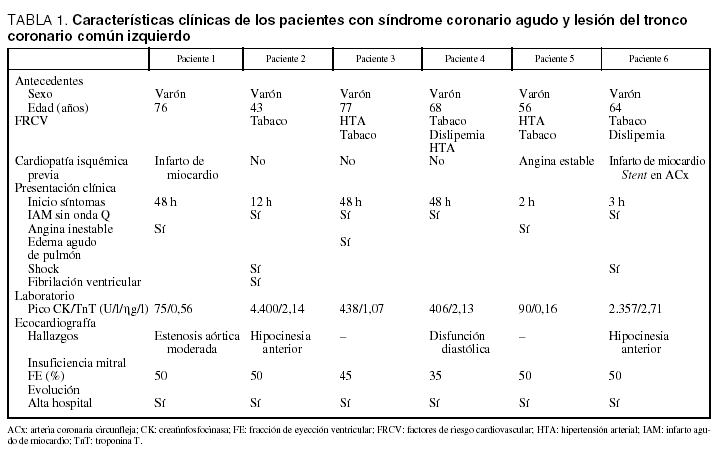
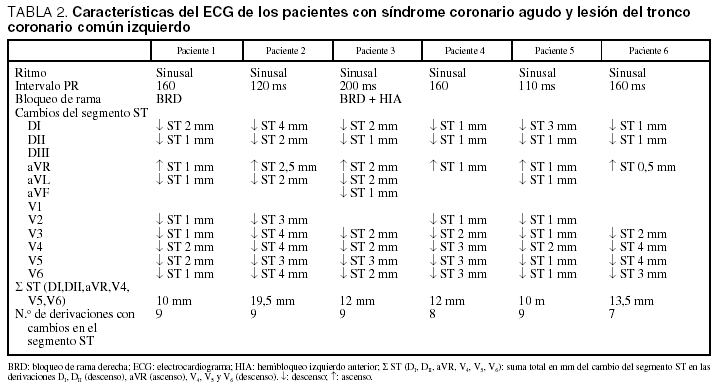
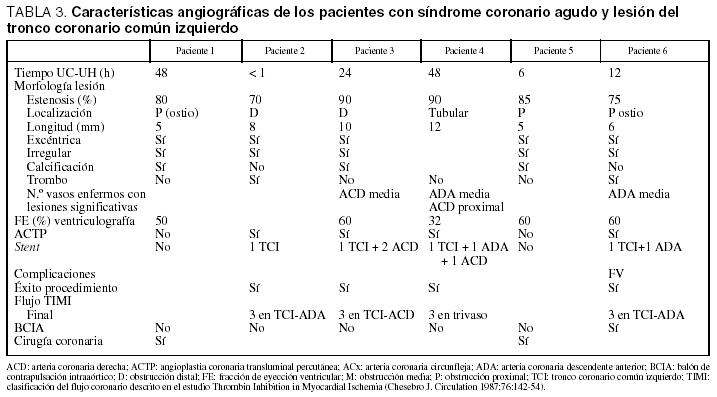
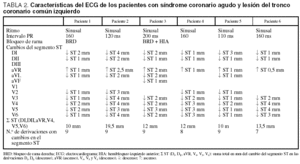
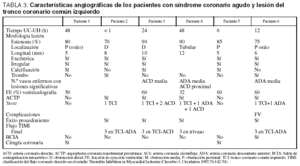
Dos pacientes fueron diagnosticados de angina inestable de riesgo elevado y 4 de IAMNQ. En la tabla 1 se muestran los datos más relevantes de la historia clínica, el examen físico, la ecocardiografía, los marcadores bioquímicos cardíacos y la evolución, en la tabla 2, los cambios del ECG, y en la tabla 3, los pormenores referentes al cateterismo y los hallazgos de la coronariografía.
Clínica
Todos los pacientes eran varones, con edades comprendidas entre 43 y 76 años y con uno o varios factores de riesgo cardiovascular. Tres referían antecedentes de cardiopatía isquémica (uno angina estable y 2 infarto de miocardio) y uno tenía implantado un stent en la arteria circunfleja. El síntoma inicial fue siempre dolor torácico típico de reposo y prolongado iniciado entre 2 y 48 horas antes del ingreso. De los 4 enfermos con IAMNQ, 2 presentaban signos de shock cardiogénico al ingreso en la Unidad Coronaria (casos 1 y 6), uno de los cuales tuvo, además, una fibrilación ventricular (caso 1), y un tercero (caso 4) presentó como manifestación inicial un edema agudo de pulmón. El cuarto paciente con IAMNQ (caso 3) y los 2 con angina inestable (casos 1 y 5) no desarrollaron complicaciones hemodinámicas.
Laboratorio
Los pacientes con IAMNQ y shock tuvieron el pico más alto de CPK (4.400 y 2.357 U/l). La TnT estuvo elevada en todos los pacientes, por encima de 0,1 ηg/l en la angina inestable y de 1 ηg/l en los IAMNQ.
Electrocardiograma
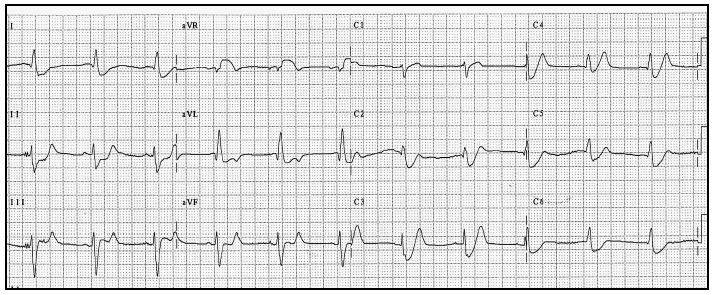
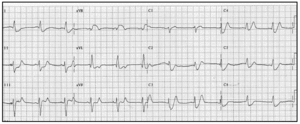
El ECG de los 6 pacientes estaba en ritmo sinusal, 2 tenían un bloqueo completo de rama derecha (casos 1 y 3), 1 asociado a hemibloqueo izquierdo anterior (caso 3). Se registraron cambios del segmento ST en 9 (4 casos), 8 (1 caso) y 7 (1 caso) derivaciones, con un patrón caracterizado por descenso en DI (1-4 mm), DII (1-2 mm), V4-V5-V6 (1-4 mm) y ascenso en aVR (0,5-4 mm); la suma absoluta (positivo y negativo) de elevación o descenso del ST en estas derivaciones (SST [DI,DII,aVR,V4-V6]) osciló entre 12 y 20 mm en los 4 IAMNQ y de 10 mm en los 2 casos de angina inestable. Los 6 pacientes mostraron también un infradesnivelación del segmento ST en V3 (1-4 mm), 4 en V2 (1-3 mm) y aVL (1-2 mm) y una en aVF (1 mm). Las únicas derivaciones sin alteraciones fueron DI y V1 (fig. 1).
Figura 1. Electrocardiograma (paciente n.º 2) que muestra el patrón típico de "tronco" caracterizado por un marcado descenso del segmento ST en DI, DII, V4, V5 y V6 y un notable ascenso del mismo en aVR.
Ecocardiografía
La ecocardiografía reveló una fracción de eyección (FE) de un 30-50% y una marcada hipocinesia de la pared anterior en los pacientes con disfunción ventricular izquierda, si bien medida bajo tratamiento: presión positiva continua en la vía aérea, furosemida, nitroglicerina y morfina en el edema agudo de pulmón y perfusión intravenosa de dobutamina en los casos de shock cardiogénico. Un paciente tenía, además, una insuficiencia mitral de grado moderado y en otro se observó una estenosis aórtica con un gradiente de 40 mmHg.
Coronariografía
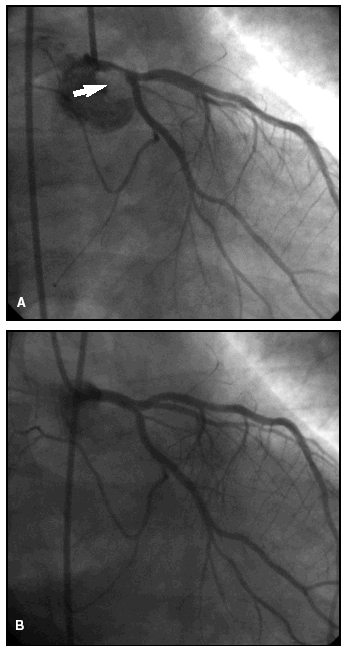
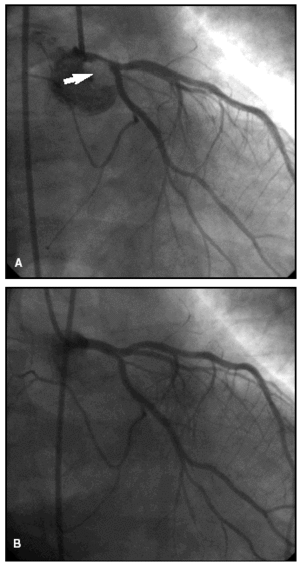
La estenosis era significativa (superior al 50%) en todos los casos. La localización fue proximal en 3 pacientes (casos 1, 5 y 6), con inclusión del ostio en 2, distal en 2 (casos 2 y 3) y tubular en uno (caso 4). La lesión se extendía en una longitud de 5-12 mm con una morfología excéntrica e irregular siempre, calcificada en 3 casos y con imagen de trombo agudo en 2 (fig. 2). Tres pacientes tenían lesiones significativas (≥ 75%) en otras arterias coronarias: uno en la derecha (ACD) media, uno en la descendente anterior (ADA) media y el otro en la ACD proximal y la ADA media. Un paciente (caso 6) tuvo una fibrilación ventricular durante el procedimiento, por lo que hubo que continuarlo con un balón de contrapulsación intraaórtico.
Figura 2. Coronariografía (paciente n.º 2) en la cual se observa (A) una estenosis significativa del tronco común de la arteria coronaria izquierda (flecha), ulcerada con trombo, con buenos lechos distales, resuelta (B) tras angioplastia e implante de stent.
En los 4 pacientes con IAMNQ se practicó una angioplastia coronaria transluminal percutánea (ACTP) e implantación de stent en el TCI y en las otras coronarias afectadas (ACD y ADA), tras lo cual recuperaron flujo TIMI 3. Los 2 pacientes con angina inestable sin problemas hemodinámicos y con una FE conservada fueron trasladados al centro de referencia para una intervención quirúrgica cardiovascular.
Evolución
Todos los enfermos fueron dados de alta del hospital en buena situación clínica.
DISCUSIÓN
La enfermedad del TCI se encuentra en el 3-5% de todos los pacientes que son sometidos a coronariografía por dolor torácico de origen isquémico, insuficiencia cardíaca congestiva o shock cardiogénico13, en el 3-10% de los que padecen angina crónica14, en el 4% de los que tienen angina inestable o IAMNQ1,2,15 y en el 0,37-2,96% de los que sufren un cateterismo cardíaco de emergencia por un infarto agudo de miocardio con onda Q2,16. Aunque los datos anteriores revelan que esta lesión no es la manifestación más prevalente de la arterioesclerosis coronaria, sí es la más deletérea; de ahí la utilidad de intentar identificar a los individuos que la padecen para hacer un tratamiento de revascularización más agresivo. Por esta razón, algunos autores17 han añadido un cuarto grupo predictivo del SCASEST, además de los 3 habituales (bajo, intermedio y alto riego), que denominan de "riesgo muy elevado" y en el que incluyen a los enfermos con sospecha de obstrucción aguda del TCI o equivalente y que se caracteriza por dolor persistente de reposo más alguno de los siguientes hallazgos: inestabilidad hemodinámica, arritmias ventriculares, nuevo descenso del ST ≥ 2 mm en V1-V6 o en ≥ 8 derivaciones o angina postinfarto con hipotensión arterial, con independencia de los cambios en el ECG. En este sentido, nuestros pacientes mostraron rasgos clínicos y electrocardiográficos que orientaban hacia esta afección en el contexto de un SCASEST.
Como en otros trabajos publicados5,18, la disfunción ventricular izquierda grave fue frecuente en nuestra serie: de los 4 pacientes con IAMNQ, 2 desarrollaron rápidamente un shock cardiogénico y un tercero tuvo un edema agudo de pulmón. La FE medida por ecocardiografía o ventriculografía y en tratamiento médico fue siempre superior al 30%. Las arritmias ventriculares malignas fueron más inusuales y sólo hubo un episodio de fibrilación ventricular en el paciente con más deterioro hemodinámico (paciente 2).
El ECG es de gran interés para la identificación de la obstrucción crítica del TCI. Wellens y Comprer19 han descrito en pacientes con angina de reposo un patrón "típico de tronco" durante el acceso de dolor, caracterizado por un segmento ST anormal en 8 o más derivaciones y, especialmente, una combinación particular12,20 consistente en descenso del segmento ST en DI, DII y V4-V6 con elevación del segmento ST en aVR, con una sensibilidad del 90% y una especificidad del 67%, un valor predictivo negativo del 78% y uno positivo del 62%. Estos autores señalaron también que el rendimiento diagnóstico era mayor si se hacía el sumatorio en valor absoluto de la desviación del segmento ST, negativa y positiva, en esas derivaciones o (ΣST [DI, DII, aVR, V4-V6]): en ningún paciente con estenosis significativa (≥ 70%) del TCI dicho parámetro fue menor de 8 mm (especificidad del 82%), cuando era ≥ 12 mm el valor predictivo positivo llegaba al 86% (especificidad 68%), y cuando superaba los 18 mm el valor predictivo positivo y la especificidad eran del 100%. Estos hallazgos los encontramos efectivamente en nuestro estudio, ya que siempre hubo un gran número de derivaciones afectadas, de 7 a 9, y cambios del segmento ST en DI, DII, aVR, V4, V5 y V6 con un sumatorio de 10 mm en los 2 pacientes con angina inestable y de 12 mm o más en los cuatro con IAMNQ. Con menos frecuencia, estos mismos investigadores observaron elevación del segmento ST en V1 además de en aVR, dato que no apareció en ninguno de nuestros pacientes. Este signo electrocardiográfico ha sido descrito igualmente en el infarto agudo de miocardio con onda Q por trombosis aguda del TCI o de la ADA proximal21-26.
Clásicamente, el tratamiento recomendado en la enfermedad grave del TCI ha sido la cirugía de revascularización coronaria porque, con respecto al tratamiento médico, mejora la supervivencia y la sintomatología27 de forma significativa. Así se procedió en los 2 pacientes con angina inestable, estables hemodinámicamente y con lesión proximal del tronco. Desde la publicación de O'Keefe et al28, la ACTP con balón se reserva para las emergencias, como en nuestros enfermos 2, 4 y 6, o para los candidatos no quirúrgicos, como era el paciente 3 de nuestra serie. Sin embargo, los recientes avances farmacológicos y tecnológicos percutáneos han ampliado las indicaciones de la ACTP incluso a casos con indicación para cirugía programada29-31.
En conclusión, nuestro estudio pone de manifiesto que los pacientes con SCASEST debido a una obstrucción aguda significativa del TCI tienen un perfil reconocible que consiste, clínicamente, en la presencia de inestabilidad hemodinámica, disfunción ventricular severa o arritmias ventriculares graves, y eléctricamente, en la afección de 7 o más derivaciones, cambios pronunciados del segmento ST, típicamente descendido en DI, DII, V4, V5 y V6 y ascendido en aVR, con un sumatorio en valor absoluto (ΣST [DI, DII, aVR, V4-V6]) ≥ 10 mm, hallazgos que pueden ser importantes para plantear entonces una estrategia invasiva urgente o incluso de emergencia.