Incidencia del síndrome post-cuidados intensivos al mes del alta hospitalaria en pacientes críticos supervivientes de COVID-19 e identificar factores asociados.
DiseñoEstudio de cohortes prospectivo.
ÁmbitoDos unidades de críticos polivalentes del Hospital Universitario Araba. Pacientes ingresados en unidades de críticos por insuficiencia respiratoria aguda grave secundaria a COVID-19.
IntervenciónNinguna.
Variables de interésVariables demográficas, estancias, índice de Charlson, APACHEII, SOFA, días de ventilación mecánica, traqueotomía, delirio, tetraparesia del paciente crítico, EuroQol 5D5L, Minimental Test.
ResultadosSe objetiva un deterioro en el índice de salud (IS) del EuroQol, que pasa de 90,9 ±16,9 a 70,9 ±24,7 (p<0,001). La afectación de los cinco dominios del EuroQol es de: movilidad (46,1%), actividades habituales (44,7%), malestar/dolor (30,7%), dominio psicológico (27,3%) y autocuidado (20,3%). El 61,5% sufren un descenso significativo de su índice de salud. El análisis multivariante mediante regresión logística nos muestra que el delirio (OR=3,01; IC95%: 1,01-8,9; p=0,047) y la traqueotomía (OR=2,37; IC95%: 1,09-5,14; p=0,029) muestran asociación con la caída en el IS del EuroQol 5D5L. El área bajo la curva ROC del modelo es del 67,3%, con un intervalo de confianza entre el 58% y el 76%. Se calibra el modelo mediante el test de Hosmer-Lemeshow:(χ2=0,468; p=0,792). Solamente el 1,2% de los pacientes mostraban una puntuación ≤24, claramente patológica, en el Minimental Test de Folstein.
ConclusionesEl delirio y la necesidad de traqueostomía se asocian a síndrome post-cuidados intensivos evaluado mediante EuroQol 5D5L.
Incidence of post-intensive care syndrome at one month after hospital discharge in surviving critically ill COVID-19 patients and to identify associated factors.
DesignProspective cohort study.
SettingTwo multipurpose critical care units of the Araba University Hospital. Patients admitted to critical care units for severe acute respiratory failure secondary to COVID-19.
InterventionNone.
Variables of interestDemographic variables, length of stay, Charlson index, APACHEII, SOFA, days of mechanical ventilation, tracheotomy, delirium, tetraparesis of the critical patient, EuroQol 5D5L, Minimental Test.
ResultsA deterioration in the EuroQol health index (HI) from 90.9 ±16.9 to 70.9 ±24.7 (P<.001) was observed. The impairment of the five EuroQol domains is: mobility (46.1%), usual activities (44.7%), discomfort/pain (30.7%), psychological domain (27.3%) and self-care (20.3%). The 61.5% suffer a significant decrease in their health index. Multivariate analysis by logistic regression shows us that delirium (OR=3.01; 95%CI: 1.01-8.9; P=.047) and tracheostomy (OR=2.37; 95%CI: 1.09-5.14; P=.029) show association with drop in EuroQol 5D5L SI. The area under the ROC curve of the model is 67.3%, with a confidence interval between 58% and 76%. The model is calibrated using the Hosmer-Lemeshow test (χ2=0.468; P=.792). Only 1.2% of patients showed a score ≤24, clearly pathological, on the Folstein's Minimental Test.
ConclusionsDelirium and need for tracheostomy are associated with post-intensive care syndrome assessed by EuroQol 5D5L.
La pandemia causada por el SARS-CoV-2 ha ocasionado un aumento de pacientes ingresados en las unidades de críticos (UC) por síndrome de distrés respiratorio agudo (SDRA) secundario a COVID-19. Estos pacientes se caracterizan por sufrir una elevada mortalidad y secuelas, tanto físicas como psicológicas, que en estos momentos estamos comenzando a evaluar1,2. Muchos de ellos presentan un deterioro físico, cognitivo y/o psicológico3 con incidencias muy variables según los autores y el momento analizado. Este conjunto de signos y síntomas vienen a constituir lo que se ha venido a denominar desde hace unos años «síndrome post-cuidados intensivos» (SPCI).
Son muy variadas las herramientas que se han empleado para identificar y cuantificar los signos y los síntomas de este síndrome en sus distintas facetas, antes citadas. Nosotros, en el presente trabajo, hemos decidido emplear un indicador de calidad de vida relacionada con la salud (CVRS) como es el EuroQol como herramienta para evaluar el grado de afectación del paciente. Una herramienta, como el EuroQol nos permite hacer una valoración integral del estado de salud percibido por el paciente, asignándole un índice de salud, al mismo tiempo que podemos discriminar entre los distintos dominios que evalúa.
Los objetivos del presente trabajo son tres: cuantificar la incidencia del SPCI utilizando para ello la variación en el índice de salud, el grado de afectación de los cinco dominios del EuroQol 5D5L y, por último, tratar de identificar los factores que se asocian al deterioro objetivado en aquellos pacientes que han sobrevivido a COVID-19.
MétodosEl estudio se ha realizado en el Hospital Universitario Araba, que consta de dos centros hospitalarios, Santiago Apóstol y Txagorritxu, que disponen desde 1995 de sendas UC de carácter polivalente con 13 y 20 camas, respectivamente.
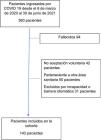
Es un estudio de cohortes prospectivo en el que se han incluido pacientes mayores de 18años que han sobrevivido a un episodio de SDRA secundario a COVID-19, ingresados en nuestras unidades desde el 6 de marzo de 2020 hasta el 30 de junio de 2021. No se incluyeron en el estudio pacientes COVID+ cuya causa de ingreso no era la insuficiencia respiratoria secundaria. El estudio fue aprobado por el Comité de Ética en Investigación del Centro. Los pacientes fueron incluidos tras la firma de un consentimiento informado.
Quedaron excluidos aquellos que no aceptaron participar en el estudio, eran incapaces de otorgar el consentimiento, pacientes en tránsito o pertenecientes a otras áreas sanitarias, dado que la evaluación era presencial, y los pacientes con barrera idiomática que dificultaba la valoración.
Se registraron variables demográficas, comorbilidades previas mediante el índice de Charlson4, estancias en UC y hospitalarias, indicadores de gravedad como el Acute Physiological and Chronic Health Evaluation (APACHEII)5 y el SOFA (Sequential Organ Failure Assessment)6, presencia de delirio, diagnosticado mediante la escala CAM-ICU7, tetraparesia del paciente crítico, diagnosticada mediante la escala Medical Research Council Sum Score y definida como MRC <36 puntos, pérdida de fuerza simétrica y reflejos osteotendinosos disminuidos8, días de ventilación mecánica y la necesidad de traqueotomía.
Para evaluar la incidencia del SPCI utilizamos la herramienta EuroQol5D5L9-11, que considera 5 dimensiones: movilidad, autocuidado, actividades habituales, dolor/malestar y ansiedad/depresión. Evalúa cada dimensión entre 1punto (ausencia de limitación) y 5puntos (incapacidad total). El EuroQol permite la cuantificación del grado de salud mediante una escala visual analógica (EVA), entre 0 y 100 (donde el 100 es el mejor nivel de salud posible) y un índice de salud normalizado para la población española. Hemos considerado como SPCI un deterioro clínicamente significativo de la CVRS, entendido como una caída del 10% del índice de salud. Para evaluar la incidencia de deterioro cognitivo se preguntaba al paciente o a su representante si había percibido ese deterioro, y en caso afirmativo se realizaba el Minimental Test (MMT) de Folstein12, que evalúa de 0 a 30 puntos los siguientes aspectos: orientación temporal (0-5), orientación espacial (0-5), fijación (0-3), cálculo (0-5), recuerdo (0-3) y lenguaje (0-9). Se considera normal una puntuación ≥27, 26-25 dudoso, 12-24 como patológica y <12 como demencia.
La valoración se realizaba mediante una entrevista presencial, de carácter multidisciplinar, en la que participaba una psicóloga, al mes del alta del hospital. Al paciente se le pedía que valorase su CVRS tanto 1mes previo a su ingreso por COVID-19 como en el momento de la entrevista, mediante el EuroQol heteroaplicado.
Previo a encontrar qué variables podían ser factores del deterioro objetivado se realizaron una serie de pruebas según el origen de cada variable. Para las variables cuantitativas se realizó la prueba t de Student para muestras independientes, y la prueba de la chi cuadrado (χ2) para las variables cualitativas. Se seleccionaron las variables que fueran significativas (p<0,05) o que tuvieran una significación menor a 0,150 para el análisis univariante realizado mediante regresión logística. Con las variables seleccionadas en el análisis univariante (p<0,05) realizamos análisis multivariante mediante análisis de regresión logística. Se llegó al modelo predictivo final realizando el método hacia atrás WALD para ver qué variables se mantenían en el modelo de forma significativa. Para la calibración del modelo se realizó la prueba de Hosmer-Lemeshow y se analizó el poder discriminante del modelo mediante el área bajo la curva ROC. Se realizó comparación de medias relacionadas para analizar las variaciones en el EVA e índice de salud del EuroQol.
El análisis de los datos se realizó mediante los paquetes estadísticos IBM SPSS Statistics 23 para Windows y R versión 4.1.2.
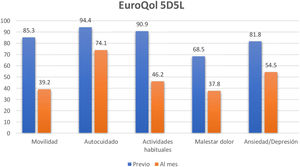
ResultadosDurante el periodo del 6 de marzo de 2020 hasta el 30 de junio de 2021 han ingresado en nuestras unidades 360 pacientes por SDRA grave secundario a COVID-19. De ellos, atendiendo a los criterios de exclusión arriba expuestos, se han incluido en el estudio 143 pacientes, que suponen el 53,76% de los supervivientes y el 77,3% de los pacientes elegibles (fig. 1). Las características de la cohorte vienen reflejadas de la tabla 1. La comparación de muestras relacionadas muestra descensos estadísticamente significativos desde la situación previa al ingreso en el hospital al mes del alta hospitalaria, tanto en el índice de salud, que pasa de 90,9 ±16,9 a 70,9 ±24,7 (p<0,001), como en la EVA, que pasa de 82,33 ±13,7 a 60,53 ±17,6 (p<0,001). Si comparamos los distintos dominios del EuroQol (fig. 2), observamos que la mayor caída de pacientes sin limitaciones, en términos absolutos, se da en el dominio movilidad (46,1%), seguido de las actividades habituales (44,7%), malestar/dolor (30,7%), dominio ansiedad/depresión (27,3%), siendo el dominio menos afectado el del autocuidado, con una caída del 20,3%. Observamos también que 88 pacientes (61,5%) sufren un descenso de su índice de salud superior o igual al 10%, considerado clínicamente significativo. Como se especifica en la tabla 2, estos pacientes muestran una mayor estancia hospitalaria, una mayor puntuación en la escala SOFA, más días de ventilación mecánica, mayor incidencia de traqueostomía, mayor incidencia de delirio y mayor incidencia de tetraparesia del paciente crítico.
Datos descriptivos y clínicos de la cohorte
| Variable | n = 143 | |
|---|---|---|
| Edad (años) | 61,12 ± 16,21 | |
| Estancia UC (días) | 18,97 ± 17 | |
| Estancia hospitalaria (días) | 36,88 ± 31,96 | |
| Índice de Charlson | 0,99 ± 1,06 | |
| APACHE II | 14,64 ± 5,1 | |
| SOFA | 6,19 ± 3,3 | |
| Días de ventilación mecánica | 11,09 ± 15,35 | |
| EuroQol EVA previo | 82,33 ±13,68 | |
| EuroQol EVA al mes | 60,53 ±17,6 | |
| EuroQol índice de salud previo | 90,9 ± 16,9 | |
| EuroQol índice de salud al mes | 70,9 ± 24,7 | |
| Sexo: varón | 98 (68,5%) | (60,9%-76,1%) |
| Traqueotomía | 32 (22,4%) | (15,6%-29,2%) |
| Delirio | 63 (44,1%) | (35,0%-52,2%) |
| Tetraparesia | 66 (46,2%) | (38,0%-54,4%) |
Las variables cualitativas se expresan como porcentajes con su correspondiente IC95% y las variables cuantitativas como medias ±desviación estándar.
Análisis bivariante según descenso del índice de salud (≥10%)
| No | Sí | p | |
|---|---|---|---|
| n = 55 | n = 88 | ||
| Edad (años) | 55,7 (14,6) | 62,9 (13,5) | 0,068 |
| Sexo | 0,659 | ||
| Varón | 36 (65,5%) | 62 (70,5%) | |
| Mujer | 19 (34,5%) | 26 (29,5%) | |
| Estancia UC (días) | 13,2 (12,2) | 18,2 (14,9) | 0,169 |
| Estancia hospitalaria (días) | 27,8 (15,8) | 38,9 (25,6) | 0,037 |
| Índice de Charlson | 0,96 (1,12) | 1,00 (1,04) | 0,847 |
| APACHE II | 13,9 (4,54) | 15,1 (5,49) | 0,165 |
| SOFA | 5,17 (2,85) | 6,82 (3,44) | 0,002 |
| Días de ventilación mecánica | 6,84 (12,7) | 14,9 (16,1) | 0,001 |
| Traqueotomía | 0,005 | ||
| No | 50 (90,9%) | 61 (69,3%) | |
| Sí | 5 (9,09%) | 27 (30,7%) | |
| Delirio | 0,003 | ||
| No | 40 (72,7%) | 40 (45,5%) | |
| Sí | 15 (27,3%) | 48 (54,5%) | |
| Tetraparesia | 0,007 | ||
| No | 38 (69,1%) | 39 (44,3%) | |
| Sí | 17 (30,9%) | 49 (55,7%) | |
| EuroQol EVA previo | 80,9 (14,9) | 83,4 (12,9) | 0,293 |
La comparación de las variables cualitativas se realiza mediante el test de chi cuadrado y las variables cuantitativas mediante la t de Student. Presentan una significación menor a 0,150 y, por lo tanto, se seleccionan para el análisis univariante: edad, estancia hospitalaria, SOFA, días de ventilación mecánica, traqueotomía, delirio y tetraparesia del paciente crítico.
Como se observa en la tabla 3, el análisis univariante mediante regresión logística muestra que el SOFA, los días de ventilación mecánica, la traqueotomía el delirio y la tetraparesia del paciente crítico se asocian con un deterioro en el índice de salud mayor o igual al 10%. Finalmente, el análisis multivariante mediante regresión logística nos muestra que el deliro (OR=3,01; IC95%: 1,01-8,9; p=0,047) y la traqueotomía (OR=2,37; IC95%: 1,09-5,14; p=0,029) muestran una asociación con un deterioro en la CVRS evaluada mediante el EuroQol.
Análisis univariante según descenso del índice de salud (10%)
| No | Sí | OR | p | |
|---|---|---|---|---|
| n = 55 | n = 88 | IC 95% | ||
| Edad (años) | 55,7 (14,6) | 62,9 (13,5) | 1,04 [1,00;1,08] | 0,063 |
| Estancia hospitalaria (días) | 27,8 (15,8) | 38,9 (25,6) | 1,03 [1,00;1,06] | 0,088 |
| SOFA total | 5,17 (2,85) | 6,82 (3,44) | 1,18 [1,05;1,33] | 0,005 |
| Días de ventilación mecánica | 6,84 (12,7) | 14,9 (16,1) | 1,04 [1,01;1,08] | 0,003 |
| Traqueotomía | ||||
| No | 50 (90,9%) | 61 (69,3%) | Ref. | Ref. |
| Sí | 5 (9,09%) | 27 (30,7%) | 4,29 [1,64;13,6] | 0,002 |
| Delirio | ||||
| No | 40 (72,7%) | 40 (45,5%) | Ref. | Ref. |
| Sí | 15 (27,3%) | 48 (54,5%) | 3,16 [1,55;6,71] | 0,001 |
| Tetraparesia | ||||
| No | 38 (69,1%) | 39 (44,3%) | Ref. | Ref. |
| Sí | 17 (30,9%) | 49 (55,7%) | 2,78 [1,38;5,78] | 0,004 |
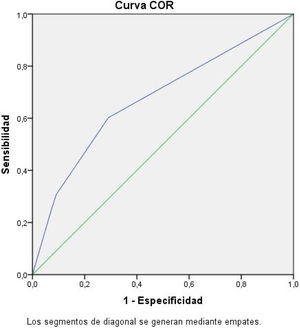
El área bajo la curva ROC del modelo es del 67,3%, con un intervalo de confianza entre el 58% y el 76% (fig. 3). El test de Hosmer-Lemeshow (χ2=0,468; p=0,792) indica una buena correlación entre la predicción del modelo y los valores realmente observados.
En lo que respecta a la valoración del estado cognitivo, 28 pacientes (19,6%) reconocían sufrir cierto deterioro cognitivo, caracterizado sobre todo por cierta dificultad para la concentración u olvidos frecuentes. Entre los pacientes sometidos al MMT, solamente 2 de ellos (1,2%) mostraban una puntuación ≤24, que era claramente patológica.
DiscusiónAunque la mayoría de los pacientes que ingresan en nuestras unidades como consecuencia de un SDRA secundario a COVID-19, actualmente denominado CARDS13, sobreviven, es ya mucha la evidencia que muestra que estos pacientes sufren una elevada incidencia de lo que conocemos como SPCI. Distintos autores han publicado incidencias muy variables, pero que en general oscilan entre el 51 y el 80%1,14,15.
Los distintos autores coinciden en que el SPCI se caracteriza por mostrar un deterioro físico, cognitivo y emocional, pero cuando se habla del deterioro del estado de salud no se establece un umbral a partir del cual considerarlo como clínicamente significativo. Si bien el EuroQol es una herramienta para evaluar la CVRS percibida, nosotros decidimos utilizarlo porque nos permitía hacer una valoración de la CVRS, y con ello una valoración integral del SPCI, como postulan autores como Major et al.9, Busico et al.10 y recientemente en un trabajo publicado por Maley et al.14, donde han utilizado esta herramienta para evaluar la actividad física. Además, la versión 5L ha mejorado su sensibilidad al disminuir el efecto techo que tenía la versión 3L. Los resultados de EuroQoL proporcionan una norma poblacional para España y constituyen una referencia para realizar comparaciones entre grupos de pacientes y la población general, así como para hacer el seguimiento de la evolución de la salud de los pacientes11. A falta de umbrales establecidos, consideramos que un descenso del 10% en el índice de salud podía reflejar un deterioro clínicamente significativo en base a la encuesta de salud nacional llevada a cabo en 2011-201211 y publicada por el Ministerio de Sanidad, Servicios Sociales e Igualdad en 2014. El índice de salud en la población del País Vasco entre los 55-64años, franja de edad donde está ubicada nuestra cohorte, era de 90,7 coincidente con la nuestra, 90,9. El rango entre 75-84años, 20años más, es de 85, lo que supone un 6,3%. Por otro lado, el hecho de disponer de un indicador cuantitativo nos facilitaba el análisis a la hora de identificar factores asociados al SPCI. Somos conscientes de que el hecho de aplicar la escala con carácter retrospectivo a la situación previa a la enfermedad puede conllevar un sesgo de recuerdo, pero el hecho de que haya sido heteroaplicada y haciendo hincapié durante la entrevista en diferenciar los dos momentos evaluados, ha podido paliar este posible sesgo.
El 61,5% de nuestros pacientes mostraban una caída del índice de salud del EuroQol de al menos un 10% sobre su situación previa. Resulta difícil la comparación de los distintos trabajos publicados en relación con SPCI, y con ello el verdadero dimensionamiento del problema. Esto es debido, a nuestro juicio, a que las herramientas empleadas para su valoración y los periodos en los que esta se realiza son distintos. Así por ejemplo, en el trabajo del grupo COMEBAC1 se emplea el SF-36 y la primera valoración, telefónica, se lleva a cabo en los 3-4meses del alta hospitalaria; Latronico et al.15 utilizan también el SF-36, pero a los tres meses del alta de la UC y la valoración es presencial; Marra et al.16 utilizan el Katz ADL a los tres meses del alta hospitalaria, y Maley et al.14 utilizan el EuroQol 5D a los seis meses del alta hospitalaria de manera telefónica. En cualquier caso, la magnitud del problema obliga a identificar factores de riesgo de desarrollar el SPCI sobre los que se pueda incidir con fines de prevención primaria inicialmente, y posteriormente con una prevención secundaria2,17,18. Dentro de los cinco dominios que valora EuroQol, el mayor porcentaje de pacientes afectados con alguna limitación se da, por este orden, en los dominios de movilidad, actividades habituales y dolor; sin embargo, al mes del alta hospitalaria el 74,1% de los pacientes siguen sin presentar limitaciones para su autocuidado. Estos datos son coincidentes con otros trabajos publicados, donde la actividad motora es la más afectada, pero no hasta el punto de convertir a la mayoría de los pacientes en dependientes para las actividades básicas de la vida diaria1,15,19,20. La quinta dimensión que evalúa el EuroQol es el de ansiedad/depresión, que es una de las dimensiones afectas por el SPCI. El 18,2% mostraban síntomas de ansiedad/depresión previos a su ingreso. Nosotros no descartamos pacientes con patología psiquiátrica previa, dado que el hecho de tener una valoración previa nos iba a permitir detectar los cambios tras su alta de UC. Sin embargo, es el dominio menos afectado, después del de autocuidado, aumentando en un 27,3% el número de pacientes afectados al mes del alta hospitalaria. Estos datos son concordantes con datos publicados por Davydow et al.21 en una revisión sistemática o por Premraj et al.22 en un metaanálisis, pero muy inferiores a los publicados por Maley et al.14, donde la incidencia de SPCI llegaba al 80%, aunque en su caso todos los pacientes habían precisado ventilación mecánica. Teniendo en consideración que el EuroQol considera síntomas de ansiedad o depresión y no un diagnóstico de estas entidades, posiblemente estemos sobreestimando la severidad del problema.
Cuando pasamos a analizar los posibles factores que se asocian a un mayor riesgo de sufrir una caída en el índice de salud igual o superior al 10%, vemos que una mayor puntuación en la escala SOFA, la mayor duración de la ventilación mecánica, la traqueotomía, el delirio y la tetraparesia del paciente crítico se asocian a un mayor riesgo de sufrir un deterioro en la CVRS cuantificada mediante el índice de salud.
En un modelo multivariante la traqueotomía muestra un riesgo tres veces superior, y el delirio, un riesgo más de dos veces superior a mostrar un deterioro significativo de su calidad de vida al mes del alta del hospital.
En nuestras unidades, la mayoría de las traqueotomías (84,3%) fueron percutáneas, restringiéndose la quirúrgicas a condicionantes anatómicos, y los pacientes fueron trasladados a las unidades de hospitalización una vez decanulados en la unidad, por motivos de seguridad. Por lo tanto, no creemos que la traqueotomía por sí misma explique un mayor riesgo de SPCI, sino lo que ella implica. Por un lado, los pacientes traqueotomizados se caracterizan por una ventilación mecánica muy prolongada, de 35,65 ±12,7días, frente a los 4,9 ±6,7días de los no traqueotomizados, en nuestra cohorte. Por otro lado, esta diferencia en días de ventilación mecánica conlleva con toda probabilidad más días de sedación, de inmovilización, de infecciones relacionadas con la asistencia sanitaria, etc., que ocasionarán un mayor deterioro y, en consecuencia, una recuperación más lenta del paciente.
Por otra parte, el delirio, caracterizado por la inatención, acompañada de un pensamiento desorganizado o una alteración del nivel de conciencia, muestra una incidencia en el rango medio de lo publicado, a pesar de tratarse de un grupo de pacientes en el que confluyen la mayoría de los factores de riesgo conocidos: ventilación mecánica prolongada, sedaciones prolongadas, utilización de benzodiacepinas23,24. Nuestro trabajo ratifica la elevada incidencia del deliro en el SDRA por COVID-19 y la hipótesis de que el delirio está claramente asociado al SPCI y al consiguiente deterioro de la CVRS. Dada su complejidad, en nuestro trabajo no hemos registrado la duración del delirio ni su posible asociación con la utilización de benzodiacepinas.
Otro de los conceptos evaluados ha sido el deterioro cognitivo, uno de los aspectos considerados en el SPCI; los distintos autores muestran incidencias variables, que van desde el 16 al 80%15,25, y algunos estudios han mostrado su persistencia al año2,25. Se han identificado como factores de riesgo, entre otros: el delirio durante su estancia en la UC, el deterioro cognitivo previo, la sepsis y el SDRA25-28. Ya se conoce que el SARS-CoV-2 afecta tanto al sistema nervioso periférico como al central, dando lugar a un amplio espectro de cuadros neurológicos29,30, aunque puede ser difícil discernir si el deterioro es consecuencia de la COVID-19 o del propio SPCI, independientemente de su causa31. En nuestra cohorte, aunque el 19,6% de los pacientes manifestaban padecer cierto grado de deterioro cognitivo, sobre todo en forma de olvidos frecuentes y dificultad para la concentración, cuando se les sometía al MMT solamente el 1,2% (2pacientes) mostraban una puntuación claramente patológica (≤24puntos). Esos «olvidos frecuentes» o la «dificultad para la concentración» no les suponían un serio hándicap para desempeñar una vida normal. Posiblemente la herramienta utilizada tenga una baja sensibilidad para detectar alteraciones cognitivas leves y, en consecuencia, pueda infraestimar la gravedad del problema.
Podemos concluir afirmando que la mayoría de los pacientes que sobreviven a un SDRA secundario a COVID-19 muestran un SPCI que se ve reflejado en un deterioro de su CVRS, cuantificada mediante el EuroQol, más acentuado en los dominios movilidad, actividades habituales y dolor, y no tanto en su dimensión emocional o en la de autocuidado. Este deterioro se asocia al desarrollo de delirio y a la necesidad de traqueotomía durante su ingreso en UC.
Consideramos que este trabajo aporta, sobre lo publicado hasta ahora sobre este tema, la utilización del índice de salud del EuroQol y la identificación de factores asociados a este síndrome, al mismo tiempo que pone de manifiesto la necesidad de trabajar en el diagnóstico, en la cuantificación y en la identificación de factores de riesgo que permitan la prevención del SPCI y el posterior seguimiento de su evolución y tratamiento.
FinanciaciónFinanciado a través de la Convocatoria Intramural Extraordinaria para proyectos COVID-19 de la Fundación Vital Fundazioa – Bioaraba.
Contribución de los autoresTodos los autores han contribuido a la adquisición de datos, la revisión crítica del contenido intelectual y la aprobación definitiva de la versión que se presenta. S. Iribarren, A. Vallejo y R. Barreira llevaron a cabo la concepción y el diseño del estudio. C. Bermúdez y S. Iribarren llevaron a cabo el análisis y la interpretación de los datos.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.