INTRODUCCIÓN
Los pacientes con tromboembolismo pulmonar (TEP) tienen a menudo concentraciones plasmáticas de troponina (Tn) elevadas, sin que necesariamente exista cardiopatía coronaria. Esta elevación se asocia a un aumento de la mortalidad hospitalaria y de otros desenlaces adversos. Ello ha generado expectativas sobre la posible utilidad de este marcador bioquímico para anticipar qué pacientes habrían de ser ingresados en una Unidad de Cuidados Intensivos (UCI) o quiénes se beneficiarían de un tratamiento de riesgo como es la fibrinólisis.
Desgraciadamente, los estudios realizados incluyen un número reducido de casos y carecen de la suficiente precisión estadística para ser utilizados en la toma de decisiones individual. Una revisión sistemática y un metaanálisis de estos estudios podrían mejorar la precisión de los estudios individuales, y aportar información sobre la consistencia de sus resultados y las fuentes de heterogeneidad.
Los objetivos de este estudio son:
1. Cuantificar el valor pronóstico de los niveles de Tn en pacientes con TEP, específicamente en lo que respecta a la mortalidad hospitalaria, la existencia de sobrecarga ventricular derecha en el ecocardiograma y el desarrollo de complicaciones graves durante la hospitalización.
2. Explorar las posibles fuentes de heterogeneidad entre los estudios, en especial en relación al espectro de pacientes, la calidad metodológica del estudio y la posibilidad de sesgos de publicación.
3. Clarificar el valor pronóstico que añaden los niveles de Tn en comparación con los signos clínicos, radiológicos y ecocardiográficos clásicos.
MÉTODOS
Fuentes de los datos
Se realizó una búsqueda bibliográfica en las bases de datos: Medline (a través de PubMed y OVID) hasta enero de 2004, Embase, Pascal (desde enero de 2000 a enero de 2004), Medion database, Biblioteca Cochrane (4.ª revisión de 2003) e ISI Proceedings (desde 1998). Para asegurar la exhaustividad del rastreo se utilizaron los términos troponin* y "pulmonary embolism" como palabras de texto. Esta estrategia se completó con la búsqueda manual en las referencias de los artículos recuperados a través de las fuentes anteriores.
Selección de estudios
Los artículos potencialmente elegibles se examinaron por duplicado para comprobar si existía alguno de los siguientes criterios de exclusión: a) estudios irrelevantes (sin información sobre el valor pronóstico de la Tn en el TEP); b) estudios de revisión u opinión; c) estudios que no aportaban datos sobre riesgo relativo, odds ratio (OR) o hazard ratio; d) estudios escritos en idioma distinto del inglés, francés, español, portugués, italiano o alemán; e) estudios posteriores al 1 de febrero de 2004, y f) publicaciones duplicadas. En este último caso se incluyeron los artículos más recientes publicados en revistas con revisión por pares.
Los artículos que pasaron el primer filtro se sometieron a un examen más detallado, incluyéndose finalmente los que cumplían los siguientes criterios: a) estudios de cohorte incipiente de pacientes con diagnóstico de embolia pulmonar reclutados en el momento del diagnóstico; b) inclusión de al menos 20 pacientes, y c) disponibilidad de datos sobre los niveles de Tn y la incidencia de alguno de los desenlaces clínicos predefinidos (mortalidad hospitalaria, sobrecarga ventricular derecha o evolución desfavorable).
Se consideró como evolución desfavorable la aparición durante el período de hospitalización de al menos uno de los siguientes eventos: fallecimiento, intubación traqueal y ventilación mecánica (VM), o necesidad de fármacos vasoactivos intravenosos. El uso de tratamiento fibrinolítico no se consideró por sí solo indicativo de evolución desfavorable.
Extracción de los datos
Los estudios se dividieron en dos listados, uno para cada pareja de investigadores. La extracción de los datos se realizó de forma independiente por los dos investigadores de cada grupo. Cuando hubo discordancia entre los investigadores de un mismo grupo, ésta se resolvió por consenso entre ambos, y de no alcanzarse el mismo, se aclaró por un tercer evaluador. A partir de cada artículo se extrajeron datos sobre el tipo de población estudiada, criterios de inclusión y exclusión, pruebas diagnósticas de referencia de TEP empleadas, método de determinación de Tn utilizado y puntos de corte adoptados, datos de las tablas pronósticas dos por dos (Tn frente a eventos), y datos relativos a la calidad metodológica. Algunos estudios aplicaban más de un punto de corte de Tn; en estos casos, se seleccionó el punto de corte "óptimo", definido como aquél que reducía las cifras de falsos positivos y de falsos negativos.
La calidad metodológica de los estudios se valoró mediante una lista de 19 criterios adaptada de Lijmer et al1 y Altman2. El cumplimiento de cada uno de los criterios se codificó como: 2 (cumple), 0 (no cumple) y 1 (dudoso). Para cuantificar la calidad de los estudios se sumaron las puntuaciones de cada uno de los 19 ítems valorados; de esta forma el máximo de puntuación fue de 38 puntos (19 x 2) y el mínimo de 0. Adicionalmente, los estudios se clasificaron como de alta o baja calidad, según su puntuación fuera superior o inferior al percentil 25 de la distribución de puntuaciones de todos los estudios incluidos.
Análisis estadístico
La concordancia entre observadores en la evaluación de los criterios de calidad se examinó mediante el índice kappa ponderado mediante pesos cuadráticos3.
A partir de los datos tabulados en tablas 2 x 2 se calcularon la sensibilidad, especificidad, cocientes de probabilidad (CP) (likelihood ratios) y OR, con sus correspondientes intervalos de confianza al 95% (IC 95%) para cada uno de los desenlaces estudiados.
La heterogeneidad de los diferentes estudios se valoró mediante el estadístico Q. Dado que esta prueba tiene baja potencia estadística, se construyeron los gráficos de Galbraith4, que representan la precisión de cada estudio frente a la OR estandarizada, y se examinó gráficamente la sensibilidad y la especificidad de cada estudio en el gráfico de bosque (forest plot). La posible existencia de sesgo de publicación se evaluó mediante la construcción del gráfico en embudo (funnel plot) de las OR pronósticas frente a su error estándar, y mediante la prueba de regresión de Egger5,6. Cuando el grado de heterogeneidad lo permitió, se estimaron la OR, los CP, la sensibilidad y la especificidad ponderados mediante un modelo de efectos aleatorios.
Para analizar el posible efecto umbral (influencia de los distintos puntos de corte utilizados en los diferentes estudios para clasificar la prueba como positiva o negativa) como fuente de heterogeneidad, se ajustó un modelo de metarregresión por el método de Littenberg et al7. Además de evaluar el efecto umbral, este método permite construir curvas SROC (Summary Receiver Operating Characteristic) y cuantificar el impacto de las características del estudio (introducidas como covariables del modelo) sobre la OR. Las covariables analizadas fueron el tipo de Tn analizado (TnT o TnI), la calidad del estudio (calidad superior o inferior al percentil 25) y el tipo de población estudiada (Urgencias u hospitalización).
Los análisis se realizaron mediante los programas estadísticos StatsDirect (versión 2.3.7), SPSS (versión 11.0.1) y Meta-Disc (versión 1.1.0)8.
RESULTADOS
Estudios incluidos
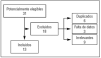
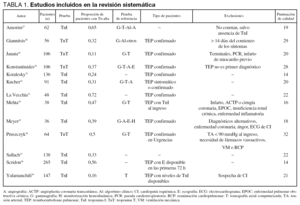
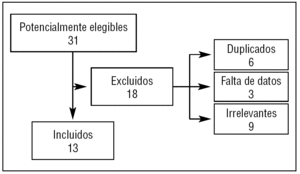
Inicialmente se identificaron 31 estudios potencialmente elegibles (tabla 1 y fig. 1), de los que se eliminaron 18 por las siguientes razones: publicación duplicada (6 estudios9-14), falta de datos (3 estudios15-17) y estudios irrelevantes (9 estudios18-26). Los 13 estudios finalmente incluidos27-39) valoraban: la mortalidad (12 estudios28-39, 1.231 pacientes), la sobrecarga ventricular derecha (6 estudios27,28,32-35, 331 pacientes), o la evolución desfavorable (5 estudios30,32,34-36, 335 pacientes).
Figura 1. Diagrama de flujo de los artículos recuperados, incluidos y excluidos.
La calidad de los estudios incluidos no fue óptima. Haciendo una estimación conservadora (considerando como positivos los casos dudosos), el 31% de los estudios carecían de unos claros criterios de inclusión27,31,37,38 o de una prueba de referencia para el diagnóstico de TEP bien definida31,33,37,38; el 38% no incluía a todos los pacientes con diagnóstico de TEP29,30,34,36,39; un 8% no tenía determinación de Tn en todos los pacientes34; un 15% de los estudios eran retrospectivos34,39, y sólo un 38% de los estudios controlaba el efecto de confusión de las covariables28,32,33,36,37. La concordancia (kappa ponderado) en la calidad de los estudios (previa al consenso) para los dos grupos de investigadores fue, respectivamente, de 0,51 (IC 95% 0,30-0,72) y de 0,74 (IC 95% 0,58-0,90).
La determinación de Tn se efectuó dentro de la primera hora desde el inicio de los síntomas sugerentes de TEP en el estudio de Metha et al34 y entre los días 1 y 12 (media de 3 días) en el estudio de Giannitsis et al28. El resto de los estudios no especificaban el tiempo de evolución de los síntomas en el momento de admisión, por lo que no se pudo precisar si la determinación de Tn se realizó dentro de las primeras 24 horas desde el inicio de los mismos o más tarde.
Respecto a la prevalencia de cardiopatía coronaria en la población en estudio, 4 de los artículos incluidos en el metaanálisis29,34,35,39 excluían a los pacientes con sospecha de coronariopatía (tabla 1). En el estudio de Kucher et al32, en el que se incluían pacientes con antecedentes de angina, infarto o revascularización coronaria, no se encontraron datos electrocardiográficos, ecocardiográficos o bioquímicos (concentraciones de CK-MB) sugerentes de cardiopatía isquémica aguda concomitante en ninguno de estos pacientes. Por su parte, en el estudio de Giannitsis et al28 se realizó angiografía coronaria en 41 de los 56 pacientes con embolismo pulmonar; los signos angiográficos de enfermedad coronaria significativa se encontraron en proporción similar en el grupo de pacientes con Tn plasmática elevada y en el de pacientes con Tn normal.
Mortalidad hospitalaria
La mortalidad global ponderada fue del 14%. Uno de los estudios inicialmente incluido en la revisión35 se excluyó del análisis final porque no incluía ningún fallecido. Cuatro de los estudios28-30,36 analizaban el valor pronóstico de la TnT, mientras que los 9 restantes analizaban la TnI27,31-35,37-39. Los puntos de corte utilizados para definir los valores anormales de Tn fueron muy variables. A pesar de ello, el análisis de regresión no encontró efecto umbral (tabla 2), por lo que los datos se analizaron conjuntamente.
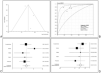
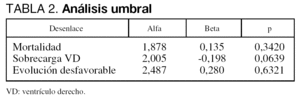
La OR combinada fue de 6,20 (IC 95% 4,04-9,12). No se encontraron signos de heterogeneidad estadística ni de sesgo de publicación (fig. 2A). El área bajo la curva SROC (fig. 2B) fue de 0,78 (IC 95% 0,73-0,83).
Figura 2. Mortalidad hospitalaria: (A) gráfico de embudo; (B) curva SROC; (C) cocientes de probabilidad positivos; (D) cocientes de probabilidad negativos. SROC: Summary Receiver Operating Characteristic.
Los CP combinados positivo y negativo fueron, respectivamente, 2,46 (IC 95% 1,88-3,21) y 0,48 (IC 95% 0,35-0,65) (figs. 2C y 2D). Aunque los resultados de los CP negativos fueron homogéneos (p = 0,167), los CP positivos mostraron heterogeneidad estadística (p < 0,001). Tanto los valores de sensibilidad (0,72, IC 95% 0,64-0,79) como los de especificidad (0,69, IC 95% 0,66-0,72) mostraron una clara heterogeneidad (p < 0,001 en ambos casos).
En el análisis de metarregresión, los estudios que utilizaban TnI mostraron una tendencia hacia una menor OR que los estudios basados en TnT (OR relativa 0,38; p = 0,0970), y los estudios basados en pacientes de Urgencias mostraron una tendencia hacia una mayor OR que los estudios realizados en pacientes hospitalizados (OR relativa 2,52; p = 0,0828). La calidad del estudio no se reveló como una variable predictora independiente de la OR.
Sobrecarga ventricular derecha
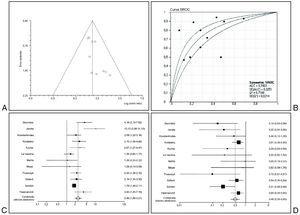
Sólo uno de los 6 estudios analizados medía el valor pronóstico de la TnT28, mientras que los cinco restantes analizaban la TnI27,32-35. Hubo indicios de efecto umbral (p = 0,0639; tabla 2), pero no se encontró heterogeneidad estadística de las OR en la prueba Q (p = 0,8961) ni en el gráfico de Galbraith. Tampoco hubo indicios de sesgo de publicación (fig. 3A). La OR combinada fue de 8,04 (IC 95% 4,4-16,7). El área bajo la curva SROC (fig. 3B) fue de 0,80 (IC 95% 0,77-0,82), y no cambió sensiblemente cuando se construyeron las curvas SROC asimétricas (ABC 0,90 [IC 95% 0,76-0,82]), lo que indica que la influencia de un posible efecto umbral sería escasa. Los resultados de los CP combinados positivo y negativo fueron 2,87 (IC 95% 1,75-4,71) y 0,49 (IC 95% 0,39-0,62) (figs. 3C y 3D), sin heterogeneidad estadística significativa. Por el contrario, los resultados expresados en términos de sensibilidad y especificidad mostraron una clara heterogeneidad (p < 0,001 en ambos casos), probablemente en relación con el mencionado efecto umbral. Tampoco se encontró un efecto significativo de la calidad de los estudios al incluir dicha covariable en el modelo de metarregresión.
Figura 3. Sobrecarga ventricular derecha: (A) gráfico de embudo; (B) curva SROC; (C) cocientes de probabilidad positivos; (D) cocientes de probabilidad negativos. SROC: Summary Receiver Operating Characteristic.
Evolución desfavorable
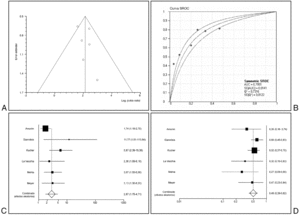
Dos de los cinco estudios analizaban el valor pronóstico de la TnT30,36, mientras que los tres restantes analizaban la TnI32,34,35. Como sucedió con la mortalidad, aquí tampoco se detectó efecto umbral (tabla 2) y no hubo indicios de heterogeneidad ni signos de asimetría en el gráfico de embudo (fig. 4A). La capacidad de la Tn para discriminar a los enfermos con evolución desfavorable fue cuantitativamente importante: OR combinada 14,6 (IC 95% 6,8-31,2). El área bajo la curva SROC (fig. 4B) fue de 0,84 (IC 95% 0,75-0,94). Los resultados de los CP combinados positivo y negativo fueron 2,91 (IC 95% 2,18-3,88) y 0,23 (IC 95% 0,13-0,41) (figs. 4C y 4D), sin heterogeneidad estadística significativa. Expresado de la manera tradicional, la sensibilidad fue de 0,86 (IC 95% 0,75-0,93; p de heterogeneidad = 0,512) y la especificidad de 0,72 (IC 95% 0,66-0,72; p de heterogeneidad = 0,054). No se encontró asociación independiente de la OR con el tipo de Tn utilizado ni con la calidad del estudio.
Figura 4. Curso clínico complicado: (A) gráfico de embudo; (B) curva SROC; (C) cocientes de probabilidad positivos; (D) cocientes de probabilidad negativos. SROC: Summary Receiver Operating Characteristic.
Valor añadido de la troponina
Cinco de los estudios analizaron el valor pronóstico añadido de la Tn. En el estudio de Kucher et al32, los niveles de Tn se asociaron de forma significativa con la supervivencia tras ajustar para la disfunción ventricular derecha, el índice de shock y el patrón anatómico en la tomografía computarizada, y se encontró un valor pronóstico aditivo entre la TnI y el ecocardiograma, tanto para la identificación de los pacientes de bajo riesgo como en la predicción de evolución desfavorable. De forma similar, en el estudio de Giannitsis et al28, la Tn fue la única variable predictora de fallecimiento en el análisis multivariante, tras controlar el efecto de la edad, los niveles de CK, la gravedad clínica, o la presencia de hipoxemia o síncope. Asimismo, en el estudio de Sallach et al37, la Tn se asoció con una mayor mortalidad a los 30 días tras controlar el efecto de potenciales factores de confusión. En el estudio de La Vecchia et al33, la TnI fue el predictor de mortalidad más importante en el análisis multivariado. En el estudio de Pruszczyk et al36, la TnT fue el único parámetro que se asoció a una evolución clínica desfavorable tras controlar el efecto de otras covariables como la edad, la tensión arterial y la dilatación de ventrículo derecho.
DISCUSIÓN
Los resultados de esta revisión sistemática confirman que los niveles de Tn elevados identifican a un grupo de pacientes con signos ecocardiográficos de sobrecarga ventricular derecha, elevada mortalidad hospitalaria y una alta probabilidad de presentar un curso clínico complicado. Dentro de cada uno de los desenlaces examinados, las OR de los distintos estudios fueron relativamente homogéneas, sin encontrarse efecto umbral ni indicios de sesgo de publicación. Además, los estudios sugieren que la Tn tiene valor pronóstico independiente de otros factores conocidos.
A diferencia de la OR pronóstica, los indicadores calibrados (cocientes de probabilidad, sensibilidad y especificidad) mostraron frecuentemente signos de heterogeneidad estadística, lo que dificulta la aplicación de la Tn en la toma de decisiones individual. En cualquier caso, sin embargo, la magnitud de la asociación encontrada entre los niveles de Tn y la evolución clínica parece importante. Por ejemplo, si asumimos un riesgo basal de mala evolución del 20% (la media ponderada de los estudios analizados), en el caso de tener una Tn positiva esta probabilidad aumenta a un 42% (IC 35%-50%), mientras que, en el caso de tener una Tn negativa, la probabilidad de mala evolución se reduce a un 5% (IC 3%-9%).
Esta estimación del valor pronóstico de la Tn puede estar distorsionada por la selección de enfermos en los estudios individuales. En efecto, aunque se ha procurado recopilar estudios de cohorte incipientes, muchos estudios incluyen pacientes que se presentan desde un primer momento en situación de shock, o de insuficiencia respiratoria. El efecto de este sesgo sería sobrestimar los CP positivos, pero no cuestiona la utilidad de los niveles bajos de Tn para predecir una buena evolución.
Obviamente, los pacientes que ingresan en situación de shock o insuficiencia respiratoria presentan de entrada un mal pronóstico, independientemente de los niveles de Tn. Por tanto, los marcadores bioquímicos serían especialmente útiles en los pacientes con riesgo bajo o intermedio40, en los que unos valores normales de Tn harían innecesaria la realización de otras técnicas más costosas o menos disponibles para evaluar el riesgo de complicaciones.
Nuestro estudio presenta algunas limitaciones adicionales. En primer lugar, el reducido número de estudios incluidos limita la potencia estadística de nuestro análisis y aumenta la posibilidad de error de tipo II. Por tanto, los resultados negativos encontrados respecto a la ausencia de efecto umbral, la falta de heterogeneidad o el efecto de la calidad de los datos sobre los resultados deben ser tomados con cautela. En segundo lugar, la validez de la presente revisión está condicionada por la calidad de los estudios originales. Es destacable que ningún estudio cubre todos los criterios de calidad considerados en esta revisión.
Por último, esta revisión pone de manifiesto algunas lagunas de investigación que deberían ser cubiertas en futuros estudios. Por un lado, son necesarios estudios de cohortes de calidad, con un número suficiente de pacientes con sospecha de TEP, sin signos de fallo cardiorrespiratorio y con determinación precoz de los niveles de Tn. Idealmente, estos estudios deberían ser capaces de cuantificar el valor pronóstico añadido de la Tn en relación a las otras pruebas disponibles (incluida la exploración física), así como para evaluar la importancia pronóstica de los niveles progresivamente más elevados de Tn en pacientes que permanecen estables. Por otro lado, la asociación entre los niveles de Tn y la mala evolución clínica apoyaría la realización de un ensayo aleatorizado que comparara el tratamiento con trombólisis frente a heparina en pacientes con TEP y Tn alta.
AGRADECIMIENTOS
Agradecemos a los Dres. I. Khan, S. Konstantinides, D. Peetz, N. J. Metha y P. Pruszczyk su amabilidad al proporcionarnos información adicional sobre sus respectivos estudios.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.