Conocer la implantación y características de la ventilación no invasiva (VNI) en los servicios de urgencias hospitalarios (SUH) públicos de Cataluña. Analizar si hay diferencias en función de la tipología, del grado de actividad y de la existencia de una unidad de cuidados intensivos (UCI) en el hospital.
DiseñoEstudio descriptivo, sin intervención, realizado mediante una encuesta estructurada en 3bloques: 1) profesionales y formación; 2) aparataje utilizado y 3) escenarios clínicos y uso de la VNI.
ÁmbitoResponsables de los SUH públicos de Cataluña.
ResultadosContestaron 52 de 54 SUH públicos (96,3%): 51 realizan VNI, iniciada mayoritariamente por el médico de urgencias (78,5%). El 66,7% mantiene al paciente en urgencias hasta su retirada y en el 43,1% la estancia suele superar las 24 h. El 39,2% de los SUH tienen un protocolo propio, el 35,3% consensuado con otros servicios (más en hospitales no comarcales, p = 0,012, y con UCI, p=0,014) y el 25,5% no tiene. El 43,1% registran la actividad. El aprendizaje constituye la mayor dificultad para la implantación, pero el 19,6% no contempla la formación reglada regular. En caso de necesitar soporte, el principal médico de referencia es el especialista de Medicina Intensiva (35,3%, más en hospitales no comarcales, p=0,012, y con UCI, p=0,002).
ConclusionesLa VNI la realizan en la mayoría de los SUH los médicos de urgencias. Las áreas de mejora detectadas incluyen el drenaje de pacientes una vez iniciada la VNI, la potenciación de protocolos, el registro de actividad y la formación de los profesionales.
To know the implementation and characteristics of non-invasive ventilation (NIV) in the Emergency Departments (EDs) of public hospitals in Catalonia (Spain) and analyze possible differences based on the typology, degree of activity and the availability of an Intensive Care Unit (ICU) in the hospital.
DesignA non-interventional, descriptive study was carried out, using a structured questionnaire divided into 3sections: 1) professional experience and training; 2) devices used; and 3) clinical scenarios and the use of NIV.
SettingPersons responsible for public EDs in Catalonia.
ResultsFifty-two of the 54 public EDs in Catalonia responded (96.3%). Fifty-one perform NIV, which is mainly initiated by emergency care physicians (78.5%); 66.7% maintain the patient in the ED until discharge; and in 43.1% of the cases the length of stay is>24h. Of the EDs, 39.2% have their own protocol, 35.3% of which are established by consensus with other departments (more frequently in non-county hospitals [P=.012], and centers with an ICU [P=.014]), while 25.5% have no protocol, and 43.1% register the activity. Training represents the greatest difficulty for the implementation of NIV, but 19.6% do not provide specific training. When support is needed, the main physician of reference is the intensivist (35.3%) (more frequently in non-county hospitals [P=.012], and centers with an ICU [P=.002]).
ConclusionsIn most EDs in Catalonia, NIV is performed by emergency care physicians. Areas needing improvement include drainage of patients once NIV has been started, the promotion of protocols, registry of activity, and training of the healthcare professionals.
La ventilación no invasiva (VNI) es fundamental en el manejo de la insuficiencia respiratoria aguda1. Fue en la década de los 90 cuando empezó a aparecer la evidencia científica de la eficacia de la VNI en diferentes escenarios con ensayos clínicos y posteriormente con metaanálisis, realizados en su mayoría en unidades de cuidados intensivos (UCI)2-6. Los escenarios con más evidencia científica y mayor grado de recomendación en este sentido son la agudización de la enfermedad pulmonar obstructiva crónica (AEPOC)7 y la insuficiencia cardiaca aguda (ICA)8.
Con posterioridad, su uso se ha extendido a otras unidades asistenciales y, especialmente, a los servicios de de urgencias hospitalarios (SUH)9,10. Un estudio reciente muestra que el escenario más frecuente de uso de VNI en los SUH fue la ICA (38,0%) seguido de la AEPOC (34,2%)11. En España hay pocos estudios que ofrezcan datos del grado de implantación de la VNI y sus características en los SUH. Un estudio del año 2008 indicaba que se estaba realizando en un 45,7% de los SUH12, sin llegar a concretar su implantación en las distintas comunidades autónomas, pues la representación de los SUH de cada una de ellas no se presenta detallado y, dada la organización de la asistencia sanitaria en España, es posible que se produzcan diferencias entre comunidades. Por otro lado, desde 2008 el uso de la VNI ha aumentado y ha alcanzado incluso al ámbito de la asistencia urgente prehospitalaria13,14. En este contexto, se planteó el estudio VENUR-CAT (VENtilación no invasiva en URgencias en Cataluña) con la finalidad de conocer el grado de implantación y las características de la VNI en los SUH públicos de Cataluña, la formación de sus profesionales y de analizar si hay diferencias en función de la tipología del hospital, del grado de actividad del SUH y de la existencia de una UCI en el hospital.
MétodoEl equipo investigador del estudio VENUR-CAT diseñó un estudio descriptivo y sin intervención basado en una encuesta. Dicha encuesta la desarrolló el equipo investigador durante 3 reuniones sucesivas, de las que finalmente salió un cuestionario que incluía 22 preguntas referentes a la VNI, estructuradas en 3bloques: uno referente a los profesionales y la formación, uno con relación al aparataje utilizado y otro con relación a los escenarios clínicos y uso de la VNI. El universo motivo de estudio lo constituyeron los responsables de los SUH públicos de Cataluña, que en el momento de realizarse el estudio eran 5415. La encuesta fue enviada por correo electrónico utilizando la plataforma docs.google.com un total de 5veces, entre septiembre y diciembre del 2016, garantizando la confidencialidad de los datos individuales de los centros y sin solicitar a los encuestados datos personales de los profesionales de dichos centros. El encuestado tenía que responder a todas las preguntas de manera obligatoria y, una vez finalizada la encuesta, no tenía la opción de repetirla. Los no respondedores fueron contactados por teléfono para completar la encuesta durante enero de 2017. El proyecto fue aprobado por el Comité de Ética del Hospital Universitari de Bellvitge (código PR285/16).
Las respuestas de la encuesta se tabularon individualmente en una base de datos utilizando el programa SPSS 19.0 (IBM, North Castle, NY, EE. UU.). Los hospitales se clasificaron en 3categorías en función de la actividad en urgencias (actividad alta supone más de 200 visitas al día, media entre 100 y 200 visitas al día y baja con menos de 100 visitas al día), la tipología (HAT: hospital de alta tecnología, HRAR: hospital de referencia de alta resolución, HR: hospital de referencia, HC: hospital comarcal) y la presencia de UCI o no (tabla 1)16. Con la finalidad de comparar los diferentes aspectos de opinión, el equipo investigador llegó al consenso de realizar agrupaciones dicotómicas en la categoría de la actividad en urgencias (actividad alta o media-baja) y en la tipología (hospital no comarcal [HnC] u hospital comarcal [HC]).
Clasificación de los 52 hospitales públicos, ordenados por tipología, que participaron en el estudio
| Nombre del hospital | Localidad | Tipología | Actividad de urgencias | UCI |
|---|---|---|---|---|
| Hospital de la Vall d’Hebron | Barcelona | HAT | Alta | Sí |
| Hospital Germans Trias i Pujol | Badalona | HAT | Alta | Sí |
| Hospital Universitari de Bellvitge | L’Hospitalet de Llobregat | HAT | Alta | Sí |
| Hospital de la Santa Creu i Sant Pau | Barcelona | HAT | Alta | Sí |
| Hospital Clinic de Barcelona | Barcelona | HAT | Alta | Sí |
| Hospital del Mar | Barcelona | HRAR | Alta | Sí |
| Hospital Universitari Mútua de Terrassa | Terrasa | HRAR | Alta | Sí |
| Consorsi Sanitari Parc Taulí | Sabadell | HRAR | Alta | Sí |
| Hospital Universitari Arnau de Vilanova | Lérida | HRAR | Alta | Sí |
| Hospital Universitari Joan XXIII de Tarragona | Tarragona | HRAR | Alta | Sí |
| Hospital de Terrassa | Terrasa | HRAR | Alta | Sí |
| Hospital CAPIO Sagrat Cor | Barcelona | HRAR | Media | Sí |
| Hospital Josep Trueta de Girona | Gerona | HRAR | Media | Sí |
| Hospital de Mataró | Mataró | HR | Alta | Sí |
| Hospital General de Granollers | Granollers | HR | Alta | Sí |
| Fundació Althaia Xarxa Assistencial Manresa | Manresa | HR | Alta | Sí |
| Hospital Verge de la Cinta de Tortosa | Tortosa | HR | Media | Sí |
| Hospital Residència Sant Camil | Sant Pere de Ribes | HR | Media | Sí |
| Hospital Universitari Vic | Vic | HR | Media | Sí |
| Hospital Sant Joan Despí Moisés Broggi | Sant Joan Despí | HR | Media | Sí |
| Hospital General de L´Hospitalet | L’Hospitalet de Llobregat | HR | Media | Sí |
| Hospital de Igualada | Igualada | HR | Media | Sí |
| Parc Sanitari Sant Joan de Déu | Sant Boi de Llobregat | HC | Alta | Sí |
| Hospital Sant Joan de Reus | Reus | HC | Alta | Sí |
| Hospital del Vendrell | Vendrell | HC | Alta | No |
| Hospital de Palamós | Palamós | HC | Media | No |
| Hospital de Blanes | Blanes | HC | Media | No |
| Hospital Sant Joan de Déu de Martorell | Martorell | HC | Media | No |
| Hospital de Viladecans | Viladecans | HC | Media | No |
| Hospital Santa Caterina | Salt | HC | Media | No |
| Hospital de Figueres | Figueres | HC | Media | No |
| Hospital Dos de Maig | Barcelona | HC | Media | No |
| Pius Hospital de Valls | Valls | HC | Media | No |
| Fundació Hospital Esperit Sant | Santa Coloma de Gramanet | HC | Media | No |
| Hospital Sant Jaume Calella | Calella | HC | Media | No |
| Hospital de Mollet | Mollet | HC | Media | No |
| Hospital Sant Pau i Santa Tecla de Tarragona | Tarragona | HC | Media | No |
| Hospital Comarcal de l’Alt Penedès | Vilafranca del Penedès | HC | Media | No |
| Hospital Municipal de Badalona | Badalona | HC | Media | No |
| Clínica Salus Infirmorum | Banyoles | HC | Baja | No |
| Hospital Plató | Barcelona | HC | Baja | Sí |
| Espitau Val d’Aran | Vielha | HC | Baja | No |
| Hospital Transfronterizo de Cerdanya | Cerdanya | HC | Baja | No |
| Hospital de Campdevànol | Campdevànol | HC | Baja | No |
| Hospital Comarcal del Pallars | Tremp | HC | Baja | No |
| Hospital Comarcal Sant Bernabé | Berga | HC | Baja | No |
| Hospital Comarcal de Móra d’Ebre | Móra d’Ebre | HC | Baja | No |
| Hospital Comarcal de Amposta | Amposta | HC | Baja | No |
| Fundació Sant Hospital | La Seu d’Urgell | HC | Baja | No |
| Clínica Terres de l´Ebre | Tortosa | HC | Baja | No |
| Hospital Comarcal de Sant Celoni | Sant Celoni | HC | Baja | No |
| Hospital Comarcal d’Olot | Olot | HC | Baja | No |
HAT: hospital de alta tecnología; HC: hospital comarcal; HR: hospital de referencia; HRAR: hospital de referencia de alta resolución: UCI: unidad de cuidados intensivos.
Los resultados de las variables cualitativas se resumieron en valores absolutos y porcentajes, y las cuantitativas en media y desviación estándar para las distribuciones normales (lo cual se comprobó con el test de Kolmogorov-Smirnov) o en medianas y percentiles 25 y 75 (p25-75) para las distribuciones no normales. Para la comparación entre grupos se utilizó el test de ji cuadrado o, en las tablas 2×2, el test exacto de Fisher cuando los efectivos esperados eran inferiores a 5 para las variables cualitativas y el análisis de la varianza de una vía o el test de Kruskal-Wallis si se vulneraba la normalidad de la distribución para las variables cuantitativas. En todos los casos, se aceptó que existían diferencias significativas cuando el valor de p fue inferior a 0,05.
ResultadosContestaron 52 de los 54 SUH (96,3% de respuesta). La VNI se realizaba en 51 de ellos (98,1%). El responsable del único SUH que no realiza VNI mostraba intención de implantarla en el futuro, si bien consideraba que podía tener dificultades relacionadas con el aprendizaje de la técnica.
En cuanto a los profesionales y su formación (tabla 2), la VNI la indica e inicia el médico de urgencias en el 78,5% de los SUH. El 80% de los adjuntos de plantilla y el 50% de los adjuntos de guardia la realizan personalmente. Las dificultades para la implantación del proceso fueron el propio aprendizaje de la técnica (84,9%), la falta de colaboración de los médicos de urgencias (28,3%) y de otros servicios hospitalarios (24,5%). La necesidad de formación continuada fue percibida como necesaria por el 96,1% de los responsables y dicha formación se hace en proporciones similares en urgencias o fuera del hospital, si bien en el 19,6% de los centros esta formación no existe. No hubo diferencias significativas en ninguno de estos aspectos en función de la tipología de hospital, de la existencia o no de UCI ni del volumen de actividad del SUH.
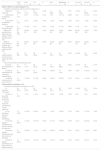
Estudio comparativo de los profesionales y la formación, en función del tipo de hospital, de la actividad en urgencias y la existencia de UCI
| Total n = 51 | HnC n=22 | HC n=29 | p | Alta n=17 | Media/baja n=34 | p | Con UCI n=25 | Sin UCI n=26 | p | |
|---|---|---|---|---|---|---|---|---|---|---|
| Sobre el SUH y los urgenciólogos n (%) | ||||||||||
| El médico encargado de realizar la VNI en urgencias es: | ||||||||||
| Médico de urgencias | 40 (78,5) | 17 (77,3) | 23 (79,3) | 1,000 | 14 (82,4) | 26 (76,5) | 0,731 | 19 (76) | 21 (80,8) | 0,679 |
| Especialista de Medicina Interna | 4 (7,8) | 0 (0) | 4 (13,8) | 0,124 | 0 (0) | 4 (11,8) | 0,288 | 0 (0) | 4 (15,4) | 0,110 |
| Especialista de Medicina Intensiva | 4 (7,8) | 2 (9,1) | 2 (6,9) | 1,000 | 1 (5,9) | 3 (8,8) | 1,000 | 3 (12) | 1 (3,8) | 0,350 |
| Especialista de Neumología | 3 (5,9) | 3 (13,6) | 0 (0) | 0,074 | 1 (2,9) | 2 (11,8) | 0,255 | 3 (12) | 0 (0) | 0,110 |
| Médicos de plantilla fija de urgencias que realizan VNI (%) [mediana (p25-75)] | 80 (60- 100) | 80 (68-87) | 75 (50-100) | 1,000 | 80 (60-95) | 75 (50-100) | 0,489 | 80 (60-88) | 78 (50-100) | 1,000 |
| Médicos únicamente de guardias que realizan VNI (%) [mediana (p25-75)] | 50 (30-80) | 80 (29-90) | 50 (30-80) | 0,338 | 55 (35-90) | 50 (29-80) | 0,487 | 80 (35-90) | 50 (29-80) | 0,217 |
| La implementación de la técnica en urgencias es/fue difícil | 50 (98) | 22 (100) | 28 (96,6) | 1,000 | 16 (94,1) | 34 (100) | 0,333 | 24 (96) | 26 (100) | 0,490 |
| Hay/hubo dificultad de implementación por: | ||||||||||
| El propio aprendizaje de la técnica | 45 (84,9) | 17 (77,3) | 28 (90,3) | 0,253 | 13 (76,5) | 32 (88,9) | 0,252 | 19 (76) | 25 (92,6) | 0,134 |
| La falta de colaboración de los propios urgenciólogos | 15 (28,3) | 5 (22,7) | 10 (32,3) | 0,448 | 5 (29,4) | 10 (27,8) | 1,000 | 5 (20) | 9 (33,3) | 0,279 |
| La falta de colaboración de otros servicios | 13 (24,5) | 7 (31,8) | 6 (19,4) | 0,299 | 5 (29,4) | 8 (22,2) | 0,734 | 8 (32) | 4 (14,8) | 0,142 |
| Sobre aspectos formativos n (%) | ||||||||||
| ¿Cree que es necesaria una formación en VNI? | ||||||||||
| Sí, formación continuada | 49 (96,1) | 21 (95,5) | 28 (96,6) | 1,000 | 16 (94,1) | 33 (97,1) | 1,000 | 23 (92) | 26 (100) | 0,235 |
| Sí, pero no hace falta formación continuada | 2 (3,9) | 1 (4,5) | 1 (3,4) | 1,000 | 1 (5,9) | 1 (2,9) | 1,000 | 2 (8) | 0 (0) | 0,235 |
| Tipo de formación continuada en VNI de urgencias: | ||||||||||
| No se contempla formación reglada (acreditada) | 10 (19,6) | 4 (18,2) | 6 (20,7) | 1,000 | 1 (5,9) | 9 (26,5) | 0,135 | 5 (20) | 5 (19,2) | 1,000 |
| Formación reglada (acreditada) por el propio servicio de urgencias | 12 (23,5) | 4 (18,2) | 8 (27,6) | 0,433 | 3 (17,6) | 9 (26,5) | 0,728 | 4 (16) | 8 (30,8) | 0,214 |
| Formación reglada (acreditada) fuera del servicio de urgencias | 15 (29,4) | 8 (36,4) | 7 (24,1) | 0,343 | 6 (35,3) | 9 (26,5) | 0,514 | 8 (32) | 7 (26,9) | 0,691 |
| Formación reglada (acreditada) en el propio servicio y fuera del servicio | 14 (27,5) | 6 (27,3) | 8 (27,6) | 0,980 | 7 (41,2) | 7 (20,6) | 0,120 | 8 (32) | 6 (23,1) | 0,475 |
HC: hospital comarcal; HnC: hospital no comarcal; SUH: servicio de urgencias hospitalario; UCI: unidad de cuidados intensivos; VNI: ventilación no invasiva.
En cuanto al aparataje (tabla 3), la mayoría de los SUH dispone de aparatos propios para realizar VNI (88,2%), especialmente ventiladores específicos de tipo turbina (84,3%). El 84,3% de los SUH utiliza la interfase nasobucal y el 78,4% emplea tanto el modo de ventilación CPAP como el de doble nivel. En este caso, se encontraron diferencias entre los centros en la tipología del respirador. Así, el ventilador específico estaba más presente en los HnC (100 versus 72,4%; p=0,007) y con UCI (100 versus 69,2%; p=0,003) y en los de alta actividad en urgencias (100 versus 76,5%; p=0,04). Por el contrario, los aparatos de ventilación invasiva que tienen funciones para realizar VNI estaban más presentes en los HC (65,5 versus 22,7%; p=0,001) y sin UCI (65,4 versus 28%; p=0,007) y con actividad media/baja en urgencias (58,8 versus 23,5%; p=0,017).
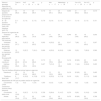
Estudio comparativo del aparataje, en función del tipo de hospital, de la actividad en urgencias y la existencia de UCI
| Sobre el aparataje disponible en urgencias n (%) | Total n= 51 | HnC n=22 | HC n=29 | p | Alta n=17 | Media/baja n=34 | p | Con UCI n=25 | Sin UCI n=26 | p |
|---|---|---|---|---|---|---|---|---|---|---|
| Dispone de aparatos propios de VNI en el servicio de urgencias | 45 (88,2) | 19 (86,4) | 26 (89,7) | 0,718 | 16 (94,1) | 29 (85,3) | 0,650 | 21 (84,0) | 24 (92,3) | 0,419 |
| N.° de aparatos propios para hacer VNI [mediana (p25-75)] | 2 (1-3) | 3 (1-4) | 2 (1-3) | 0,176 | 3 (2-4) | 2 (1-3) | 0,111 | 3 (1-4) | 2 (1-3) | 0,151 |
| Dispone en urgencias de: | ||||||||||
| Ventilador específico para realizar VNI (turbinas) | 43 (84,3) | 22 (100) | 21 (72,4) | 0,007 | 17 (100) | 26 (76,5) | 0,040 | 25 (100) | 18 (69,2) | 0,003 |
| Ventilador de invasiva que permite realizar VNI | 24 (47,1) | 5 (22,7) | 19 (65,5) | 0,002 | 4 (23,5) | 20 (58,8) | 0,017 | 7 (28) | 17 (65,4) | 0,007 |
| Sistemas no mecánicos (por ejemplo CPAP Boussignac®) | 12 (23,5) | 5 (22,7) | 7 (24,1) | 0,906 | 4 (23,5) | 8 (23,5) | 1,000 | 5 (20) | 7 (26,9) | 0,560 |
| Interfase nasobucal | 43 (84,3) | 18 (81,8) | 25 (86,2) | 0,713 | 13 (76,5) | 30 (88,2) | 0,416 | 20 (80) | 23 (88,5) | 0,465 |
| Interfase totalface o facial total | 20 (39,2) | 10 (45,5) | 10 (34,5) | 0,427 | 7 (41,2) | 13 (38,2) | 0,839 | 11 (44) | 9 (34,6) | 0,493 |
| Tipo de interfase utilizada en primer lugar en urgencias | ||||||||||
| Nasobucal | 43 (84,3) | 18 (81,8) | 25 (86,2) | 0,713 | 13 (76,5) | 30 (88,2) | 0,416 | 20 (80) | 23 (88,5) | 0,465 |
| Totalface o facial total | 8 (15,7) | 4 (18,2) | 4 (13,8) | 0,713 | 4 (23,5) | 4 (11,8) | 0,416 | 5 (20) | 3 (11,5) | 0,465 |
| Modalidades de VNI que se pueden realizar en urgencias | ||||||||||
| Únicamente CPAP (continuous positive airway pressure) | 1 (2) | 0 (0) | 1 (3,4) | 1,000 | 0 (0,0) | 1 (2,9) | 1,000 | 0 (0) | 1 (3,8) | 1,000 |
| Únicamente doble nivel | 10 (19,6) | 5 (22,7) | 5 (17,2) | 0,728 | 5 (29,4) | 5 (14,7) | 0,270 | 5 (20) | 5 (19,2) | 1,000 |
| Ambas | 40 (78,4) | 17 (77,3) | 23 (79,3) | 1,000 | 12 (70,6) | 28 (82,4) | 0,472 | 20 (80) | 20 (76,9) | 0,789 |
HC: hospital comarcal; HnC: hospital no comarcal; SUH: servicio de urgencias hospitalario; UCI: unidad de cuidados intensivos; VNI: ventilación no invasiva.
Finalmente, respecto a los escenarios clínicos y su uso (tabla 4), el 39,2% de los SUH tiene protocolos propios y el 35,3% consensuado con otros servicios, mientras que el 25,5% carecen de ellos. Todos los centros tienen su indicación establecida en ICA y AEPOC, y en el 49% se utiliza en pacientes con limitación de soporte vital avanzado (LSVA). El 66,7% de los responsables de urgencias respondieron que la VNI se retiraba en el propio SUH y que su colocación condicionaba una estancia larga en el servicio (el 43,1% opinaron que superior a 24 h). El 68,8% respondieron que requerían soporte por parte de otros especialistas en cuanto a la VNI. En estos casos, el médico que más frecuentemente actuaba como referencia era el especialista de Medicina Intensiva (35,3%), seguido del de Medicina Interna (19,6%). La comparación entre centros mostró que los protocolos en consenso con otros servicios estaban más presentes en los HnC (54,5 versus 20,7%; p=0,012) y con UCI (52 versus 19,2%; p=0,014); que el uso de la VNI en pacientes con LSVA era más habitual en los SUH de actividad alta (70,6 versus 38,2%; p=0,029) y que el paciente al que se le coloca VNI ingresa más frecuentemente en Neumología en los SUH de alta actividad (17,6 versus 0%; p=0,033) y se queda en Urgencias más frecuentemente en hospitales sin UCI (80,8 versus 52%; p=0,029). Respecto al especialista de soporte, es significativamente más frecuente que sea el especialista de Medicina Intensiva en los HnC (54,5 versus 20,7%; p=0,012) y con UCI (56% versus 15,4%, p=0,002), y que lo sea el especialista de Medicina Interna en los HC (34,5 versus 0%; p=0,003), sin UCI (38,5 versus 0%; p=0,001) y con una actividad en Urgencias media/baja (29,4 versus 0%; p=0,021).
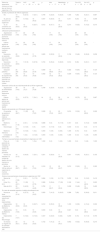
Estudio comparativo de los escenarios clínicos y el uso, en función del tipo de hospital, de la actividad en urgencias y de la existencia de UCI
| Sobre los escenarios clínicos y el uso que se hace en urgencias n (%) | Total n= 51 | HnC n=22 | HC n=29 | p | Alta n=17 | Media/baja n=34 | p | Con UCI n=25 | Sin UCI n=26 | p |
|---|---|---|---|---|---|---|---|---|---|---|
| Existe un protocolo de VNI en urgencias: | ||||||||||
| No | 13 (25,5) | 6 (27,3) | 7 (24,1) | 0,799 | 4 (23,5) | 9 (26,5) | 1,000 | 7 (28) | 6 (23,1) | 0,687 |
| Sí, pero es exclusivo de Urgencias | 20 (39,2) | 4 (18,2) | 16 (55,2) | 0,007 | 5 (29,4) | 15 (44,1) | 0,311 | 5 (20) | 15 (57,7) | 0,006 |
| Sí, en consenso con otros servicios | 18 (35,3) | 12 (54,5) | 6 (20,7) | 0,012 | 8 (47,1) | 10 (29,4) | 0,214 | 13 (52) | 5 (19,2) | 0,014 |
| Utilización protocolizada en: | ||||||||||
| Agudización de enfermedad pulmonar obstructiva crónica | 51 (100) | 22 (100) | 29 (100) | - | 17 (100) | 34 (100) | - | 25 (100) | 26 (100) | - |
| Edema agudo de pulmón por insuficiencia cardiaca aguda | 51 (100) | 22 (100) | 29 (100) | - | 17 (100) | 34 (100) | - | 25 (100) | 26 (100) | - |
| Neumonía en paciente con inmunidad deprimida | 20 (39,2) | 9 (40,9) | 11 (37,9) | 0,829 | 9 (52,9) | 11 (32,4) | 0,156 | 12 (48) | 8 (30,8) | 0,208 |
| Neumonía en paciente con inmunidad conservada | 15 (29,4) | 7 (31,8) | 8 (27,6) | 0,743 | 6 (35,4) | 9 (26,5) | 0,514 | 9 (36) | 6 (23,1) | 0,311 |
| Situación paliativa | 25 (49) | 14 (63,6) | 11 (37,9) | 0,069 | 10 (58,8) | 15 (44,1) | 0,322 | 15 (60) | 10 (38,5) | 0,124 |
| Limitación de soporte vital avanzado en paciente con orden de no intubar | 25 (49) | 12 (54,5) | 13 (44,8) | 0,492 | 12 (70,6) | 13 (38,2) | 0,029 | 15 (60) | 10 (38,5) | 0,124 |
| Escenario clínico de uso más frecuente de la VNI en urgencias | ||||||||||
| Agudización de enfermedad pulmonar obstructiva crónica | 38 (74,5) | 16 (72,7) | 22 (75,9) | 0,799 | 5 (29,4) | 8 (23,5) | 0,738 | 7 (28) | 6 (23,1) | 0,687 |
| Edema agudo de pulmón por insuficiencia cardiaca aguda | 13 (25,5) | 6 (27,3) | 7 (24,1) | Id. | 12 (70,6) | 26 (76,5) | Id. | 18 (72) | 20 (76,9) | 0,687 |
| Destino del paciente con VNI desde Urgencias: | ||||||||||
| El paciente se queda en Urgencias hasta la retirada de la VNI | 34 (66,7) | 11 (50) | 23 (79,3) | 0,028 | 12 (70,6) | 22 (64,7) | 0,674 | 13 (52) | 21 (80,8) | 0,029 |
| Medicina Interna | 6 (11,8) | 2 (9,1) | 4 (13,8) | 0,688 | 0 (0) | 6 (17,6) | 0,161 | 2 (8) | 4 (15,4) | 0,668 |
| Neumología | 3 (5,9) | 3 (13,6) | 0 (0) | 0,074 | 3 (17,6) | 0 (0) | 0,033 | 3 (12) | 0 (0) | 0,110 |
| Medicina Intensiva | 4 (7,8) | 3 (13,6) | 1 (3,4) | 0,303 | 1 (5,9) | 3 (8,8) | 1,000 | 4 (16) | 0 (0) | 0,051 |
| Unidades de intermedios | 4 (7,8) | 1 (3,4) | 3 (13,6) | 0,303 | 1 (5,9) | 3 (8,8) | 1,000 | 3 (12) | 1 (3,8) | 0,350 |
| Tiempo en que permanece el paciente en Urgencias con VNI: | ||||||||||
| Poco, el paciente se traslada a la unidad de destino de manera prioritaria | 1 (2) | 0 (0) | 1 (3,4) | 1,000 | 0 (0) | 1 (2,9) | 1,000 | 0 (0) | 1 (3,8) | 1,000 |
| Normal, se traslada a la unidad de destino de una manera no prioritaria | 16 (31,3) | 9 (40,9) | 7 (24,1) | 0,201 | 5 (29,4) | 11 (32,4) | 0,831 | 10 (40) | 6 (23,1) | 0,193 |
| Mucho, la VNI se retira en urgencias en muchas ocasiones | 34 (66,7) | 13 (59,1) | 21 (72,4) | 0,318 | 12 (70,6) | 22 (64,7) | 0,674 | 15 (60) | 19 (73,1) | 0,322 |
| Horas en que permanece el paciente en urgencias con VNI: | ||||||||||
| Menos de 12 h | 7 (13,8) | 2 (9,1) | 5 (17,2) | 0,684 | 1 (5,9) | 6 (17,6) | 0,250 | 2 (8) | 5 (19,2) | 0,419 |
| Entre 12 y 24 h | 22 (43,1) | 11 (50) | 11 (37,9) | 0,389 | 5 (29,4) | 17 (50) | 0,162 | 11 (44) | 11 (42,3) | 0,903 |
| Más de 24 h | 22 (43,1) | 9 (40,9) | 13 (44,8) | 0,780 | 11 (64,7) | 11 (32,4) | 0,028 | 12 (48) | 10 (38,5) | 0,492 |
| En caso de necesitar soporte, el médico de referencia es: | ||||||||||
| Nunca se tiene necesidad de soporte por otros especialistas | 16 (31,4) | 6 (27,3) | 10 (34,5) | 0,583 | 7 (41,2) | 9 (26,5) | 0,286 | 7 (28) | 9 (34,6) | 0,611 |
| Especialista de Medicina Intensiva | 18 (35,3) | 12 (54,5) | 6 (20,7) | 0,012 | 6 (35,3) | 12 (35,4) | 1,000 | 14 (56) | 4 (15,4) | 0,002 |
| Especialista de Medicina Interna | 10 (19,6) | 0 (0) | 10 (34,5) | 0,003 | 0 (0) | 10 (29,4) | 0,021 | 0 (0) | 10 (38,5) | 0,001 |
| Especialista De Neumología | 7 (13,7) | 4 (18,2) | 3 (10,3) | 0,447 | 4 (23,5) | 3 (8,8) | 0,203 | 4 (16) | 3 (11,5) | 0,703 |
| Se realiza un registro de la actividad realizada en VNI | 22 (43,1) | 12 (54,5) | 10 (34,5) | 0,152 | 7 (41,2) | 15 (44,1) | 0,842 | 13 (52) | 9 (34,6) | 0,210 |
HC: hospital comarcal; HnC: hospital no comarcal; SUH: servicio de urgencias hospitalario; UCI: unidad de cuidados intensivos; VNI: ventilación no invasiva.
La VNI se realiza prácticamente en todos los SUH públicos de Cataluña, lo que supone que la implantación, al menos en Cataluña, se ha completado desde 2008 (cuando en España se estimaba que se realizaba en algo menos de la mitad de los SUH (45,7%)12. Sin duda, han contribuido a dicha implantación generalizada los avances tecnológicos de los ventiladores, más versátiles y portátiles, que permiten su uso en otros ámbitos, como las urgencias prehospitalarias y la planta convencional. Un registro realizado en pacientes con una AEPOC muestra un incremento significativo del uso de la VNI, que pasa del 1% en 1998 al 4,5% en 2008, con una disminución de la ventilación mecánica invasiva que pasa del 6% al 3,5% en el mismo periodo de tiempo17. Otro registro realizado en 70 unidades de cuidados críticos de Francia muestra que en tan solo 5 años hubo un incremento significativo del uso de la VNI en diferentes escenarios clínicos, al pasar del 16% en 1997 al 23% en 2002 (p<0,001)18. Sin embargo, este aumento de la VNI parece no ser tan significativo en la ICA. Así, los datos del registro EAHFE, que analiza 5.845 episodios de ICA en 3periodos diferentes, muestran un uso de la VNI que va del 3,2% en 2007 al 6% en 2009 y 4,5% en 2011 (p=0,24)19.
Nuestros datos sí que coinciden con los obtenidos por Andreu-Ballester et al.12 respecto a que quien realiza generalmente la VNI en los SUH es el médico de urgencias. También coincide en el mayor uso de la interfase nasobucal, que tiene grandes ventajas por su comodidad20, y el mayor uso de ventiladores específicos para realizar la VNI. Este aspecto es comprensible: las actuales prestaciones de estos ventiladores ofrecen una mejor tolerancia al paciente y compensan las fugas de aire de manera eficaz, disminuyendo las asincronías, mejorando la relación ventilador paciente y, por lo tanto, asegurando un mayor éxito de la técnica. Los ventiladores de UCI diseñados para ventilación invasiva tienen prestaciones que permiten, a su vez hacer, la VNI. Sin embargo, la dificultad de compensar las fugas es una limitación importante para su uso, aunque estas limitaciones son cada vez menores gracias al avance tecnológico. Recientemente ha aparecido una tercera categoría de ventiladores con prestaciones compartidas (ventiladores de UCI y de VNI específica), que permiten un uso polivalente en diferentes escenarios, en especial en el transporte de pacientes21. Esto explicaría que en los SUH de los HC y de los hospitales con actividad media o baja tengan mayor presencia los ventiladores de UCI, dado que tienen una mayor polivalencia y, en caso de necesitar ventilación mecánica, se pueda seguir utilizando el mismo ventilador.
Los escenarios clínicos en los que con mayor frecuencia se utiliza la VNI en los SUH son la ICA y la AEPOC. En ambos, la VNI disminuye la mortalidad y la necesidad de intubación, por lo que forma parte del tratamiento de primera línea, con un nivel de evidencia máximo9,10. En la práctica clínica se traduce en que en estos escenarios es donde la VNI tiene una mayor utilidad y ofrece un mayor beneficio al paciente. En este sentido, una encuesta realizada en 132 SUH de Estados Unidos (porcentaje de respuesta del 90%) valora la VNI en 3escenarios clínicos como son el asma agudizado, la AEPOC y la ICA, y concluye que, en opinión de los médicos, los 2últimos presentan una mayor utilidad para realizar VNI (p<0,001)22. En estos escenarios, además, la mortalidad es más baja cuando se compara con otros escenarios de uso de la VNI23 y, en consecuencia, da cierto grado de seguridad a los profesionales. No obstante, no hay que olvidar que la necesidad de VNI identifica un perfil de paciente con un mayor riesgo de eventos adversos24.
La gestión de la estancia es de gran importancia para los servicios de Urgencias25. En este sentido, la VNI se relaciona con una estancia prolongada: el 86,2% de los encuestados refiere una estancia superior a 12 h y que en un 66,7% de los casos la VNI se retira en Urgencias. El registro VNICat, en el que participaron 11 SUH de Cataluña y que recoge de forma consecutiva 159 episodios de VNI durante un mes en Urgencias, ofrece datos objetivos superiores, con una retirada de la VNI en Urgencias del 83,1%, hecho que los autores relacionan con un déficit en la continuidad asistencial de la técnica11. Un estudio realizado en 4hospitales de Canadá que recoge a 618 pacientes que requieren soporte ventilatorio en Urgencias —484 (78,3%) ventilación mecánica invasiva, 118 (19,1%) VNI y 16 (2,6%) ambas— muestra unas medianas de tiempo de estancia en Urgencias más prolongadas para los que reciben VNI (16,6 h, rango intercuartil [RIC]: 8,2-27,9) que para los que reciben ventilación mecánica exclusivamente (4,6 h, RIC: 2,2-11,1) o para los que reciben ambas (15,4 h, RIC: 6,4-32,6). Los autores justifican esta diferencia de estancia por el periodo de estabilización que suelen presentar los pacientes, que lleva a dejarlos en observación y evitar así un ingreso no necesario en UCI26. Esta circunstancia es más destacable si tenemos en cuenta que en los hospitales con una elevada actividad del estudio VENUR-CAT, donde el drenaje de los pacientes tendría que ser más adecuado, es donde hay más pacientes cuya estancia supera las 24 h. Es en estos hospitales donde encontramos un mayor porcentaje de pacientes en situación de LSVA, que es otra causa de prolongación de la estancia que se podría sumar a las antes expuestas. En muchos hospitales, ante la LSVA, el paciente no es candidato para ingreso en una UCI y es mantenido en observación en los SUH. Esto es muy discutible, dado que la LSVA no debe suponer una contraindicación de ingreso en UCI, si bien es comprensible ante el progresivo incremento de la demanda de la UCI27,28. En el entorno en que se ha realizado nuestro estudio esta circunstancia ya está descrita, y el desequilibrio entre demanda y oferta de camas de UCI en los hospitales públicos dificulta el ingreso precoz en UCI, e incluso puede provocar que pacientes críticos no puedan ingresar, circunstancia que se relaciona con peores resultados pronósticos29.
Nuestro estudio ofrece una cifra baja de protocolos de VNI en Urgencias consensuados con otros servicios del hospital. Una posible solución a la estancia prolongada en los SUH es la comunicación y colaboración fluidas de los diferentes protagonistas del proceso asistencial de la VNI, circunstancia que en otros escenarios reporta una mejora de los resultados usando metodología Lean30,31.
Dos aspectos de mejora son la formación del profesional y el registro de la actividad que se realiza. Un alto porcentaje de los encuestados refiere que la dificultad para implementar la técnica es debida sobre todo a la dificultad asociada al propio aprendizaje. Si no se da la formación adecuada en la técnica y no hay un conocimiento de la tecnología, junto con un registro de la eficacia, la sensación percibida es de poca utilidad. En este sentido, una encuesta realizada en 46 hospitales de Italia recogía que el porcentaje de registro de resultados era muy bajo (15%) y la utilidad percibida era escasa, ya que el 73% de los encuestados estimaba que la VNI evitó la intubación en menos de la mitad de los casos32. En otro estudio, del mismo autor, realizado en personal de enfermería fuera de UCI pero que podía llegar a realizar VNI, solo el 13% afirmó que la capacitación para realizar VNI era adecuada y reclamaba más formación33. La principal premisa que tiene la VNI es conocer bien las indicaciones, cómo se realiza la técnica, la monitorización del paciente, la tecnología de los ventiladores y el fungible34,35.
En nuestro estudio debemos considerar una serie de limitaciones. La primera está relacionada con el método, ya que se trata de una encuesta de opinión a los responsables de los SUH, que pueden no realizar práctica clínica y, por lo tanto, tienen una visión de la VNI más inexacta que los asistenciales. Consideramos que esto no tiene que ser una gran limitación, ya que de ellos dependen los recursos materiales, organizar la formación, facilitar los registros e incentivar los protocolos. Otra posible limitación es que en nuestro estudio solo hemos tenido en cuenta los hospitales públicos. En Cataluña hay también otros hospitales de titularidad privada, que globalmente atienden el 16% de las consultas urgentes a SUH16, por lo que no nos es posible conocer las circunstancias en las que se encuentra el uso de la VNI en estos SUH. Una situación que no ha sido contemplada en nuestro estudio es la continuidad asistencial entre el nivel prehospitalario y el hospitalario, si bien la implantación a nivel hospitalario en el entorno estudiado no es muy alta11.
En conclusión, nuestro estudio muestra que la VNI en los SUH públicos de Cataluña está totalmente implantada y que la realizan sobre todo los urgenciólogos, si bien hay aspectos organizativos de mejora, muy relacionados con la gestión de los tiempos y la continuidad asistencial. Es más frecuente la existencia de protocolos y soporte por especialista de Medicina Intensiva en los hospitales comarcales y con UCI. Se identifica la necesidad de elaborar más protocolos en consenso con otros servicios que puedan permitir las transiciones de estos pacientes a la UCI o unidades de intermedios en los casos de VNI prolongada, y la necesidad de formación y registro de la actividad.
Autoría/colaboracionesLa contribución de los autores ha sido la siguiente:
- •
Javier Jacob: diseño del trabajo de investigación, diseño de las preguntas realizadas en la encuesta, análisis estadístico y preparación del artículo.
- •
José Zorrilla: diseño del trabajo de investigación, diseño de las preguntas realizadas en la encuesta y preparación del artículo.
- •
Emili Gené: diseño del trabajo de investigación, diseño de las preguntas realizadas en la encuesta y preparación del artículo.
- •
Gilberto Alonso: diseño del trabajo de investigación, diseño de las preguntas realizadas en la encuesta y preparación del artículo.
- •
Pere Rimbau: diseño del trabajo de investigación, diseño de las preguntas realizadas en la encuesta y preparación del artículo.
- •
Francesc Casarramona: diseño del trabajo de investigación, diseño de las preguntas realizadas en la encuesta y preparación del artículo.
- •
Cristina Netto: diseño del trabajo de investigación, diseño de las preguntas realizadas en la encuesta y preparación del artículo.
- •
Pere Sánchez: diseño del trabajo de investigación, diseño de las preguntas realizadas en la encuesta y preparación del artículo.
- •
Ricard Hernández: diseño del trabajo de investigación, diseño de las preguntas realizadas en la encuesta y preparación del artículo.
- •
Xavier Escalada: diseño del trabajo de investigación, diseño de las preguntas realizadas en la encuesta y preparación del artículo.
- •
Òscar Miró: diseño del trabajo de investigación, diseño de las preguntas realizadas en la encuesta, análisis estadístico y preparación del artículo.
Ninguno.
Los autores agradecen a los responsables de los servicios de urgencias hospitalarios de Cataluña su participación y a Alicia Díaz su trabajo de campo en la realización de las entrevistas. El presente estudio contó con una ayuda de la Societat Catalana de Medicina d’Urgències i Emergències (SoCMUE) exclusivamente dedicada a cubrir los costes administrativos de la encuesta.