Analizar las complicaciones a largo plazo de los pacientes críticos que requirieron traqueotomía percutánea (TP) con el método de dilatación con balón.
DiseñoEstudio observacional, prospectivo, de cohorte.
ÁmbitoDos unidades de cuidados intensivos (UCI) polivalentes.
PacientesAdultos ventilados mecánicamente ingresados en UCI con indicación de TP.
IntervenciónEn todos los pacientes se realizó TP mediante Ciaglia Blue Dolphin® con guía endoscópica. Los pacientes decanulados vivos fueron evaluados clínicamente, así como mediante laringotraqueoscopia y tomografía axial computarizada cervical al cabo de al menos 6 meses tras la decanulación.
VariablesComplicaciones intraoperatorias, postoperatorias y tardías. Mortalidad intra-UCI y hospitalaria.
ResultadosSe incluyeron 114 pacientes. Las complicaciones intraoperatorias más frecuentes fueron la hemorragia leve (n=20) y la dificultad para insertar la cánula (n=19). Dos pacientes tuvieron complicaciones intraoperatorias graves (1,7%) (hemorragia e imposibilidad de finalización de la técnica, en un caso, y falsa vía y desaturación, en otro). Todos los pacientes decanulados vivos (n=52) fueron revisados a los 221±28 días tras la decanulación. Ningún paciente presentaba síntomas. La tomografía axial computarizada y la laringotraqueoscopia mostraron estenosis traqueal severa (>50%) en 2 pacientes (3,7%), ambos con periodos de canulación superiores a 100 días.
ConclusionesLa TP usando la técnica Ciaglia Blue Dolphin® con guía endoscópica es un procedimiento seguro. La estenosis traqueal grave es una complicación tardía que, aunque infrecuente, debe ser tenida en cuenta por su falta de expresividad clínica. Debería considerarse la evaluación de aquellos pacientes críticos que han sido traqueotomizados y han permanecido canulados durante periodos prolongados de tiempo.
The purpose of this study was to determine the late complications in critically ill patients requiring percutaneous tracheostomy (PT) using the balloon dilation technique.
DesignA prospective, observational cohort study was carried out.
ScopeTwo medical-surgical intensive care units (ICU).
PatientsAll mechanically ventilated adult patients consecutively admitted to the ICU with an indication of tracheostomy.
InterventionsAll patients underwent PT according to the Ciaglia Blue Dolphin® method, with endoscopic guidance. Survivors were interviewed and evaluated by fiberoptic laryngotracheoscopy and tracheal computed tomography at least 6 months after decannulation.
VariablesIntraoperative, postoperative and long-term complications and mortality (in-ICU, in-hospital) were recorded.
ResultsA total of 114 patients were included. The most frequent perioperative complication was minor bleeding (n=20) and difficult cannula insertion (n=19). Two patients had severe perioperative complications (1.7%) (major bleeding and inability to complete de procedure in one case and false passage and desaturation in the other). All survivors (n=52) were evaluated 211±28 days after decannulation. None of the patients had symptoms. Fiberoptic laryngotracheoscopy and computed tomography showed severe tracheal stenosis (>50%) in 2patients (3.7%), both with a cannulation period of over 100 days.
ConclusionsPercutaneous tracheostomy using the Ciaglia Blue Dolphin® technique with an endoscopic guide is a safe procedure. Severe tracheal stenosis is a late complication which although infrequent, must be taken into account due to its lack of clinical expressiveness. Evaluation should be considered in those tracheostomized critical patients who have been cannulated for a long time.
Desde 1985 la traqueotomía percutánea (TP) se ha impuesto en las Unidades de Cuidados Intensivos (UCI) por su facilidad de ejecución, la posibilidad de ser realizada a pie de cama por el propio intensivista y la baja incidencia de complicaciones graves. Recientemente se han publicado las primeras guías basadas en la evidencia para el uso de la traqueotomía en el paciente crítico, que son las únicas guías exhaustivas y de consenso internacional existentes hasta el momento actual1.
A pesar de la amplia utilización de la TP y de la extensa bibliografía con ella relacionada, la prevalencia y el impacto de sus complicaciones a largo plazo han sido poco estudiados. La dificultad para el seguimiento de los pacientes críticos con traqueotomía ha hecho que haya pocos estudios y con muestras escasas2-4. El objetivo del presente estudio ha sido analizar las complicaciones tardías de los pacientes intervenidos mediante TP con el método de dilatación con balón (Ciaglia Blue Dolphin® [CBD]) mediante un protocolo de seguimiento compuesto por examen clínico, laringotraqueoscopia (LT) y tomografía axial computarizada (TAC) de cuello.
Pacientes y métodoEstudio prospectivo, observacional, de cohorte llevado a cabo en 2UCI médico-quirúrgicas.
Entre septiembre de 2011 y mayo de 2014 se recogieron los datos de todos los pacientes traqueotomizados con CBD. En 2013 se hizo un análisis intermedio para evaluar las complicaciones precoces de las primeras 70 TP, cuyos resultados fueron publicados en esta revista5. En dicho trabajo se describe la técnica quirúrgica, criterios de inclusión y exclusión, y se definen las complicaciones intra- y postoperatorias. En el trabajo actual se muestran las complicaciones intraoperatorias de la muestra total estudiada y se realiza una evaluación (no efectuada en el análisis preliminar) a largo plazo de los pacientes traqueotomizados con CBD.
Los pacientes fueron valorados a los 6 meses tras la decanulación. La revisión consistía en: 1) Exploración clínica en la que se evaluaba la presencia de dolor en la zona de la TP previa, disnea, tos, cambios en la voz y dificultad para la expulsión de secreciones. El paciente manifestaba el resultado estético de su cicatriz quirúrgica en una escala de: malo, regular, bueno y muy bueno. 2) Evaluación por un especialista en Otorrinolaringología (ORL) que realizaba LT flexible para objetivar la motilidad de las cuerdas vocales, la escara resultante del estoma y otras posibles complicaciones relacionadas con la TP previa. 3) Exploración radiológica mediante TAC cervical (cortes de 0,6mm). Se realizaron reconstrucciones sagitales, coronales, en 3 dimensiones y endoscopias virtuales. Si aparecía una estenosis traqueal —tanto en la revisión ORL como en la radiológica— se registraba la localización, causa y graduación con los siguientes rangos: a) estenosis leve, aquella con obstrucción <10%; b) estenosis moderada, entre 10 y 50% y c) estenosis grave, si era >50% de la luz traqueal.
El estudio fue aprobado por el Comité Ético de Investigación Clínica de cada centro. Se obtuvo consentimiento informado de participación en el estudio de cada paciente o de su representante legal.
EstadísticaLos datos fueron analizados con el programa estadístico Statistical Product and Service Solution (SPSS) versión 19. Los resultados de las variables cuantitativas se expresaron como media y desviación estándar cuando se ajustaban a una curva de distribución normal evaluada con el test de Kolmogorov-Smirnoff. Aquellas que no seguían una distribución normal se expresaron como mediana y rango. Los datos cualitativos se expresaron como valor absoluto (n) y porcentaje. La comparación entre variables cuantitativas se realizó utilizando el test de la t de Student o el test de Mann-Whitney en función del comportamiento de las variables analizadas. El test de la chi cuadrado se utilizó para demostrar diferencias entre variables cualitativas. Un valor de p menor de 0,05 fue considerado como estadísticamente significativo.
ResultadosUn total de 117 pacientes fueron traqueotomizados, lo que supuso un 20% de los pacientes ventilados>48 h (n=586). Tres pacientes fueron excluidos por contraindicación para la realización de TP (2 pacientes por distorsión anatómica con imposibilidad de localización de estructuras y un paciente por TP previa), por lo que finalmente a 114 pacientes se les realizó TP mediante CBD. Los datos epidemiológicos se muestran en la tabla 1.
Datos epidemiológicos
| Variable | |
|---|---|
| Sexo (hombres) | 74 (65)a |
| Edad (años) | 67,8±12,7b |
| Motivo de ingreso | |
| Neumonía | 21 (18,4)a |
| Insuficiencia cardiaca | 18 (15,7)a |
| SDRA | 16 (14)a |
| Postoperatorio | 13 (11,4)a |
| PCR recuperada | 11 (9,6)a |
| Politraumatismo | 8 (7)a |
| Shock séptico | 4 (3,5)a |
| Coma | 12 (10,5)a |
| IRC agudizada | 8 (7)a |
| Enfermedad neuromuscular | 3 (2,6)a |
| APACHE II: | 23,84±8,3b |
| IMC>30kg/m2 | 30 (26,3)a |
| Tiempo de IET previo (días): | 14,3±5,5b |
| Tiempo quirúrgico (minutos) | 12.8 (3-45)c |
| Decanulados | 56 (49,1)a |
| Tiempo de canulación (días): | 38 (6-405)c |
| Tiempo de estancia en UCI (días): | 43±8b |
| Mortalidad en UCI | 35 (31,5)a |
| Mortalidad acumulada en el hospital | 51 (45,9)a |
| Mortalidad tras salir del hospital | 4 (3,6)a |
| Revisados>6 meses tras decanulación | 52 (45,6)a |
N=114 pacientes incluidos para traqueotomía percutánea con método de dilatación con balón.
IMC: índice de masa corporal; IRC: insuficiencia respiratoria crónica; PCR: parada cardiorrespiratoria; SDRA: síndrome de distrés respiratorio agudo; Tiempo IET previo: tiempo de intubación endotraqueal antes de la traqueotomía.
Las complicaciones intra- y postoperatorias se muestran en la tabla 2. Hubo 3 pacientes (2,6%) en los que fue imposible finalizar la técnica con CBD y hubo que reconvertir a otra modalidad de TP. Estos 3 pacientes se excluyeron del seguimiento posterior. De las 111 TP finalizadas con CBD, 51 (44,7%) fallecieron en el hospital canulados (35 en UCI) debido a su enfermedad de base. Los principales motivos de ingreso de los fallecidos (n=51) fueron: postoperatorio urgente (19,6%), parada cardiorrespiratoria recuperada (17,6%) y neumonía (15,6%). Eran hombres 36 pacientes. La edad media fue de 72±18 años y el APACHE II de 24,7±8,6. El tiempo de canulación fue de 17,9 días [r: 3-75].
Complicaciones perioperatorias y postoperatorias (n=114)
| Complicaciones precoces leves n (%) | Complicaciones precoces graves n (%) | Complicaciones postoperatorias n (%) | |
|---|---|---|---|
| Hemorragia | 20 (17,5) | 1 (0,8)a | 2 (1,7) |
| Desaturación | 1 (0,8) | 1 (0,8)b | |
| Pérdida de control de la vía aérea | 0 | 0 | |
| Hipotensión arterial | 0 | 0 | |
| Barotrauma | 0 | 0 | |
| Atelectasia | 4 (3,5) | 0 | |
| Falsa vía | 1 (0,8)a | ||
| Rotura traqueal | 0 | 0 | |
| Lesión pared posterior traqueal | 0 | ||
| Imposibilidad de finalización de la técnica | 2 (1,7)c | 1 (0,8)a | |
| Dificultad de inserción de la cánula de traqueotomía | 19 (16,6)d | ||
| Perforación del balón del tubo orotraqueal | 2 (1,7%)e | 0 | |
| Rotura de anillos traqueales | 1 (0,8) | 0 | |
| PCR relacionada con la técnica | 0 | 0 | |
| Muerte relacionada con la técnica | 0 | 0 | |
| Infección del estoma | 0 | ||
| Fístula A. innominada | 0 | 0 | |
| Fístula traqueoesofágica | 0 | ||
| Imposibilidad de decanulación | 0 |
Las celdas sombreadas en las columnas de complicaciones perioperatorias corresponden a complicaciones que o no se consideran leves o no se consideran graves. En el caso de las complicaciones postoperatorias no se consideran tal.
PCR: parada cardiorrespiratoria.
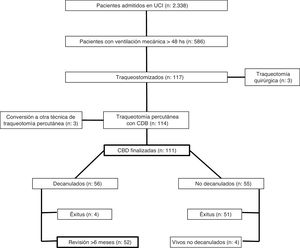
Cuatro pacientes (3,5%) fueron trasladados con cánula in situ a hospitales de larga estancia debido a imposibilidad para la decanulación, con descarte en todos ellos de complicaciones de la TP como causa de esta (2 pacientes desarrollaron polineuropatía del enfermo crítico grave sin poder ser desconectados de la ventilación mecánica, un paciente tenía esclerosis lateral amiotrófica también ventilador-dependiente y un paciente con secuelas de traumatismo craneal severo con necesidad de aspiración de secreciones bronquiales). Un total de 56pacientes (49,1%) fueron decanulados con éxito, pero 4 de ellos fallecieron tras el alta del hospital (durante el periodo de estudio) por causas médicas no relacionadas con la técnica. Un total de 52 pacientes fueron incluidos en el análisis de complicaciones tardías (fig. 1).
Todos aceptaron la revisión incluida en el protocolo (cuestionario, LT y TAC) y en todos se pudo completar. Los datos demográficos de estos 52 pacientes se muestran en la tabla 3. El tiempo medio de canulación fue de 38 días (r: 6-405). Diez pacientes (17,8%) estuvieron canulados durante más de 30 días. Durante el periodo de canulación, en 2 pacientes (2,6%) hubo hemorragia leve por los bordes del estoma, sin otras complicaciones postoperatorias. El tiempo medio desde la decanulación hasta la revisión fue de 211±28 días.
Datos epidemiológicos de los pacientes evaluados a largo plazo (n=52)
| Variable | |
|---|---|
| Sexo (hombres) | 31 (59,6)a |
| Edad (años) | 63±13b |
| APACHE II | 22,2±9,3b |
| IMC > 30kg/m2 | 19 (36,5)a |
| Causa de ventilación mecánica | |
| IRA | 39 (75)a |
| Coma | 6 (11,5)a |
| IRC reagudizada | 5 (9,6)a |
| Enfermedad neuromuscular | 2 (3,8)a |
| Tiempo de IET previo (días) | 16,2±5,4b |
| Tiempo de canulación (días) | 38 (6-405)c |
| Tiempo de estancia en UCI (días) | 43±8b |
| Tiempo entre traqueotomía y revisión (días) | 249±65b |
| Tiempo entre traqueotomía y decanulación (días) | 211±28b |
IET previo: intubación endotraqueal antes de la traqueotomía; IMC: índice de masa corporal; IRA: insuficiencia respiratoria aguda; IRC: insuficiencia respiratoria crónica.
Las complicaciones tardías se muestran en la tabla 4. Ningún paciente presentaba sintomatología. En el examen físico no se observó estridor en ningún caso. Tres pacientes (2,6%) valoraron el resultado estético como malo, pero en ninguno fue necesaria cirugía reparadora.
Complicaciones tardías (n=52)
| Complicaciones | n (%) |
|---|---|
| Síntomas: dolor, disnea, disfagia, tos, cambios de voz o dificultad para expulsar secreciones | 0 |
| Problemas estéticos | 3 (5,7) |
| Evaluación ORL mediante LT | |
| Movilidad de cuerdas: | |
| Normal | 49 (94,2) |
| Moderadamente reducida | 2 (3,8) |
| Severamente reducida | 1 (1,9) |
| Estenosis traqueal: | |
| Total | 8 (15,3) |
| <10% | 5 (9,6) |
| 10-50% | 1 (1,9) |
| >50% | 2 (3,8) |
| Otros | 0 |
| TAC | |
| Estenosis traqueal: Total | |
| Total | 8 (15,3) |
| <10% | 5a (9,6) |
| 10-50% | 1b (1,9) |
| >50% | 2 (3,8) |
| Otros | 0 |
LT: laringotraqueoscopia; ORL: otorrinolaringología.
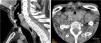
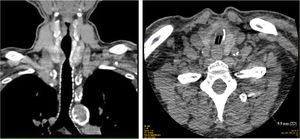
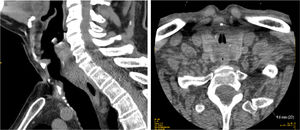
En el examen por TAC, 8 pacientes mostraron estenosis traqueal. En 6 de ellos, estaba localizada en el estoma (5 casos con estenosis de <10% y un caso con estenosis del 25% por rotura de anillo traqueal con desplazamiento anteroposterior). En los 2casos restantes (3,4%) se observó estenosis de >50% localizada por debajo del estoma, en el lugar del balón del neumotaponamiento de la cánula y, en ambos casos, debida a la formación de granulomas. Uno de estos casos de estenosis severa tenía un estrechamiento del 70% localizado entre el segundo y el tercer anillo traqueal, con una longitud de 19mm y un diámetro traqueal libre de 9,9mm (fig. 2). Este paciente estuvo canulado durante 138 días. El otro caso de estenosis severa tenía un estrechamiento del 75% entre el segundo y el tercer anillo traqueal, con una longitud de 18mm y con un diámetro traqueal de 9,6mm (fig. 3). El tiempo de canulación en este paciente fue de 128 días. Ambos pacientes estaban libres de síntomas.
En el examen por LT observamos estenosis traqueal en los 8 pacientes referidos anteriormente en el examen por TAC (tabla 4). Además, 3 pacientes tenían alterada la motilidad de las cuerdas vocales: 2 casos con paresia unilateral (uno de ellos por infiltración tumoral cervical y el otro por lesión iatrogénica del nervio recurrente tras cirugía carotídea), y un caso de paresia bilateral atribuida a origen central por meningitis meningocócica.
La estenosis traqueal no se asoció a edad, gravedad (medida según APACHE II), días de intubación previos a la TP, traqueotomía realizada en periodo de aprendizaje, localización del punto de punción traqueal ni días de canulación.
DiscusiónEste trabajo constituye la serie más amplia publicada hasta el momento en la que se han evaluado las complicaciones precoces de la CBD y la única en la que se han estudiado las complicaciones tardías con dicha técnica. En cuanto a las complicaciones precoces, no se añadieron más complicaciones graves que las descritas en el análisis intermedio5. Las complicaciones leves más frecuentes fueron la hemorragia y la dificultad para la introducción de la cánula. La segunda es una complicación meramente técnica y la frecuencia de la primera está en función del rigor a la hora de su definición.
El protocolo de evaluación de las complicaciones tardías (exploración clínica, LT y TAC) nos permitió analizar tanto alteraciones morfológicas como funcionales. Así, las lesiones tardías de la vía aérea encontradas se resumen en estenosis traqueal y paresia de cuerdas vocales. La primera, atribuible a la técnica quirúrgica o a la cánula de traqueotomía, y la segunda, atribuible más a las enfermedades de base que a complicaciones del acceso quirúrgico per se.
La incidencia real de las complicaciones tardías tras la realización de la TP es difícil de cuantificar. Son pocos los estudios en los que se han evaluado complicaciones a largo plazo y en muchos casos con series cortas2-4,6-16. Las características de estos enfermos dificultan los estudios con diseños de seguimiento. Muchos pacientes críticos fallecen antes de la decanulación o de poder realizarlo. En pacientes que sobreviven a la enfermedad, puede ser complejo hacer una revisión debido a la persistencia de problemas médicos crónicos o a que los pacientes rechazan hacerse el estudio, sobre todo si están asintomáticos. Además, en los trabajos existentes, hay falta de estandarización tanto en la definición de las complicaciones tardías como en la forma en la que se realiza la revisión. En cuanto a los tamaños muestrales, los estudios con muestras más amplias son aquellos en los que se realizan entrevista y evaluación clínica6. En los que se realizan pruebas complementarias, son más amplios los trabajos en los que se usan exploraciones poco costosas8,10,11 y tienen menor tamaño muestral aquellos en los que se realizan exploraciones más caras2,4,7,12,15 o invasivas3,9,14,16. Solo en 2 estudios se realiza TAC y LT4,12, pero en uno de ellos12 no se hacen ambas exploraciones a toda la muestra estudiada y en el otro4 solo se estudia a 20 pacientes.
Algunos autores han afirmado17 que si se estudiase a largo plazo a todos los pacientes traqueotomizados, independientemente de la clínica, la incidencia de complicaciones tardías podría llegar a ser superior al 65%. Nuestros resultados no avalan tal afirmación.
En la evaluación clínica todos los pacientes estaban asintomáticos. La sintomatología a largo plazo más frecuente atribuida a la TP son los cambios de voz, ronquera y disnea. La mayor parte de las valoraciones estéticas fueron buenas o muy buenas. Hay que tener en cuenta que un mal resultado estético debe ser considerado como complicación tardía, con necesidad incluso de reparación quirúrgica, con frecuencias que pueden llegar hasta el 14,1%12. Coincide que nuestros 3 enfermos con valoración negativa fueron los más jóvenes de la serie, dato que podría haber influido en la valoración.
La complicación a largo plazo más frecuentemente publicada es la estenosis traqueal. Un dato importante es que tan solo un 3-12% de ellas son sintomáticas17,18. La estenosis traqueal es subclínica hasta que la luz no se reduce en más del 50% de su diámetro original, cuando se comienza con tos y dificultad para aclarar secreciones; aparece disnea cuando la luz traqueal es menor de 10mm y estridor cuando es menor de 5mm8.
La incidencia de estenosis traqueal encontrada en nuestra serie (15,3%) es superior a la publicada en una reciente revisión sistemática19 dirigida a evaluar las complicaciones tardías tras traqueotomía quirúrgica o percutánea. En ella se encontró una prevalencia de estenosis traqueal del 2,8% en las primeras y entre el 0,6 y el 1,5% en las segundas. Son varias las razones que pueden explicar la diferencia entre estos resultados y los obtenidos en nuestra muestra. En primer lugar, la metodología de los estudios incluidos en la revisión sistemática referida pudo haber conducido a un sesgo a la hora de diagnosticar todas las complicaciones tardías, puesto que en algunos de ellos solo se realizaron exploraciones complementarias a los pacientes sintomáticos, por lo que las estenosis traqueales asintomáticas pudieron quedar sin identificar. En segundo lugar, la heterogeneidad en el diagnóstico de estenosis traqueal. En algunos estudios solo se consideró estenosis traqueal la reducción de la luz en más de un 10%7,10,15 y en otros solo cuando era superior al 50%6. En nuestra serie se consideró cualquier grado de estenosis traqueal (incluso las menores al 10%) con el objetivo de definir lo más exactamente posible su prevalencia. Ahora bien, si excluimos las estenosis de menos del 10%, la incidencia de estenosis traqueal se reduciría al 5,7% y, si tenemos en cuenta solo las superiores al 50%, la incidencia sería del 3,8%. Se debe tener en cuenta la problemática potencial de la estenosis traqueal infradiagnosticada, puesto que puede tener significación clínica en pacientes que realicen ejercicios vigorosos, o incluso pueden llegar a ser un factor importante que considerar en pacientes que requieren nueva intubación traqueal por control de la vía aérea urgente o por cirugía programada. En el lado opuesto, llaman la atención los resultados de Karvandian et al.4, quienes encontraron un 85% de estenosis subglótica en 20 pacientes a los que se les realizó TP con el método de Ciaglia y fueron revisados con TAC y LT. Si bien la serie es escasa, estos resultados constituyen la prevalencia más alta de estenosis comunicada tras la TP.
La estenosis traqueal tras TP puede desarrollarse a varios niveles17,18,20: 1) en el estoma (debido sobre todo a fracturas de anillo traqueal durante la técnica, desplazamientos de anillos traqueales y por excesivo tejido de granulación); 2) en el lugar del balón de neumotaponamiento de la cánula (cuando la presión del balón excede la presión de perfusión de los capilares de la pared traqueal) y 3) en el lugar de la punta distal de la cánula (cuando la punta de la cánula puede dañar tanto la pared anterior como la posterior de la tráquea).
Las 2estenosis severas identificadas en nuestro estudio estaban debajo del nivel del estoma. Ambas se desarrollaron en pacientes con tiempos de canulación prolongados. La intubación traqueal prolongada previa a la realización de TP puede ser una variable de confusión a la hora de atribuir la estenosis traqueal a la intubación o a la TP18,20,21. El tiempo de intubación previo en los 2casos de estenosis severa fue de 13 y 18 días respectivamente; sin embargo, el tiempo de canulación posterior fue de 138 y 128 días (media de canulación de la muestra total fue de 38 días); por lo que parece probable que ambas estuviesen más en relación con la canulación prolongada que con la intubación endotraqueal.
Es difícil establecer el término canulación prolongada y cualquier definición es arbitraria. Todos los pacientes que presentaron algún grado de estenosis traqueal habían estado canulados más de 15 días y, por ello, hemos establecido como protocolo la revisión de los pacientes con tiempo de canulación superior a estos días. Se están realizando revisiones periódicas a los 2 pacientes con estenosis severa y hasta el momento no han requerido intervención.
Tres pacientes tenían paresia de cuerdas. Estas lesiones son difícilmente atribuibles a la técnica de traqueotomía, y la enfermedad de base justificaba en todos ellos la paresia referida.
Tanto la LT como la TAC usadas en nuestro trabajo son suficientemente sensibles como para detectar estenosis traqueal. Nuestros hallazgos fueron similares con ambas técnicas, sin embargo, el seguimiento con LT permite una visión dinámica de la vía aérea (incluida la motilidad de las cuerdas vocales), es una técnica más barata que la TAC y, además, evita los riesgos por radiación de esta. Tiene como inconveniente que es molesta para el paciente.
Un aspecto que destacar fue que todos los pacientes vivos y decanulados quisieron revisarse y ninguno rechazó ninguna de las pruebas, por lo que pudo completarse el estudio en los 52 pacientes. Consideramos que 6 meses tras la decanulación es un tiempo suficiente para la posible aparición de complicaciones del eje laringotraqueal, sobre todo de estenosis traqueal, ya que el tiempo necesario para que se desarrolle se ha estimado entre las 3 y las 12 semanas7,18.
La principal limitación de nuestro estudio es, al igual que en otros trabajos, un tamaño muestral reducido. Sin embargo, hay que tener en cuenta que es el de mayor muestra en el que se ha utilizado evaluación clínica, radiológica y LT.
En conclusión, la TP mediante el método CBD con guía endoscópica es una técnica con una baja incidencia de complicaciones precoces graves, muy semejante a otras modalidades de TP. La estenosis traqueal grave es una complicación infrecuente y, aunque asintomática en muchos casos, debe valorarse su presencia en pacientes traqueotomizados que hayan permanecido con cánula in situ durante periodos prolongados. Son necesarios estudios multicéntricos con series amplias para dar una respuesta definitiva a la incidencia y determinar las características de las complicaciones tardías de la TP en el enfermo crítico.
Autoría/colaboracionesJBA, JMA y AGDL han contribuido en el concepto inicial del estudio y en el diseño. JBA, JMA, AMGF, VdP han contribuido en el reclutamiento de pacientes. JBA, ME, JA, DQ, SR y AM han contribuido en el seguimiento de los pacientes. JBA y JMA han tenido acceso a todos los datos del estudio y son los responsables de la integridad del estudio y de la exactitud de los datos analizados. JBA y JMA han contribuido en la elaboración del manuscrito. Todos los autores han leído y aprobado la versión final del manuscrito.
Conflicto de interesesLos autores declaran que no existe conflicto de intereses.