El síndrome de distrés respiratorio agudo (SDRA) constituye una de las entidades más importantes de la medicina crítica dada su elevada incidencia, mortalidad, secuelas a largo plazo y ausencia de un tratamiento farmacológico específico.
El patrón histológico característico del SDRA es el daño alveolar difuso (DAD). Aproximadamente el 50% de los pacientes con SDRA tienen DAD; el resto está constituido por un grupo heterogéneo de patrones histológicos, muchos de los cuales constituyen enfermedades bien caracterizadas que, de ser diagnosticadas, podrían beneficiarse de un tratamiento específico.
Recientemente se ha demostrado el efecto del DAD en la evolución clínica y analítica del SDRA, por lo cual, el enfoque clásico del SDRA como una entidad definida exclusivamente por variables clínicas, radiológicas y gasométricas podría ser reconsiderado.
La presente revisión narrativa procura analizar la necesidad de evolucionar desde el concepto de SDRA como síndrome a SDRA como enfermedad; para ello hemos planteado 4 preguntas que consideramos prioritarias: a) ¿qué es una enfermedad?; b) ¿qué es el DAD?; c) ¿cómo consideran al DAD las distintas definiciones de SDRA?, y d) ¿qué relación existe entre el DAD y el SDRA?
The acute respiratory distress syndrome (ARDS) is currently one of the most important critical entities given its high incidence, rate of mortality, long-term sequelae and non-specific pharmacological treatment.
The histological hallmark of ARDS is diffuse alveolar damage (DAD). Approximately 50% of ARDS patients present DAD, the rest is made up of a heterogeneous group of histological patterns, many of which correspond to a well-recognized disease. For that reason, if these patterns could be diagnosed, patients could benefit from a treatment.
Recently, the effect of DAD in clinical and analytical evolution of ARDS has been demonstrated, so the classical approach to ARDS as an entity defined solely by clinical, radiological and gasometrical variables should be reconsidered.
This narrative review aims to examine the need to evolve from the concept of ARDS as a syndrome to ARDS as a specific disease. So we have raised 4 critical questions: a) What is a disease?; b) what is DAD?; c) how is DAD considered according to ARDS definition?, and d) what is the relationship between ARDS and DAD?
A pesar del avance tecnológico, la investigación y la capacitación de los profesionales, el síndrome de distrés respiratorio agudo (SDRA) continúa siendo una entidad prioritaria en medicina intensiva, con una incidencia que oscila entre 7,2 y 86,2 casos por cada 100.000 pacientes-año1–9 y una mortalidad entre el 32 y el 61%2–8,10–12. Debe reconocerse que en los últimos años se han producido sustanciales avances en la optimización del soporte ventilatorio13–17; sin embargo, el desarrollo de un tratamiento farmacológico específico para el SDRA continúa siendo un gran desafío18–20.
La relación entre el SDRA y el daño alveolar difuso (DAD) ha sido postulada desde la descripción inicial del SDRA hace casi 50 años21. Sin embargo, aproximadamente solo el 50% de los pacientes con SDRA tienen DAD; el resto está constituido por un grupo heterogéneo de patrones histológicos, muchos de los cuales constituyen enfermedades bien caracterizadas que, de ser diagnosticadas, podrían beneficiarse de un tratamiento específico. Por ejemplo, estudios post mórtem han demostrado que el 6,5% de los pacientes que clínicamente fueron diagnosticados de SDRA en realidad presentaba una tuberculosis o un tromboembolismo pulmonar o una infiltración neoplásica y que en el 7,6% de los enfermos los pulmones eran normales (podrían corresponder a atelectasias, dado que para fijarse los pulmones debe insuflarse con formaldehído, lo que produce que las atelectasias habitualmente desaparezcan y el pulmón tenga la apariencia histológica de estar sano)22. Adicionalmente, la reciente demostración de la asociación entre DAD y evolución del SDRA (vide infra) podría determinar que el enfoque clásico del SDRA como una entidad definida exclusivamente por variables clínicas, radiológicas y gasométricas deba ser revisada.
La presente revisión narrativa procura analizar la necesidad de evolucionar desde el concepto de SDRA como síndrome a SDRA como enfermedad. Para ello hemos planteado 4 preguntas que consideramos prioritarias: a) ¿qué es una enfermedad?; b) ¿qué es el DAD?; c) ¿cómo consideran al DAD las distintas definiciones de SDRA?, y d) ¿qué relación existe entre el DAD y el SDRA?
¿Qué es una enfermedad?Los algoritmos diagnósticos son las herramientas que utiliza el clínico para transitar racionalmente desde los síntomas y signos por los cuales el paciente consulta (agrupados habitualmente en síndromes) hasta el diagnóstico de una enfermedad específica, que se pueda beneficiar de un tratamiento dirigido23. Posiblemente una de las palabras más frecuentemente utilizadas en medicina sea «enfermedad»; a pesar de lo familiar que nos pueda resultar este término, definirlo constituye un gran reto24.
Desde el punto de vista semántico, la Real Academia Nacional de Medicina de España define en su diccionario de términos médicos la palabra enfermedad como el «conjunto de alteraciones, síntomas y signos que se organizan de acuerdo con un esquema temporoespacial determinado, que obedece a una causa concreta y que se manifiesta de modo similar en sujetos diferentes, lo que permite clasificar e identificar las distintas enfermedades»25.
Desde el punto de vista de la medicina y de la epidemiología clínica, los eventos o variables relevantes son solo aquellos que: a) afectan a la mortalidad; b) permiten diagnosticar una enfermedad; c) tienen un impacto económico o d) generan malestar, e) incapacidad y/o f) descontento en el paciente (en inglés se utiliza la nemotecnia 6D: death, disease, destitution, discomfort, disability, dissatisfaction)26. Por todo esto, desde este punto de vista, una enfermedad se define como un conjunto de síntomas y signos que comparten similares 6D. Evidentemente pueden existir ciertas diferencias que induzcan a reconocer distintos subtipos, clases o endofenotipos, pero estas no pueden determinar variaciones sustanciales de las 6D. Por ejemplo, hasta hace muy pocos años para clasificar un cáncer bastaba con la histología y el TNM; actualmente es absolutamente insuficiente esta aproximación y se debe recurrir a las diferencias genéticas, epigenéticas y proteómicas para subclasificar la mayoría de los cánceres y, con ello, optimizar el diagnóstico, el pronóstico y el tratamiento27,28. La magnitud de la diferencia que debe existir entre 2 entidades para ser consideradas enfermedades diferentes o subtipos de una misma afección aún está por definirse, pero es indudable que estará basada en la combinación de aspectos clínicos (6D), histológicos (por ejemplo, microscopia óptica, electrónica, confocal, etc.) y moleculares (como genómica, proteómica, metabolómica, etc.).
¿Qué es el daño alveolar difuso (DAD)?En 1935 Louis Hamman y Arnold Rich describieron, en 4 autopsias de pacientes fallecidos por hipoxemia de etiología desconocida, un patrón histológico (que posteriormente se denominó etapa organizativa del DAD) caracterizado por proliferación intersticial difusa de los fibroblastos29,30. En 1986, Katzenstein et al.31, con el objetivo de reducir la confusión entre evolución clínica y hallazgos histológicos, propusieron 2 términos: a) neumonía intersticial aguda (en inglés, acute interstitial pneumonia o AIP) para los pacientes con evolución aguda y DAD (previamente conocido como síndrome de Hamman-Rich), y b) enfermedad pulmonar intersticial idiopática, cuyo prototipo es la neumonía usual intersticial (en inglés, usual interstitial pneumonia o idiopathic pulmonary fibrosis) para los pacientes con evolución crónica y DAD31,32.
La consideración del SDRA añade un nuevo factor de confusión, pues el DAD es un criterio diagnóstico de la neumonía intersticial aguda, pero característico (en inglés, hallmark) del SDRA33. En otras palabras, si el patólogo observa hallazgos compatibles con DAD (fig. 1) y el paciente no cumple con los criterios clínicos de SDRA deberá diagnosticarlo de neumonía intersticial aguda o de neumonía usual intersticial, pero si los cumple deberá reportarlo como SDRA con DAD.
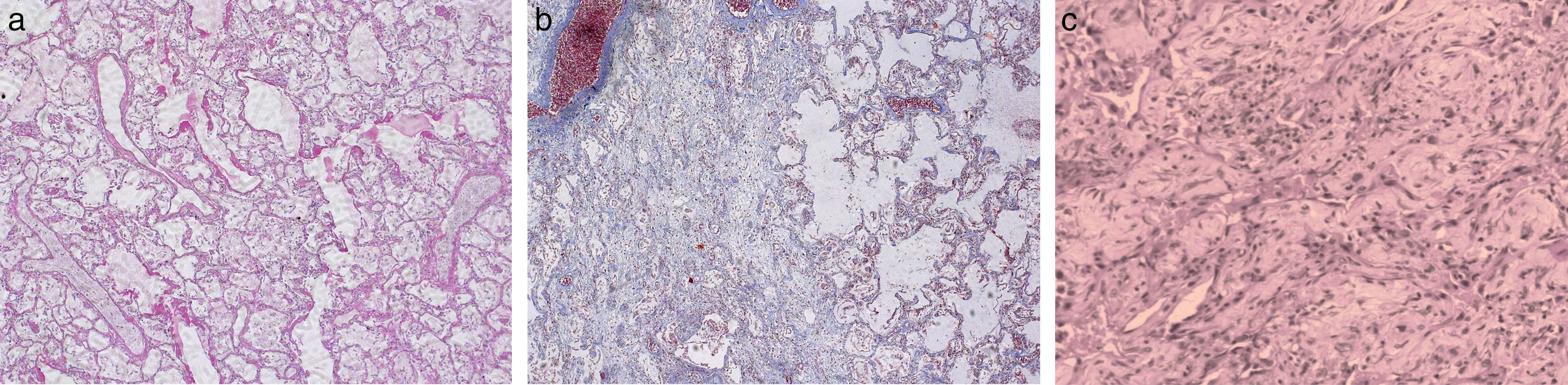
Daño alveolar difuso.
Caso 1: paciente de 42 años que ingresa en la UCI con diagnóstico de shock séptico asociado a una neumonía aguda hospitalaria. Fallece a los 2 días de ventilación mecánica por hipoxemia refractaria. El estudio autópsico de la paciente (figura a, HE, ×5) mostró un patrón histológico heterogéneo con áreas de DAD en fase exudativa, destacándose la presencia de membranas hialinas y edema intersticial y alveolar, la vasocongestión de los tabiques interalveolares y la descamación e hiperplasia de los neumocitos tipo ii. En otras áreas (figura b, HE, ×5) se aprecia DAD en fase organizativa con fibrosis laxa intersticial e intraalveolar, además de membranas hialinas y el resto de los hallazgos mencionados previamente.
Caso 2: paciente de 28 años que ingresa en la UCI por un SDRA secundario a una sepsis respiratoria por influenza H1N1. Fallece por hipoxemia refractaria a los 48 días de ventilación mecánica. En la microfotografía de tejido pulmonar (figura c, HE, ×5) obtenida en la autopsia se aprecia DAD evolucionado, en etapa de fibrosis, con una gran distorsión del parénquima pulmonar y sustitución prácticamente total de los espacios alveolares por tejido fibrótico.
De acuerdo con Katzenstein et al.34, el DAD es una reacción inespecífica del pulmón ante una multitud de agentes agresores. El denominador común es la lesión endotelial y alveolar que determina una exudación de fluidos y células que en ocasiones progresa a una extensa fibrosis intersticial pulmonar. El hallazgo patológico más característico de la etapa aguda del DAD es la presencia de membranas hialinas que al microscopio óptico se visualizan como un material homogéneo, eosinófilo y que se extienden sobre la superficie interna de los alvéolos (fig. 1a y b). Las membranas hialinas están conformadas por restos necróticos de células epiteliales y proteínas séricas que han pasado desde el torrente circulatorio al espacio alveolar debido al aumento en la permeabilidad de la barrera alvéolo-capilar. Uno de los aspectos más debatidos, y sin una respuesta definitiva, es la necesidad de incluir la presencia de membranas hialinas en el diagnóstico de DAD. En el momento actual los estudios que incluyen un mayor número de pacientes, así como el único estudio que demuestra una evolución diferente entre los pacientes con SDRA de acuerdo con la presencia o ausencia de DAD han considerado la presencia de membranas hialinas como un criterio sine qua non para el diagnóstico de DAD22,35–38.
La apariencia del DAD depende del tiempo transcurrido entre la exposición al factor de riesgo y el estudio histológico (fig. 1)34,36,39. Esquemáticamente se pueden reconocer 3 fases consecutivas: una precoz o exudativa (fig. 1a), caracterizada por exudado intraalveolar, membranas hialinas e infiltrado celular principalmente de linfocitos, células plasmáticas y macrófagos; una intermedia o proliferativa, caracterizada por hiperplasia, atipia y mitosis de neumocitos tipo ii con trombosis de pequeñas arterias pulmonares, y una final, de fibrosis u organización (fig. 1b), caracterizada por el engrosamiento de la membrana alvéolo-capilar, la proliferación de fibroblastos particularmente en el intersticio y fibrosis. En los casos más severos, la fibrosis puede progresar en semanas reestructurando todo el parénquima pulmonar y formando una imagen pulmonar en panal de abeja (en inglés, honeycomb lung), con sustitución prácticamente total del espacio alveolar (fig. 1c). Es importante destacar que las distintas fases se pueden superponer, por lo cual, es posible encontrar en un mismo paciente, distintas fases evolutivas (fig. 1)36.
¿Cómo consideran al daño alveolar difuso las distintas definiciones de SDRA?La evolución que ha tenido el concepto de SDRA desde la antigua denominación de anasarca idiopática pulmonar postulada por Laënnec en el año 1821 hasta la reciente definición de Berlín33,40 ha tenido un sustancial impacto en el diseño de las investigaciones y la medición de las variables participantes en las 6D40,41. De los múltiples enunciados propuestos21,33,42–48, solo 5 han logrado la aceptación necesaria para poder ser considerados definiciones del SDRA21,33,42–44.
La primera definición de SDRA fue realizada por Ashbaugh et al.21 en el año 1967; si bien se reportaron los hallazgos pulmonares de las 7 autopsias realizadas, ningún patrón histológico se incluyó en la definición.
La segunda definición de SDRA fue realizada por Murray et al.44 en el año 1988. Se trató de una sistema compuesto por 3 secciones: a) cronología del evento (agudo o crónico); b) escala de gravedad compuesta (radiología de tórax, relación PaO2/FiO2, PEEP y distensibilidad pulmonar), y c) origen de la lesión pulmonar (causada por neumonía aspirativa, embolia grasa, ingestión de fármacos, inhalación de tóxicos o infección; o asociada a sepsis, múltiples transfusiones sanguíneas, pancreatitis aguda o coagulación intravascular diseminada). Esta definición tampoco incluyó un patrón histológico.
La tercera definición de SDRA fue producto de 2 reuniones (15 de mayo de 1992 en Miami, Estados Unidos, y 25 de octubre de 1992 en Barcelona, España) auspiciadas por la American Thoracic Society (Sociedad Americana del Tórax) y la European Society of Intensive Care Medicine (Sociedad Europea de Cuidados Médicos Intensivos)42. Esta definición considera el SDRA (incluye el término lesión pulmonar aguda para pacientes que cumplen con los criterios de SDRA pero cuyo PaO2/FiO2 oscila entre 200-300) como un síndrome de inflamación e incremento de la permeabilidad pulmonar asociado con una constelación de anormalidades clínicas, radiológicas y fisiológicas que no pueden ser explicadas, pero sí coexistir con un aumento de la presión auricular izquierda o hipertensión capilar pulmonar. También se menciona que los hallazgos histológicos pulmonares pueden incluir lesión de la barrea endotelial y/o epitelial, así como una respuesta inflamatoria humoral y celular; sin embargo, no se hace ninguna referencia al DAD ni se incluye criterio histológico alguno en la definición.
La cuarta definición fue realizada por Ferguson et al.43 en el año 2005 utilizando el método Delphi. Si bien en los criterios generales que se le brindaron a los participantes antes del inicio del estudio se menciona que el SDRA es el «reflejo» del DAD, ni en el resto del manuscrito ni en los criterios finales se hace mención a él.
La última definición de SDRA se denomina Berlín en reconocimiento a la ciudad que acogió la reunión de consenso en el año 2012. En la versión preliminar de la definición, el panel de expertos acordó que el SDRA es un tipo de lesión pulmonar, inflamatoria, difusa y aguda, caracterizada por el incremento en la permeabilidad vascular y la pérdida de la aireación pulmonar. Las características clínicas (en inglés, hallmark) son la hipoxemia y las opacidades bilaterales asociadas a un incremento del cortocircuito (en inglés, shunt) pulmonar y del espacio muerto fisiológico. El hallazgo morfológico característico de la fase aguda es el DAD compuesto, por ejemplo, por edema, inflamación, membranas hialinas o hemorragia. En la versión final de la definición, sin embargo, no se incluyó ninguna alusión al DAD, justificando esa decisión por la escasa correlación entre el SDRA y el hallazgo de DAD en los estudios post mórtem49. Adicionalmente se planteó que no todos los miembros del panel de consenso estaban de acuerdo con que el DAD fuese el único correlato histológico del SDRA, pudiendo también serlo la neumonía y el edema pulmonar no cardiogénico50.
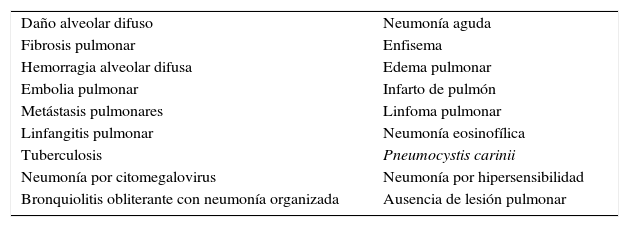
¿Qué relación existe entre el DAD y el SDRA?Muchos autores consideran el DAD como el hallazgo histológico más característico del SDRA21,33,34,43,44,51,52; sin embargo, ninguna definición lo considera un criterio diagnóstico (vide supra). Esta realidad podría explicarse principalmente por 2 razones. En primer lugar, la histología que se puede encontrar en pacientes con SDRA es muy heterogénea. El DAD, como máximo, se encuentra en el 62% de los paciente con SDRA22; el resto está compuesto por una amplia constelación de patrones histológicos (tabla 1), muchos de los cuales tienen un tratamiento específico y difícilmente pueden ser considerados SDRA (por ejemplo, cáncer, tromboembolismo pulmonar, ausencia de lesiones histológicas, etc.). En segundo lugar, en el mundo real es prácticamente imposible obtener evidencia directa y no sesgada del efecto del DAD en las 6D del SDRA. Realizar un estudio que incluya un amplio número de pacientes con SDRA (de distintas edades, etiologías, gravedades, etc.) y con un análisis histológico que permita reconocer el subgrupo de DAD no es posible por motivos éticos, y por tanto, la evidencia del impacto del DAD proviene de estudios post mórtem21,22,34–36,53,54 o de grupos de pacientes con SDRA muy seleccionados, en los cuales se realizan biopsias de pulmón38,55.
Patrones histológicos más frecuentes en pacientes con diagnóstico de síndrome de distrés respiratorio agudo
| Daño alveolar difuso | Neumonía aguda |
| Fibrosis pulmonar | Enfisema |
| Hemorragia alveolar difusa | Edema pulmonar |
| Embolia pulmonar | Infarto de pulmón |
| Metástasis pulmonares | Linfoma pulmonar |
| Linfangitis pulmonar | Neumonía eosinofílica |
| Tuberculosis | Pneumocystis carinii |
| Neumonía por citomegalovirus | Neumonía por hipersensibilidad |
| Bronquiolitis obliterante con neumonía organizada | Ausencia de lesión pulmonar |
A pesar de lo mencionado previamente, existe evidencia indirecta para inferir que el DAD podría ser un criterio diagnóstico en el SDRA. El elegante trabajo realizado por Calfee et al.56 utilizando un análisis de clases latente (estrategia que procura identificar agrupaciones entre variables postulando que existen subgrupos latentes o no observables directamente) demostró que el número de endofenotipos (también denominados clases latentes) que explica la distribución de las variables en 2 cohortes de pacientes con SDRA es de solo 2 (otros modelos con 3, 4 y 5 clases latentes mostraron un peor rendimiento)57–60. En la cohorte de derivación, denominada ARMA y compuesta por el subgrupo de pacientes con SDRA ventilados con bajo volumen procedentes de 3 estudios (n=473)57–59, se encontró que los 2 endofenotipos se distinguieron por características clínicas (género, raza, necesidad de vasopresores, frecuencia cardíaca, ventilación-minuto, presión arterial), analíticas (IL-6, IL-8, sTNFr-1, ICAM-1, PAI-1, bicarbonato y proteína C) y evolutivas (días de ventilación mecánica y días sin disfunción multiorgánica). En la cohorte de validación, denominada ALVEOLI y compuesta por pacientes con SDRA ventilados con bajo volumen de un único estudio (n=549)60, se encontraron resultados similares (el mejor modelo fue con 2 endofenotipos que se distinguieron por: raza, necesidad de vasopresores, frecuencia cardíaca, ventilación-minuto, presión arterial sistólica, IL-6, IL-8, sTNFr-1, ICAM-1, PAI-1, bicarbonato y proteína C, días de ventilación mecánica, días sin disfunción multiorgánica y mortalidad). Desde el punto de vista terapéutico, en la cohorte ALVEOLI (el diseño no permitió analizar la cohorte ARMA) se demostró que la respuesta al tratamiento depende del endofenotipo, dado que aplicar PEEP elevada en el subgrupo 1 aumenta la mortalidad (15% con baja PEEP versus 24% con alta PEEP), mientras que en el subgrupo 2 disminuye (51% con baja PEEP versus 42% con alta PEEP)60.
Recientemente, Lorente et al.37 analizaron un grupo de 149 autopsias de pacientes con SDRA y demostraron por primera vez que la presencia de DAD se asocia a una evolución clínica y analítica diferente de la del resto de los pacientes (edad, puntuación en la escala Sequential Organ Failure Assessment, índice PaO2/FiO2, distensibilidad pulmonar, international normalized ratio y causa de muerte). Adicionalmente desarrollaron un modelo predictivo para DAD basándose en 3 variables (edad, PaO2/FiO2 y distensibilidad pulmonar) medidas en el momento de diagnosticar el SDRA, cuya capacidad discriminativa objetivada mediante el área baja la curva ROC fue de 0,74 (en la cohorte de validación fue de 0,73). Con el propósito de mejorar la correlación entre la clínica y la histología se planteo el concepto de «pulmón inflamado» bajo el cual podría incluirse el DAD y la neumonía, en cuyo caso la proporción del hallazgo histológico característico de los pacientes con SDRA podría elevarse al 88%50. El hallazgo de diferencias clínicas y analíticas entre pacientes con SDRA y neumonía histológica respecto a SDRA y DAD realizado por Lorente et al 37 brinda un argumento en contra del enunciado precedente. El hecho añadido de que no hayan encontrado diferencia en la gravedad, objetivada por la puntuación SAPSII el día del diagnóstico de SDRA, entre pacientes con SDRA sin DAD y con DAD, brinda un segundo argumento en contra del postulado de que ambos patrones histológicos constituyen la misma entidad o 2 niveles de gravedad diferentes de la misma enfermedad. Continuando con el mismo criterio, otras entidades, como el aumento en la permeabilidad de la membrana alvéolo-capilar o la apoptosis, deberían demostrar su asociación con el DAD para poder ser consideradas un hallazgo característico del SDRA.
Finalmente, Kao et al.38, en una cohorte de 101 pacientes con SDRA (56 con DAD), encontraron que los factores asociados a la mortalidad eran la presencia de DAD en la biopsia de pulmón (OR 3,554; IC95% 1,305-9,120; p<0,008) y la puntuación en el Sequential Organ Failure Assessment (OR 1,424, IC95% 1,187-1,707; p<0,001).
En suma, los logros de la medicina moderna se han basado en la optimización del diagnóstico, el pronóstico y el tratamiento. El razonamiento médico se dirige desde lo general (síndromes) a lo particular (enfermedades). El SDRA es un síndrome, por lo cual, es un conjunto de signos y síntomas que el profesional médico debe observar para orientar su razonamiento y, finalmente, desencadenar una serie de acciones orientadas al diagnóstico de una enfermedad específica.
Desde hace décadas somos conscientes de que la correlación SDRA y DAD es moderada y que múltiples enfermedades, que de diagnosticarse tendrían un tratamiento específico, pueden simular un SDRA.
La relevancia del DAD en el SDRA se ha revitalizado en virtud de las recientes publicaciones que demuestran las diferencias clínicas y evolutivas entre pacientes con SDRA y DAD respecto al resto de los pacientes, incluyendo el SDRA con neumonía.
En virtud de todo lo afirmado, consideramos que incluir el DAD como un criterio diagnóstico del SDRA podría permitir reducir la variabilidad en las 6D que tiene el SDRA, así como avanzar hacia la identificación de una relación causal entre histología y clínica con el objetivo final de caracterizar la enfermedad por distrés pulmonar aguda.
Dado que la realización de biopsias pulmonares es un procedimiento invasivo y con un relativo riesgo, es imprescindible estimular la investigación clínica-translacional hacia el desarrollo de biomarcadores moleculares o de imagen subrogantes de DAD en pacientes con SDRA61.
FinanciaciónEl presente manuscrito no tuvo ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.