La atención a la patología traumática crítica (PTC) siempre ha recogido las tendencias del manejo de los traumas generados por conflictos bélicos. Estos conflictos han revolucionado históricamente los conceptos clínicos, las guías de práctica clínica, los equipos, han marcado las líneas de investigación venideras e incluso han servido para definir nuevos aspectos curriculares y de formación para la atención al trauma grave. Por otra parte en el ámbito civil la evolución de los cuidados intensivos, el avance tecnológico, así como la puesta a prueba de nuestros sistemas sanitarios a la atención de múltiples víctimas, también han provocado la necesidad de innovación en nuestros sistemas de atención al trauma.
The management of critical trauma disease (CTD) has always trends the trends in military war experiences. These conflicts have historically revolutionized clinical concepts, clinical practice guidelines and medical devices, and have marked future lines of research and aspects of training and learning in severe trauma care. Moreover, in the civil setting, the development of intensive care, technological advances and the testing of our healthcare systems in the management of multiple victims, hasve also led to a need for innovation in our trauma care systems.
La atención a la patología traumática crítica (PTC) siempre ha recogido las tendencias del manejo de los traumas generados por conflictos bélicos1. Estos conflictos han revolucionado históricamente conceptos clínicos, guías de práctica clínica, dispositivos (tanto para en su invención como para su aplicación), han marcado las líneas de investigación venideras e incluso han servido para definir nuevos aspectos curriculares y de formación para la atención al trauma grave2. Evidentemente la extrapolación de estas experiencias no está exenta de problemas y sesgos (los objetivos finales de la medicina militar, las características de la investigación, el entorno hostil en el que se desarrolla, el tipo de trauma, mecanismo, etc.). Pero incluso en este ámbito se ha avanzado a través del establecimiento de registros, colaboración internacional y de relación entre lo civil y lo militar. Después de más de un decenio de conflictos bélicos en diferentes ámbitos se hace necesaria una revisión de los aspectos más innovadores de la asistencia de la PTC3.
Por otra parte en el ámbito civil la evolución de los cuidados intensivos, el avance tecnológico (en gran parte de las técnicas de imagen) así como la puesta a prueba de nuestros sistemas sanitarios a la atención de múltiples víctimas, también han provocado la necesidad de innovación en nuestros sistemas de atención al trauma. Además la atención a la PTC está vinculada desde el inicio a la especialidad de la Medicina Intensiva y siempre ha generado una enorme influencia en su progreso (manejo del sangrado, nutrición, formación, etc.)4.
Por todas estas razones se hace necesario en estas actualizaciones en patología traumática grave una revisión de los aspectos referidos a la innovación, entendida esta, según la definición de Rye «como cualquier material, artefacto o práctica que representa una desviación importante del contenido de conocimiento actualmente asumido, según lo determinado por el juicio colectivo de personas con conocimientos en la materia en el momento que aparece por primera vez en el contexto de la práctica»5.
Se revisarán las principales líneas de investigación en marcha, aspectos novedosos relacionados con la resucitación, los nuevos dispositivos, las modificaciones de atención de la parada cardiorrespiratoria (PCR) en trauma, la formación y estructura de los equipos de trauma, intentando hacer una difícil inferencia sobre el futuro de estos temas en esta patología tan cambiante. La interpretación de estos temas innovadores debe estar puesta siempre en función del contexto (stock de conocimiento sobre el tema, el entorno institucional, social y el desempeño de nuestra organización)6.
Líneas de investigación en patología traumática críticaLa investigación en la enfermedad traumática, especialmente en la atención inicial, tiene unas características especiales y unos desafíos diferentes a la investigación en otros ámbitos, incluida la realizada en la Medicina Intensiva en otro tipo de enfermedades. La intensa y necesaria colaboración con el medio prehospitalario, la difícil diferenciación entre investigación e innovación en este ámbito, la necesidad de consentimiento informado o figuras sustitutivas (consentimiento por médico independiente), el escaso periodo de tiempo disponible para la inclusión de enfermos, la influencia de la madurez de los sistemas de atención al trauma en los resultados complican la realización de ensayos clínicos en esta patología. A pesar de esto, en los últimos años se han producido avances metodológicos y en el campo de la aplicación de ensayos pragmáticos, con alta validez externa, que permiten una verdadera revolución en este ámbito, consiguiéndose adquirir niveles de evidencia hasta el momento solo alcanzados por otras enfermedades7–9.
Las principales líneas de investigación en la PTC están relacionadas con las nuevas estrategias de resucitación con control de daños. Este concepto se encuentra definido en el glosario de términos de la Sociedad Española de Medicina Intensiva y Unidades Coronarias, y engloba el uso de la hipotensión permisiva en los enfermos, tipos de trauma y ámbitos adecuados, el uso restrictivo de cristaloides y coloides, la lucha contra la hipotermia y la acidosis, el uso de fármacos prohemostáticos adecuados a la evidencia publicada y la práctica de la resucitación hemostática con el uso balanceado de hemoderivados en los pacientes con shock hemorrágico traumático10.
Las principales líneas de investigación publicadas como ensayos clínicos se resumen en las siguientes tablas. Los datos se han obtenido realizando una búsqueda de ensayos clínicos en: clinical trials.gov (US National Institutes of Health), Current Controlled Trials, COCHRANE central register of controlled trials, utilizando los siguientes términos: trauma patients, severe trauma/coagulopathy, trauma/fibrinogen, trauma/tranexamic acid, trauma/anti-fibrinolytics, trauma/activated recombinant human factor VII, trauma/rFVIIa, trauma/hypotensive resuscitation, trauma/transfusion, trauma/thromboelastography, trauma/haemostatic resuscitation.
Estos estudios tratan fundamentalmente sobre la farmacología de la hemostasia, la hipotensión permisiva, diferida y el tipo de fluidos utilizados en trauma, la resucitación hemostática, la resucitación dirigida por point of care frente a la resucitación predeterminada, con el uso fundamentalmente de las técnicas viscosoelásticas (tromboelastograma o tromboelastometría rotacional) o evoluciones de estas técnicas, intentando considerar a todos los factores sistémicos implicados en la coagulación (plaquetas, endotelio, sangre completa, etc.). Casi todos ellos relacionados con el cambio de paradigma en la resucitación (tabla 1).
Tabla de estudios (pubmed-clinicaltrials) relacionados con la farmacología de la hemostasia, hipotensión permisiva, fluidos utilizados en trauma, resucitación hemostática, point of care en el manejo de la coagulopatía por trauma
| Farmacología de la hemostasia |
| RETIC Trial: Reversal of trauma induced coagulopathy using coagulation factor concentrates or fresh frozen plasmaAn observational study of early coagulopathy, or clotting disorder, in injured patientsClinical randomisation of an antifibrinolytic in significant haemorrhageFibrinogen concentrate (FGTW) in trauma patients, presumed to bleedStudy of fibrinogen metabolism during severe trauma and burnsEffect of an early prehospital administration of tranexamic acid on hyperfibrinolysis in multiple traumaPlatelet function analysis in head trauma: ASA/PlavixEfficacy and safety of activated recombinant human factor vii in severely injured trauma patientsThe use of rFVIIa in trauma patients: a multi-center case registryNational Registry of rFVIIa (Novoseven) in Haemorrhagic Traumatology |
| Hipotensión permisiva |
| A comparison of two target mean arterial pressures in the resuscitation of hypotensive trauma patientsField trial of hipotensive versus standard resuscitation for hemorrhagic shock after traumaColloids in severe traumaOptimal fluid resuscitation for trauma patientsNormal saline versus plasmalyte in initial resuscitation of trauma patientsHypertonic resuscitation following traumatic injuryAVERT shock: arginine vasopressin during the early resuscitation of traumatic shockEfficacy and safety of colloids versus crystalloids for fluid resuscitation in critically ill patients |
| Fluidos en trauma |
| Pragmatic, randomized optimal platelets and plasma ratiosThe trauma formula driven versus lab guided study (TRFL Study)The effect of red blood cells transfusion in trauma patientsFrozen red blood cell transfusions in trauma patientsEffectiveness of plasma transfusions in critical care patients |
| Point of care en coagulopatía. Estudios experimentales actuales (pubmed-clinicaltrials) |
| A prospective evaluation of thromboelastography for identifying coagulopathy in severely injured patientsComparison of rapid thrombelastography and conventional coagulation testing for haemostatic resuscitation in traumaEvaluating the use of thromboelastography to diagnose coagulopathy after traumatic brain injuryThe clinical utility of thrombelastography in guiding prophylaxis of venous thromboembolism following traumaRapidTEG MA validation |
En los últimos años se ha producido un incremento del desarrollo de nuevos dispositivos aplicados en la atención inicial y en el tratamiento posterior del trauma y, fundamentalmente, se han establecido mejoras en diferentes técnicas ya existentes para aumentar su uso.
TorniquetesSon dispositivos que habían sido contemplados como última alternativa en la lesión de miembros que provoca shock hemorrágico o incluso habían dejado de ser utilizados al comienzo de los recientes conflictos bélicos y que tuvieron ser recuperados, como protocolos específicos (combat application tourniquet), ante la gran cantidad de bajas por exanguinación en trauma vascular. Existen diferentes diseños que han intentado minimizar los efectos secundarios de su aplicación, aunque probablemente más importante que utilizar uno u otro dispositivo sea el reconocimiento de que el control del sangrado exanguinante de extremidades es uno de los aspectos más importantes de la asistencia prehospitalaria, tanto para salvar la vida como para limitar la resucitación innecesaria11.
Nuevas versiones de los torniquetes, como las neumáticas, quizá se conviertan en una herramienta esencial para la asistencia de las lesiones en el ámbito prehospitalario o hasta el control del sangrado definitivo. Sin embargo la presión de inflado de estos dispositivos no se ha establecido, existiendo un porcentaje no despreciable de daño tisular temporal o incluso irreversible. Por ello en los últimos años se han descrito sistemas con presión de inflado sincronizado con la tensión arterial. Dichos sistemas necesitan un monitor con información de las constantes pues renuevan la presión de inflado inmediatamente según la tensión arterial sistólica a intervalos determinados12. Se ha descrito una amplia seguridad y eficacia durante el empleo en intervenciones quirúrgicas de extremidades con la ausencia de complicaciones, principalmente neurológicas13.
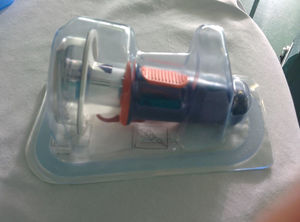
Aunque cabe que su aplicación en el ámbito civil sea menor por la reducida incidencia de lesiones vasculares y el menor tiempo hasta el control definitivo de la hemorragia, son dispositivos que probablemente mantengan su uso en el futuro. En la figura 1 se muestra el torniquete reutilizable de uso en nuestro ámbito.
Pinzas y apósitos hemostáticosAquellas heridas no susceptibles de realización de torniquetes son difíciles de controlar, y son una causa de mortalidad en el ámbito militar. Además, las recientes estimaciones indican que el 4,6% de las víctimas de conflictos bélicos se podrían haber salvado con el empleo de un dispositivo capaz de controlar la hemorragia14.
Existe un dispositivo de cierre temporal de la herida, el iTClamp®, para controlar la hemorragia grave de las heridas abiertas en zonas compresibles (fig. 2). El dispositivo sella los bordes de la piel dentro de una barra de presión, lo que permite la creación de un hematoma donde la sangre se acumula bajo presión para formar un coágulo estable hasta la reparación quirúrgica definitiva. Se aplica al alinear el dispositivo a los bordes de la herida y luego presionando los brazos juntos para cerrar el dispositivo; un mecanismo de bloqueo evita que el dispositivo se abra de manera accidental. Presenta unas agujas en la proximidad de los bordes de la piel para realizar un sellado completo y reducir el deslizamiento15. La mayor parte de los estudios que intentan demostrar la eficacia debida a una lesión vascular se basan en estudios en modelos animales o en cadáveres16. Con esta limitación de los escasos estudios clínicos, los resultados demuestran una mejor supervivencia con respecto a los dispositivos estándar, así como menor pérdida sanguínea sin llegar a producir una oclusión del flujo distal ni lesiones ni desgarros cutáneos.
En cuanto a los apósitos hemostáticos, cabe decir que hasta hace muy pocos años las gasas han sido el único apósito que existía. En los últimos años los apósitos en el trauma se han enriquecido con diferentes agentes hemostáticos. Los más habituales son el chitosan y el kaolin, aunque existen otros llamados de segunda generación. No se ha demostrado superioridad de ninguno, pero sí que son más eficaces en el control de la hemorragia comparados con apósitos comunes17.
Sistemas intraóseos esternalesExisten nuevos dispositivos para la administración de fluidos intraóseos en localización esternal (fig. 3) que permiten un acceso vascular rápido con alta capacidad de infusión, y son compatibles con el empleo de collarín cervical, especialmente diseñados para el ámbito prehospitalario. Presentan unos puntos de estabilización y un tubo de infusión con una rápida inserción (<60 s) e incluso en personal no experto, con una alta tasa de éxito18.
El sistema debe colocarse perpendicular al manubrio esternal para una adecuada administración, si no no penetra de manera adecuada en el manubrio esternal. No debe aplicarse en casos de osteoporosis importante, en menores de 12 años o si hay importante trauma torácico.
Balón de resucitación intra-aórtico (resuscitative endovascular balloon occlusion of the aorta: REBOA)A pesar de no ser un dispositivo nuevo (se conoce su existencia desde la guerra de Corea), se ha descrito en publicaciones más recientes debido a la mejora en la tecnología endovascular, y ha sido revisado para su utilización en la atención inicial al trauma19. Para su uso es necesario conocer los puntos clave, que pueden resumirse en los siguientes pasos: el acceso vascular, la selección y posicionamiento del globo, el inflado y desinflado del balón y por último la eliminación de la vaina20. El acceso se puede realizar por vía percutánea, guiado o no por ecografía, sin embargo se debe decidir previamente la posición donde realizar la oclusión, según la sospecha del origen del sangrado (zona I: aorta torácica descendente entre el origen de la subclavia izquierda y celíaca, zona II: entre arteria celíaca y arteria renal y zona III: aorta infrarrenal hasta la bifurcación). En situación clínica de shock refractario, se debería colocar en la zona I, sin embargo en sangrado pélvico la zona seleccionada es la III. Es el equivalente al control aórtico realizado de manera manual en las cirugías de control de daño del shock hemorrágico, en este caso de manera endovascular21.
Las vainas y el globo son de diferente tamaño, dependiendo de la zona ocluida (en la zona I es grande y larga, por el contrario en la zona III es corta y de gran diámetro). El inflado se realiza mediante la administración de contraste con suero salino y la visualización mediante seguimiento radiológico, objetivándose su compresión durante la sístole. Por el contrario, el desinflado se debe realizar de modo lento para evitar un descenso brusco de la poscarga y evitar la hipotensión arterial.
Existen escasas series de pacientes. Brenner et al. describieron los casos atendidos en un centro de trauma, obteniendo buenos resultados en cuanto a escasa mortalidad y complicaciones aunque reconocen que es necesario definir quiénes son los pacientes con mayor beneficio21.
Otros dispositivosOtros dispositivos con los que se tiene menos experiencia serían el torniquete aórtico abdominal (combat ready clamp), otros torniquetes «de unión» para ingles, axilas, cuello, diseñados para el control del sangrado fuera de la localización de miembros22,23 y los dispositivos de prevención de la hipotermia (hypothermia prevention and management kit)24.
Manejo quirúrgico del trauma torácicoLa inquietud por intentar modificar el curso clínico del trauma torácico con cirugía no es nueva. Sí lo es el desarrollo de nuevos dispositivos y la selección de los enfermos que se podrían beneficiar de estas intervenciones25. El manejo quirúrgico del trauma torácico permite la estabilización quirúrgica en casos de fracturas costales múltiples con importante deformidad de la pared torácica. Para ello dispone de diferentes sistemas de implantes: clips costales 3D con entre 6 y 9 segmentos para estabilizar las fracturas en varios lugares o un puente de implantes que está formado por 2 o más clips alineados con una barra de conexión. Estos dispositivos son actualmente de titanio porque presenta una mejor adaptación, disminuye su pérdida de resistencia y permite recuperar su forma sin perder la presión26.
Existe poca evidencia científica de estos nuevos dispositivos, centrándose en series con limitado número de pacientes aunque los resultados son favorables en cuanto a días de ventilación mecánica, estancia en UCI, menor dolor y mejores resultados con la rehabilitación. Estos resultados son más evidentes cuando se realiza de manera precoz y con una adecuada selección de los enfermos27,28.
Otras innovaciones en el campo de la cirugía de trauma serían: la reorganización de la especialidad hacia cirugía de urgencias, el uso de shunts vasculares temporales, los sistemas de vacío en fracturas abiertas, el packing preperitoneal en el trauma pélvico y el tratamiento endovascular de lesiones vasculares a diferentes niveles.
Parada cardiaca en traumaLa parada cardiaca en trauma (PCT) ha presentado una elevada mortalidad, con una supervivencia global de tan solo el 5,6%, asumiéndose clásicamente el aforismo que dice que «el trauma parado era en la mayoría de las veces considerado como ingreso cadáver o fallecido en evolución». Por razones no bien determinadas, se han observado en los últimos 5 años mejores resultados en supervivencia que los comunicados anteriormente. Sin embargo la evolución neurológica en los supervivientes no es buena, con un buen resultado neurológico en tan solo el 1,6% de los casos29.
Discriminando según el mecanismo de trauma, tanto el trauma cerrado como el penetrante presentan el mismo porcentaje de supervivencia, aunque existen diferencias con respecto a los resultados neurológicos a favor del trauma penetrante si bien esto puede ser debido a factores de confusión sobre cuándo se realiza la declaración de la muerte30.
A partir del año 2005 varios artículos han reportado mejoría en las tasas de supervivencia, aunque se desconocen las razones exactas sobre la mejoría de la mortalidad, incluso siendo comparable con otro tipo de causa de parada cardiaca con unas pautas dirigidas31. Se recomienda un inicio liberal de la RCP, siempre que el número de enfermos sea manejable, y se desaconsejan los protocolos restrictivos de la RCP en la PCT32.
La supervivencia de la PCT se correlaciona con el tiempo de resucitación cardiopulmonar (RCP) y el tiempo de parada prehospitalaria (en la literatura sobre el tema se considera una RCP exitosa cuando se consigue la recuperación, durante un periodo menor de 16 min)33.
La intervención prehospitalaria se debe basar en el tratamiento en la escena de la exclusión de las causas reversibles. Por ello se deberán realizar maniobras vitales en el lugar del accidente y, ante la persistencia de vida, realizar un traslado precoz al centro útil más próximo. Sin embargo se han intentado determinar mediante estudios retrospectivos cuáles son los factores que se asocian con una mayor recuperación de la circulación espontánea y una adecuada situación neurológica en la PCT. El grupo de Camacho Leis et al.34 analiza un total de 167 PCT en el ámbito prehospitalario, con una supervivencia de 49,1% y recuperación completa neurológica en un 6,6%, objetivándose mayor beneficio en niños, así como en aquellos que presenten un ritmo de inicio en fibrilación ventricular o en actividad eléctrica sin pulso. Se consideran como aspectos clave una respuesta rápida, con una resucitación agresiva con fluidos, dando prioridad al manejo precoz de las causas reversibles (especialmente la toracotomía en el taponamiento cardiaco)35.
Importancia de la toracotomía en la parada cardiorrespiratoria traumáticaExiste mucha controversia con el empleo de la toracotomía tanto a nivel hospitalario como prehospitalario. Se ha considerado un procedimiento poco útil cuando los tiempos de reanimación se elevan, según el tipo de mecanismo: 5 min en trauma cerrado y 15 en trauma penetrante. Por ello, recientemente se establecieron unas pautas recomendando realizar toracotomía de urgencia en pacientes con trauma torácico cerrado si no se puede realizar cirugía en menos de 10 min, con unos resultados favorables no solo en supervivencia sino también en recuperación neurológica. A la hora de interpretar los datos más novedosos de los estudios publicados debemos tener en cuenta: estudios bioquímicos (con parámetros de resucitación de muestra de sangre intracardiaca), los diferentes resultados entre los estudios publicados en Europa y EE. UU. probablemente debido al ámbito y a la formación del especialista que realiza la técnica, el análisis de los resultados funcionales a largo plazo de los supervivientes, el coste según años de vida ajustado por calidad (que los haría rentables para trauma penetrante pero no para cerrado) y finalmente la exposición a riesgos biológicos del equipo y la posible utilización de algunos de estos enfermos como donantes de órganos36.
Hipotermia profunda controlada y oxigenación por membrana extracorpórea (ECMO) en la PCR en trauma. Reanimación suspendidaEn situación de PCR, a menos que la perfusión tisular se restaure, la muerte celular se produce en minutos. En aquellos pacientes que presentan parada cardiaca secundaria a un trauma exanguinante, el mayor desafío consiste en conseguir una adecuada hemostasia y en restaurar el volumen antes de ocasionar un daño isquémico en territorios nobles, especialmente el cerebro. Por lo tanto sería planteable iniciar maniobras de protección celular, mientras se gana tiempo para controlar el sangrado y reparar las lesiones (concepto de reanimación suspendida). Una de las maniobras sería la inducción de un paro cardiaco con hipotermia controlada profunda. La puesta en marcha de este tipo de resucitación supondría un auténtico cambio de paradigma al entrar en contradicción con el concepto de la hipotermia como factor de mal pronóstico así como de la hipoperfusión como factor fundamental de la coagulopatía asociada al trauma. A pesar de esto existen estudios preclínicos que demuestran el papel protector de la hipotermia controlada profunda y la aplicación del soporte extracorpóreo para combatir las lesiones de isquemia-reperfusión, con mejoría de la supervivencia, y en los que se demuestra que existe la posibilidad técnica en modelos animales, aunque sin el aval de estudios clínicos37,38. Recientemente se ha aprobado un estudio multicéntrico en EE. UU. para estudiar su utilidad en combinación con la toracotomía de urgencia en trauma y el establecimiento de soporte extracorpóreo mediante bypass cardiopulmonar. Dicho ensayo se ocupará de estudiar la utilidad de la preservación y resucitación en la PCT reclutando a pacientes con traumatismo penetrante con parada a los 5 min o en el centro. Se realiza una canulación para colocación de ECMO con un rápido traslado a quirófano para cirugía de control de daños y una adecuada resucitación, considerando como objetivo principal la supervivencia al alta hospitalaria y valorando la discapacidad neurológica39.
Organización de la atención al trauma. Equipos para la atención al traumaNo hay que olvidar que desde el comienzo de la Medicina Intensiva se ha avanzado mucho desde el punto de vista tecnológico, en el conocimiento de las enfermedades y su fisiopatología, quizá algo menos en los aspectos terapéuticos, pero que lo que más ha contribuido a la mejora del pronóstico de nuestros enfermos ha sido el avance en los procesos de cuidado (mejorar el trabajo en equipo, la formación, el entrenamiento, la comunicación, reducir la iatrogenia y el contacto con nuestros enfermos y sus familias)4. El trabajo en equipo es especialmente importante en el manejo del paciente crítico traumático. La existencia de equipos de trauma cohesionados, con distribución por roles, con un fuerte liderazgo que rápidamente resucite y estabilice el paciente, reduciendo los tiempos diagnósticos y de tratamiento, con el objetivo de aumentar la probabilidad de supervivencia de los enfermos es fundamental y presenta beneficios frente al manejo del trauma por servicios médicos diferentes que pueden estar implicados en el manejo por regiones del trauma, sobre todo en pacientes graves con injury severity score >12 y con traumatismo craneoencefálico grave40.
En concreto los equipos con una aproximación horizontal (con la presencia de un líder, una distribución de tareas por roles entre un equipo multidisciplinar con personal fijo e interconsultores) ha demostrado reducir el tiempo desde el trauma hasta la realización de intervenciones críticas (como neurocirugías o cirugías para el control de la hemorragia)41,42.
La investigación en el trabajo en equipo en las unidades de cuidados intensivos (UCI) y, en concreto, en la atención al trauma, despierta en la literatura científica un interés creciente. La mejora en este aspecto se dirige tanto a tareas de transición (referidas a la transferencia de información) como a tareas de acción (actividades de trabajo específicas). Las acciones fundamentales para la mejora del equipo son el entrenamiento en equipo y la existencia de protocolos de comunicación43,44.
SimulaciónUno de los aspectos más importantes para el aprendizaje y la monitorización del desempeño de los equipos es la utilización de la simulación. La función de la simulación es la generación de competencias de experto con técnicas de recreación, generando una situación donde la práctica, técnicas y el feedback son aplicados y pueden resultar en una replicación del ambiente donde se desarrollan los escenarios clínicos reales. Su aplicación en el ámbito del trauma ha demostrado mejorar diferentes dominios del manejo del trauma (liderazgo, monitorización de la situación, soporte mutuo dentro del equipo, comunicación y desempeño global), utilizando herramientas como el Trauma team performance observation tool45. Otra herramienta útil en la simulación es la escala Theatre team non-technical skill scoring system (T-NOTECHS). Se trata de una escala para la valoración de habilidades no técnicas en los equipos multidisciplinares de atención al trauma. Con esta herramienta aplicada en simulación se ha demostrado la mejora en tiempos de resucitación, cumplimiento de la escala T-NOTECHS y en la frecuencia de realización de tareas de manera casi perfecta46. Aunque el efecto es claro en la literatura (estudios pre-post con simulación como intervención) de la mejoría del desempeño, es controvertido el efecto a largo plazo de las estrategias de simulación (probablemente se necesite el mantenimiento de estas estrategias)47. También es controvertido qué método es el mejor (maniquí o paciente), sobre todo cuando lo que se pretende es mejorar el entrenamiento de la comunicación, la cooperación y el liderazgo en el equipo48. Es indudable que en los siguientes años estas estrategias tendrán un enorme impacto tanto en la adquisición como en el mantenimiento de las habilidades relacionadas con esta patología.
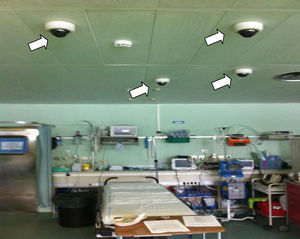
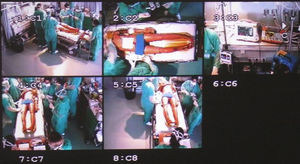
VideograbaciónSe han publicado varios estudios valorando la aplicación de la videograbación tanto para la simulación como en los casos reales. En nuestro centro desde hace tiempo se utiliza para la valoración de los ingresos por trauma grave (en las figs. 4 y 5 se pueden ver el box de atención inicial al trauma de nuestra UCI con cámaras de videograbación en el techo y la visión de las cámaras sobre una simulación de la atención inicial instaladas en nuestra UCI): se ha integrado la evaluación a través de este método en una práctica de evaluación de calidad de rutina.
Los objetivos de esta práctica son fundamentalmente 3: la evaluación de los casos reales puede tener un valor educativo; revisar casos reales puede servir para modificar costumbres y analizar el manejo general de manera más real, estructurada y con el feedback de los profesionales más experimentados; y los datos adquiridos pueden ser utilizados para investigación49.
Desde el primer estudio de Hoyt et al. y en los posteriores sobre la aplicación de esta técnica se han demostrado reducciones en los tiempos de la atención inicial, siendo este efecto mucho más evidente en los enfermos de mayor gravedad50,51.
La metodología de esta técnica impone que la revisión de los vídeos se deba realizar por múltiples profesionales implicados en los equipos de atención al trauma grave (radiólogos, equipos de urgencia prehospitalaria, cirujanos, radiólogos vasculares, etc.) y sedeba seguir un sistema objetivo de revisión. Se deben valorar desde cuestiones objetivas como la adherencia a protocolos (hemorragia masiva, vía aérea, profilaxis, etc.) hasta aspectos como el liderazgo o el trabajo en equipo. Alguna herramienta como por ejemplo el T-NOTECHS evalúa 5 habilidades conductuales, no técnicas, y puede utilizarse para la evaluación de estos aspectos en las videograbaciones52.
La mayor utilidad consiste en que la grabación con vídeo es una herramienta muy objetiva tanto de los tiempos como del desempeño individual. Verse trabajando probablemente sea la forma más útil de evolucionar hacia cambios de conducta y culturales, al detectar la diferencia entre lo que uno cree que hace y lo que realmente realiza53.
Futuro de los equipos de traumaAdemás de los aspectos tratados, otros 3 puntos son citados como fundamentales en los siguientes años para la incorporación de los nuevos paradigmas de atención de estos enfermos en los equipos de trauma. El primero de ellos será el de la integración de la realización de la TC completa a pacientes inestables. Es evidente que la progresión tecnológica del último decenio, las limitaciones de la historia clínica y la exploración en la PTC, la proximidad de los equipos a las áreas de urgencia, la posibilidad de rápida exploración con información más detallada de todas las regiones anatómicas han hecho de la TC una herramienta fundamental en la evaluación de nuestros pacientes desde hace ya mucho tiempo54. Aunque existe alguna experiencia alentadora en la mejora de la supervivencia en la realización de TC body a enfermos traumáticos con inestabilidad hemodinámica55,56, debe tenerse en cuenta que su extensión a cualquier tipo de institución requiere que se posea de una logística para que sea realizada rápidamente, en un ambiente completamente estructurado y específico para la patología traumática (no para toda la patología aguda de urgencia que requiera pruebas de imagen) y con un equipo de trauma bien organizado. Además se deben tener bien definidos los criterios de los enfermos a los que se va a aplicar, para limitar la exposición a la radiación y al contraste, integrando al radiólogo de pleno en el equipo de atención al trauma, y realizando en este tipo de pruebas una lectura «en caliente» por prioridades, sometidas a la implementación por herramientas de calidad (por ejemplo al análisis modal de fallos y efectos) y al reconocimiento terciario. En general y en opinión de muchos autores incluidos nosotros, la atención al trauma seguirá siendo guiada por parámetros fisiológicos aunque como ha ocurrido en los últimos años la aplicación de esta técnica de imagen se realizará cada vez más precozmente en la fase de resucitación57.
El segundo aspecto a incorporar en el futuro de los equipos de trauma debe ser el manejo más proactivo del shock hemorrágico mediante los protocolos de hemorragia masiva en los centros, como procedimientos horizontales en las organizaciones, que resuelvan la gran cantidad de lagunas de conocimientos que existen en la práctica asistencial de estos casos (fármacos prohemostáticos con evidencia, combinación de fármacos, tiempo de administración, disponibilidad de hemoderivados de manera precoz, realización de ratios de hemoderivados a tiempo real, monitorización de la coagulación con point of care de tromboelastografía o agregometría plaquetaria, con auditoría a través de la comisiones de transfusión y como un procedimiento más englobado en el patient blood management hospitalario, etc.).
Por último se deberá valorar la posibilidad de incorporar nuevos espacios donde se desarrolle la atención inicial al trauma. Un ejemplo de esto es la realización de la TC de manera inmediata al ingreso, como reconocimiento secundario, en las mismas salas de la urgencia con esta tecnología incorporada. Se excluirían los enfermos que requieran cirugía inmediata o RCP, a juicio del líder de la atención inicial. Esta metodología está siendo revisada en el momento actual con un ensayo controlado58.
En los siguientes años también habrá que valorar las iniciativas de manejo integral quirúrgico e intervencionista en el mismo espacio físico. De este concepto surge el término RAPTORS (Resuscitation with Angiography, Percutaneous Techniques and Operative Repair) que permite en una misma sala la resucitación, aplicación de cuidados intensivos, radiología intervencionista y posibilidad de cirugía abierta, consiguiendo un manejo multidisciplinar del enfermo59. De momento no existen estudios que demuestren la eficacia de estas salas, sin embargo, con el tiempo el manejo clínico está enfocado al control de daños, acelerando el control de la hemorragia con este tipo de diseños, aunque pueden generar problemas en el liderazgo al mezclar la acción de diferentes equipos.
Discusión y conclusionesLa situación social y política mundial hace augurar desgraciadamente un importante crecimiento de las innovaciones en el manejo de los pacientes traumáticos en nuestras UCI. El único vencedor históricamente de cualquier guerra ha sido desgraciadamente el campo de los cuidados del paciente crítico traumático60. Aunque atractivas, las estrategias del ámbito militar requieren para su correcta aplicación en el ámbito civil reflexión, perspectiva, validación mediante estudios controlados y un esfuerzo adaptativo. El mayor campo de innovaciones en este tipo de patología vendrá por la mejora en la metodología en la medicina de emergencias, la clarificación de las lagunas de conocimiento relacionadas con las estrategias de resucitación, el estudio de la influencia de los cambios de la epidemiología del trauma en los patrones y evolución de los enfermos, la incorporación de nuevos dispositivos, espacio y conceptos, y finalmente la aplicación de metodologías para el correcto desempeño de los equipos de atención al trauma. En este último aspecto uno de los aspectos más novedosos y de más importancia para la innovación es el del estudio de los factores que condicionan el trabajo en equipo, aspectos de la comunicación, la distribución por roles.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.